โรคไมเกรนเป็นความผิดปกติทางระบบประสาทที่มีความซับซ้อนและพบได้บ่อย มีอาการสำคัญคือปวดศีรษะแบบตุบ ๆ ซึ่งมักเกิดข้างเดียว ปวดระดับปานกลางจนถึงรุนแรง ส่งผลกระทบต่อคุณภาพชีวิตอย่างมาก สาเหตุของโรคไมเกรนยังไม่ทราบแน่ชัด แต่เชื่อว่าเกิดจากปัจจัยภายในตัวผู้ป่วยเองรวมถึงพันธุกรรมและมีปัจจัยกระตุ้นจากสิ่งแวดล้อม มีสมมุติฐานหรือแนวคิดหลายอย่างที่นำมาอธิบายถึงสาเหตุและอาการของโรคไมเกรน ในจำนวนนี้รวมถึงภาวะหลอดเลือดแดงในสมองขยายตัวและการอักเสบที่เกิดจากความผิดปกติของประสาท จึงมียากลุ่มต่าง ๆ มากมายที่นำมาใช้ป้องกันและรักษาอาการเฉียบพลันของโรคไมเกรน ยาบางกลุ่มแม้มีประสิทธิภาพดีแต่ด้วยผลไม่พึงประสงค์บางอย่างทำให้มีข้อจำกัดในการใช้ จึงมีการคิดค้นยารักษาโรคไมเกรนอย่างต่อเนื่อง ซึ่งในช่วงไม่กี่ปีมานี้มีข้อมูลมากขึ้นที่สนับสนุนถึงบทบาทของสารชนิดหนึ่งกับการเกิดโรคไมเกรน คือ calcitonin gene-related peptide (CGRP) จึงมีการคิดค้นยารักษาโรคไมเกรนที่ขัดขวางการออกฤทธิ์ของสารนี้ ในบทความนี้ให้ข้อมูลทั่วไปเกี่ยวกับโรคไมเกรน, สาเหตุของโรคไมเกรน, ยากลุ่มต่าง ๆ ที่ใช้รักษาโรคไมเกรน, ยารักษาโรคไมเกรนกลุ่มใหม่โดยเฉพาะยาต้าน CGRP และข้อแนะนำเมื่อมีการใช้ยารักษาโรคไมเกรน
โรคไมเกรน
โรคไมเกรน (migraine) เป็นความผิดปกติทางระบบประสาทที่มีความซับซ้อนและพบได้บ่อย อาการสำคัญคือปวดศีรษะแบบตุบ ๆ ซึ่งมักเกิดข้างเดียว ปวดระดับปานกลางจนถึงรุนแรง ส่วนอาการอื่นที่อาจพบ เช่น คลื่นไส้ อาเจียน ไวต่อแสง ไวต่อเสียงหรือกลิ่น โรคไมเกรนพบในผู้หญิงมากกว่าผู้ชาย โดยเฉพาะผู้หญิงวัยทำงาน และพบน้อยลงเมื่อถึงวัยหมดประจำเดือน อาการที่เกิดขึ้นอาจอยู่นานไม่กี่ชั่วโมงหรือนานถึง 3 วัน อาการเป็นมากขึ้นหากเคลื่อนไหว ออกกำลัง อยู่ในที่มีเสียงดัง หรืออยู่กลางแดดจ้า ราว 1 ใน 3 ของผู้ป่วยจะมีอาการนำ (aura) เช่น มองเห็นผิดปกติ (ภาพบิดเบี้ยว สีและความสว่างผิดไป การเห็นแสงวาบชั่วขณะ เป็นต้น), ชาตามร่างกาย, มีอาการเลอะเลือนชั่วขณะ (นึกคำพูดไม่ออก พูดสื่่อสารผิดปกติ เป็นต้น) ความผิดปกติเหล่านี้เกิดช่วงสั้น ๆ ก่อนเกิดอาการปวดศีรษะ บางครั้งเกิดอาการนำโดยไม่มีอาการปวดศีรษะโดยเฉพาะในผู้สูงอายุ โรคไมเกรนส่งผลกระทบต่อคุณภาพชีวิตอย่างมาก ปัจจัยที่กระตุ้นให้เกิดโรคไมเกรนมีหลายอย่าง เช่น ภาวะนอนไม่หลับ ความเครียด ความอ่อนล้า ความหิว อาหารบางชนิด การดื่มสุรา
สาเหตุของโรคไมเกรน
สาเหตุของโรคไมเกรนยังไม่ทราบแน่ชัด แต่เชื่อว่าเกิดจากปัจจัยภายในตัวผู้ป่วยเอง เช่น พันธุกรรม, ฮอร์โมน, ปริมาณสารสื่อประสาทที่เปลี่ยนแปลงไป, โรคหรือความเจ็บป่วยทางระบบประสาท (เช่น ภาวะซึมเศร้า, ความวิตกกังวล, โรคอารมณ์สองขั้ว) และมีปัจจัยกระตุ้นจากสิ่งแวดล้อม มีสมมุติฐานหรือแนวคิดหลายอย่างที่นำมาอธิบายถึงสาเหตุและอาการของโรคไมเกรน ในจำนวนนี้รวมถึงภาวะหลอดเลือดแดงในสมองขยายตัวและการอักเสบที่เกิดจากความผิดปกติของประสาท (neurogenic inflammation) จึงมียากลุ่มต่าง ๆ มากมายที่นำมาใช้ป้องกันและรักษาอาการเฉียบพลันของโรคไมเกรน นอกจากนี้ในช่วงไม่กี่ปีที่ผ่านมามีข้อมูลมากขึ้นที่สนับสนุนถึงบทบาทของเพปไทด์ชนิดหนึ่ง คือ calcitonin gene-related peptide (CGRP) ที่มีต่อการเปลี่ยนแปลงทางพยาธิสรีรภาพของโรคไมเกรน โดยสารนี้ทำงานร่วมกับเพปไทด์ชนิดอื่น เช่น ซับสแตนซ์พีหรือสารพี (substance P), แบรดีไคนิน (bradykinin)
ความสัมพันธ์ของ CGRP และซีโรโทนิน (serotonin) กับโรคไมเกรน
CGRP มีกรดอะมิโน 37 ตัว มีฤทธิ์แรงในการทำให้หลอดเลือดขยาย เป็นสารก่อการอักเสบและกระตุ้นความปวด สารนี้หลั่งจากปมประสาทของเส้นประสาทสมองคู่ที่ 5 (trigeminal nerve) ซึ่งส่งไปเลี้ยงเยื่อหุ้มสมองและใบหน้า เชื่อว่า CGRP เกี่ยวข้องกับการกระตุ้นและการส่งสัญญานความเจ็บปวดในโรคไมเกรน โดยทำงานร่วมกับสารเพปไทด์ชนิดอื่น เช่น ซับสแตนซ์พีหรือสารพี, แบรดีไคนิน ดังที่กล่าวข้างต้น การที่ CGRP จะออกฤทธิ์ได้ต้องจับกับตัวรับของตนเอง (CGRP receptor) สารที่ขัดขวางการจับระหว่าง CGRP กับตัวรับไม่ว่าจะออกฤทธิ์ต่อ CGRP โดยตรงหรือออกฤทธิ์ต่อตัวรับก็ตาม มีศักยภาพในการนำมาใช้รักษาโรคไมเกรน ดังเช่นยากลุ่มใหม่ที่จะกล่าวในบทความนี้
ส่วนซีโรโทนิน (serotonin หรือ 5-hydroxytryptamine หรือ 5-HT) เป็นสารสื่อประสาทชนิดหนึ่ง บทบาทของซีโรโทนินในโรคไมเกรนมีการกล่าวถึงกันมานานกว่า 60 ปี โดยพบว่าระดับซีโรโทนินที่เปลี่ยนแปลงส่งผลต่ออาการปวดศีรษะ ซีโรโทนินจะออกฤทธิ์ได้ต้องจับกับตัวรับของตนเอง (5-HT receptor) ซึ่งตัวรับของซีโรโทนินมีไม่น้อยกว่า 7 ชนิด (5-HT1 ถึง 5-HT7) และยังมีตัวรับชนิดย่อยอีกมากมาย ตัวรับที่เกี่ยวข้องกับการออกฤทธิ์ของยารักษาโรคไมเกรนที่มีใช้ในขณะนี้เป็นตัวรับชนิด 5-HT1B, 5-HT1D และ 5-HT1F หากซีโรโทนินจับที่ตัวรับชนิด 5-HT1B หรือสารอื่นที่มีฤทธิ์กระตุ้นตัวรับนี้จะทำให้หลอดเลือดหดตัว ซึ่งตัวรับชนิดนี้พบที่หลอดเลือดสมอง หลอดเลือดหัวใจ และเนื้อเยื่ออื่น แม้ว่าฤทธิ์ที่ทำให้หลอดเลือดหดตัวจะช่วยลดอาการของโรคไมเกรนที่เกิดจากภาวะหลอดเลือดแดงในสมองขยายตัว แต่จะเกิดผลไม่พึงประสงค์อันเนื่องจากการทำให้หลอดเลือดที่อื่นหดตัวได้ด้วย (ดูเรื่องยากลุ่มทริปแทน) หากซีโรโทนินจับที่ตัวรับชนิด 5-HT1D หรือ 5-HT1F ซึ่งตัวรับเหล่านี้พบที่เส้นประสาทสมองคู่ที่ 5 หรือมีสารอื่นที่กระตุ้นตัวรับสองชนิดนี้ได้ จะลดการกระตุ้นเส้นประสาทสมองคู่ที่ 5 และลดการหลั่ง CGRP (สารนี้เกี่ยวข้องกับการเกิดโรคไมเกรนตามที่กล่าวข้างต้น) จึงนำมาใช้รักษาโรคไมเกรนได้และไม่มีผลทำให้หลอดเลือดที่อื่นหดตัว ยารักษาโรคไมเกรนกลุ่มทริปแทนซึ่งมีใช้มานานแล้วและยาใหม่กลุ่มไดแทนออกฤทธิ์เกี่ยวข้องกับตัวรับเหล่านี้
ยารักษาโรคไมเกรน
ยารักษาโรคไมเกรนมีทั้งยาที่ใช้รักษาอาการที่เกิดเฉียบพลัน (migraine attack หรือ acute migraine) ได้แก่ ยาบรรเทาอาการปวดศีรษะและยาต้านการอาเจียน และยาที่ใช้ป้องกันไม่ให้เกิดอาการ มียากลุ่มต่าง ๆ ดังกล่าวข้างล่างนี้
1. ยาบรรเทาอาการปวดศีรษะ ยาที่นำมาใช้มีดังนี้
1.1 ยาบรรเทาอาการปวดที่ใช้ทั่วไป เป็นยาที่แนะนำให้ใช้เป็นอันดับแรก ซึ่งอาจเป็นพาราเซตามอล (paracetamol หรือ acetaminophen) หรือยาในกลุ่มเอ็นเสด (non-steroidal antiinflammatory drugs หรือ NSAIDs) เช่น ไอบูโพรเฟน (ibuprofen), แอสไพริน (aspirin), ไดโคลฟีแน็ก (diclofenac), นาพร็อกเซน (naproxen) สำหรับไอบูโพรเฟนและพาราเซตามอลเป็นยาที่ใช้มาก โดยอาจใช้เดี่ยวหรือใช้ร่วมกัน ทั้งพาราเซตามอลและยาในกลุ่มเอ็นเสดล้วนมีผลไม่พึงประสงค์ที่ต้องระมัดระมัด แต่การใช้พาราเซตามอลระยะสั้นค่อนข้างปลอดภัย ส่วนยาในกลุ่มเอ็นเสดมีผลไม่พึงประสงค์ที่สำคัญคือระคายทางเดินอาหาร นอกจากนี้การใช้ยาบรรเทาอาการปวดเหล่านี้มากเกินไปอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้ (medication overuse headache) โดยทั่วไปแนะนำให้ใช้น้อยกว่า 3 วันต่อสัปดาห์
1.2 ยาที่มีความจำเพาะต่อโรคไมเกรน เช่น ยากลุ่มทริปแทน, ยากลุ่มเออร์กอตอัลคาลอยด์, คาเฟอีนที่ผสมกับยาบรรเทาปวดชนิดอื่น ยาเหล่านี้ใช้เมื่อยาบรรเทาอาการปวดที่ใช้ทั่วไปไม่สามารถควบคุมอาการปวดศีรษะที่เกิดขึ้นได้ การใช้ยาเหล่านี้มากเกินอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้เช่นเดียวกับกรณีที่ใช้ยาบรรเทาปวดทั่วไปมากเกินตามที่กล่าวข้างต้น รายละเอียดเพิ่มเติมมีดังนี้
- ยากลุ่มทริปแทน (triptans) เป็นยาที่มีบทบาทสำคัญและมีประสิทธิภาพมากในการรักษาโรคไมเกรนที่เกิดเฉียบพลัน แต่ไม่ใช้ในการป้องกัน นอกจากมีฤทธิ์บรรเทาอาการปวดศีรษะแล้วยากลุ่มนี้ยังมีฤทธิ์ลดอาการคลื่นไส้ได้ เช่น ซูมาทริปแทน (sumatriptan), อีลีทริปแทน (eletriptan), ไรซาทริปแทน (rizatriptan), อัลโมทริปแทน (almotriptan) บางชนิดมีหลายรูปแบบ มีทั้งยารับประทาน ยาฉีดเข้าใต้ผิวหนัง ยาเหน็บทวารหนัก ยาสเปรย์พ่นจมูก และยาเม็ดละลายทันทีในปาก ยากลุ่มนี้ออกฤทธิ์โดยกระตุ้นที่ตัวรับชนิด 5-HT1B และ 5-HT1D เป็นส่วนใหญ่แม้ว่ายาบางชนิดจะกระตุ้นที่ตัวรับชนิด 5-HT1F ได้ด้วย (บทบาทของตัวรับเหล่านี้มีกล่าวแล้วข้างต้น) ทำให้หลอดเลือดหดตัว (ทั้งหลอดเลือดในสมองและที่อื่น) และลดการกระตุ้นเส้นประสาทสมองคู่ที่ 5 การที่ยากลุ่มนี้มีฤทธิ์ทำให้หลอดเลือดหดตัวจึงห้ามใช้กับผู้ที่มีโรคหลอดเลือดหัวใจ โรคหลอดเลือดสมองและโรคความดันโลหิตสูงที่คุมอาการไม่ได้ และควรระมัดระวังการใช้ในผู้ที่มีปัจจัยเสี่ยงต่อเสี่ยงต่อโรคเหล่านี้ ไม่ควรใช้ยาเกินกว่า 10 วันใน 1 เดือน เพราะอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้
- ยากลุ่มเออร์กอตอัลคาลอยด์ (ergot alkaloids หรือ ergotamines) เช่น เออร์โกทามีน (ergotamine), ไดไฮโดรเออร์โกทามีน (dihydroergotamine), เออร์โกเมทรีน (ergometrine) เป็นยาที่มีใช้มานานแล้วและปัจจุบันยังใช้อยู่ มีทั้งชนิดรับประทาน สเปรย์พ่นจมูก ยาฉีด และยาอมใต้ลิ้น มีประสิทธิภาพดีพอ ๆ กับยากลุ่มทริปแทน ยามีฤทธิ์ทำให้หลอดเลือดหดตัว จึงมีข้อห้ามใช้คล้ายกับยากลุ่มทริปแทน การใช้ปริมาณมากอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้
1.3 ยากลุ่มโอปิออยด์ (opioids) เช่น โคเดอีน (codeine), ทรามาดอล (tramadol) อาจใช้เดี่ยวหรือทำเป็นยาสูตรผสมร่วมกับพาราเซตามอล ยาในกลุ่มนี้มีผลไม่พึงประสงค์หลายอย่างและเสพติดได้ นอกจากนี้อาจทำให้อาการคลื่นไส้และอาเจียนเกิดรุนแรงขึ้น จึงใช้เมื่อยาบรรเทาปวดชนิดอื่นใช้ไม่ได้ผล การใช้ยาปริมาณมากอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้
2. ยาบรรเทาอาการอาเจียน ผู้ที่เกิดการอาเจียนเฉียบพลันและรุนแรง ยาที่ใช้จะเป็นชนิดฉีด ซึ่งอาจเป็น เมโทโคลพราไมด์ (metoclopramide), โปรคลอเพอราซีน (prochlorperazine) หรือยาอื่น
3. ยาที่ใช้ป้องกันโรคไมเกรน มียาหลายกลุ่มที่นำมาที่ใช้ป้องกันโรคไมเกรน เช่น กลุ่มยาต้านชัก ตัวอย่างเช่น วาลโพรเอต (valproate), โทพิราเมต (topiramate), กาบาเพนติน (gabapentin), กลุ่มยาต้านซึมเศร้า ตัวอย่างเช่น อะมิทริปทีลีน (amitriptyline), เวนลาฟาซีน (venlafaxine), กลุ่มยาปิดกั้นตัวรับเบตา (beta-blockers) ตัวอย่างเช่น โพรพราโนลอล (propranolol), เมโทโพรลอล (metoprolol), ทิโมลอล (timolol), กลุ่มสารพิษต่อประสาท (neurotoxins) ตัวอย่างเช่น ออนาโบทูลินัมท็อกซินเอ (onabotulinumtoxinA)
4. ยาอื่น ยังมียาอีกหลายอย่างที่ใช้รักษาโรคไมเกรน เช่น แมกนีเซียม มีทั้งชนิดที่หาซื้อได้เองสำหรับการรับประทานเสริมเพื่อการป้องกัน และชนิดให้เข้าหลอดเลือดดำเพื่อควบคุมโรคไมเกรนเฉียบพลัน, เดกซาเมทาโซน (dexamethasone) ชนิดให้เข้าหลอดเลือดดำเพื่อควบคุมโรคไมเกรนเฉียบพลัน ซึ่งยาช่วยลดทั้งอาการปวดศีรษะและอาการอาเจียน
5. กลุ่มยาใหม่ มีรายละเอียดดังข้างล่างนี้
ยาใหม่สำหรับรักษาโรคไมเกรน
ดังได้กล่าวข้างต้นแล้วว่าเมื่อไม่กี่ปีที่ผ่านมา มีข้อมูลมากขึ้นที่สนับสนุนถึงบทบาทของ CGRP ที่มีต่อการเปลี่ยนแปลงทางพยาธิสรีรภาพของโรคปวดศีรษะไมเกรน จึงมียารักษาโรคไมเกรนชนิดใหม่ที่ออกฤทธิ์ต้าน CGRP ออกวางจำหน่ายมากมาย นอกจากนี้ยังมียาที่เลือกออกฤทธิ์กระตุ้นตัวรับซีโรโทนินชนิด 5-HT
1F ออกวางจำหน่ายอีกด้วย ดังข้อมูลข้างล่างนี้ สำหรับรายละเอียดเกี่ยวกับรูปแบบยา ความแรง ขนาดยาที่ใช้ และผลไม่พึงประสงค์ ดูได้จากตาราง
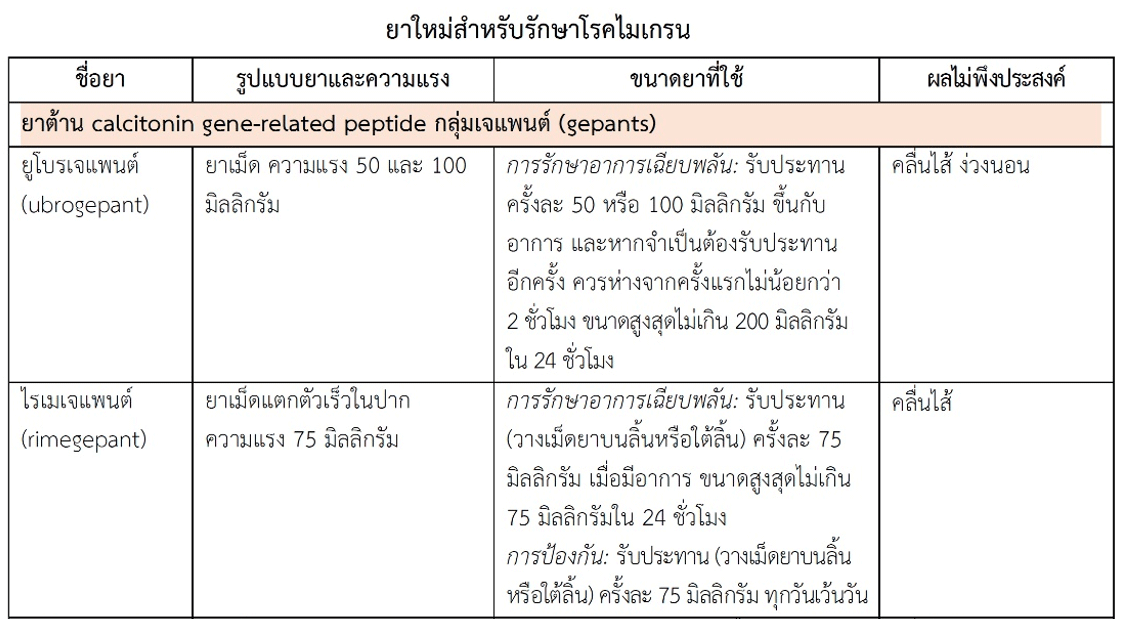


1. ยาต้าน CGRP ยาที่ขัดขวางการออกฤทธิ์ของ CGRP ไม่ว่าจะขัดขวางโดยตรงต่อ CGRP หรือขัดขวางที่ตัวรับของ CGRP ล้วนทำให้สารนี้ออกฤทธิ์ไม่ได้ จึงนำมาใช้รักษาโรคไมเกรนเฉียบพลัน และ/หรือป้องกันโรคไมเกรน มีทั้งยาเคมีสังเคราะห์กลุ่มเจแพนต์ (gepants) และยาชีววัตถุกลุ่มโมโนโคลนอลแอนติบอดี (monoclonal antibodies)
1.1 ยากลุ่มเจแพนต์ (gepants) เป็นยากลุ่มแรกที่มีการศึกษาถึงฤทธิ์ต้าน CGRP โดยออกฤทธิ์ขัดขวางที่ตัวรับของ CGRP ทำให้ CGRP จับกับตัวรับไม่ได้ จึงเรียกยากลุ่มนี้ว่า “CGRP receptor antagonists” นอกจากนี้การที่ยากลุ่มนี้เป็นยาเคมีสังเคราะห์ซึ่งถือว่ามีขนาดโมเลกุลเล็กเมื่อเทียบกับยาชีววัตถุกลุ่มโมโนโคลนอลแอนติบอดีที่มีการออกฤทธิ์ต้าน CGRP เช่นกัน จึงมีชื่อเรียกอีกอย่างหนึ่งว่ากลุ่ม “targeted CGRP small molecule antagonists” ยากลุ่มนี้สามารถให้โดยการรับประทาน (แต่อาจทำในรูปยาฉีดเพื่อใช้รักษาโรคไมเกรนเฉียบพลัน) ซึ่งต่างจากยาชีววัตถุกลุ่มโมโนโคลนอลแอนติบอดีที่ต้องให้โดยการฉีด แม้ยาในกลุ่มเจแพนต์จะเริ่มต้นพัฒนามาก่อนยาชีววัตถุ แต่ยารุ่นแรกมีปัญหาด้านเภสัชจลนศาสตร์และความเป็นพิษจึงไม่มียาใดออกวางจำหน่าย สำหรับยารุ่นที่ 2 ที่มีจำหน่ายแล้วในบางประเทศ ได้แก่ อะโทเจแพนต์ (atogepant), ไรเมเจแพนต์ (rimegepant) และยูโบรเจแพนต์ (ubrogepant) ใช้ป้องกันโรคไมเกรน และ/หรือ รักษาโรคไมเกรนเฉียบพลัน (ขึ้นกับแต่ละผลิตภัณฑ์) สำหรับรูปแบบยา ความแรง ขนาดยาที่ใช้ และผลไม่พึงประสงค์ดูได้จากตาราง ส่วนยาในรุ่นที่ 3 ที่คาดว่าจะมีจำหน่ายในบางประเทศเร็ว ๆ นี้คือ ซาเวเจแพนต์ (zavegepant หรือชื่อเดิมคือ vazegepant) มีการศึกษาทั้งรูปแบบที่เป็นยาฉีดเข้าใต้ผิวหนัง ยารับประทาน และยาชนิดให้ทางจมูก แต่คาดว่าชนิดให้ทางจมูกเพื่อรักษาโรคไมเกรนเฉียบพลันจะออกวางจำหน่ายก่อน
1.2 ยากลุ่มโมโนโคลนอลแอนติบอดี (monoclonal antibodies) ยา “โมโนโคลนอลแอนติบอดี” หรือยา “แอนติบอดีโคลนเดี่ยว” เป็นยาชีววัตถุ (biological drugs หรือ biologics) ถูกทำลายฤทธิ์ในทางเดินอาหารจึงต้องให้โดยการฉีด มีโครงสร้างเป็นสารภูมิคุ้มกันหรือแอนติบอดีชนิดที่มีความจำเพาะในการจับกับโมเลกุลแอนติเจน เช่น CGRP หรือตัวรับของสารนี้ ทำให้ CGRP ออกฤทธิ์ไม่ได้ ชื่อสามัญของยาในกลุ่มโมโนโคลนอลแอนติบอดีจะลงท้ายด้วย “แมบ (mab)” ซึ่ง “mab” เป็นคำย่อของ “monoclonal antibody” ชื่อยาอาจมีตัวอักษรภาษาอังกฤษต่อท้ายชื่อหลักอีก 4 ตัว (ดังตัวอย่างชื่อยาที่จะกล่าวต่อไป) ซึ่งไม่มีคำแปลแต่ใส่ไว้เพื่อแสดงความจำเพาะของยาที่แต่ละบริษัทผลิตขึ้นมา เนื่องจากกรรมวิธีการผลิตที่ต่างกันอาจไม่ได้สารที่เหมือนกันทุกประการแม้จะออกฤทธิ์ได้เหมือนกัน ส่วนโครงสร้างของแอนติบอดีอาจเป็น human monoclonal antibody (ส่วนที่เป็น variable domain เหมือนของคนมากกว่า 90%), humanized monoclonal antibody (ส่วนที่เป็น variable domain เหมือนของคน ≥85% แต่ไม่ถึง 90%), chimeric monoclonal antibody (ส่วนที่เป็น variable domain เหมือนของคนน้อยกว่า 85%) หรือ chimeric-humanized monoclonal antibody (มี single-chain variable fragment อันหนึ่งเป็นแบบ “chimeric” และอีกอันหนึ่งเป็นแบบ “humanized”)
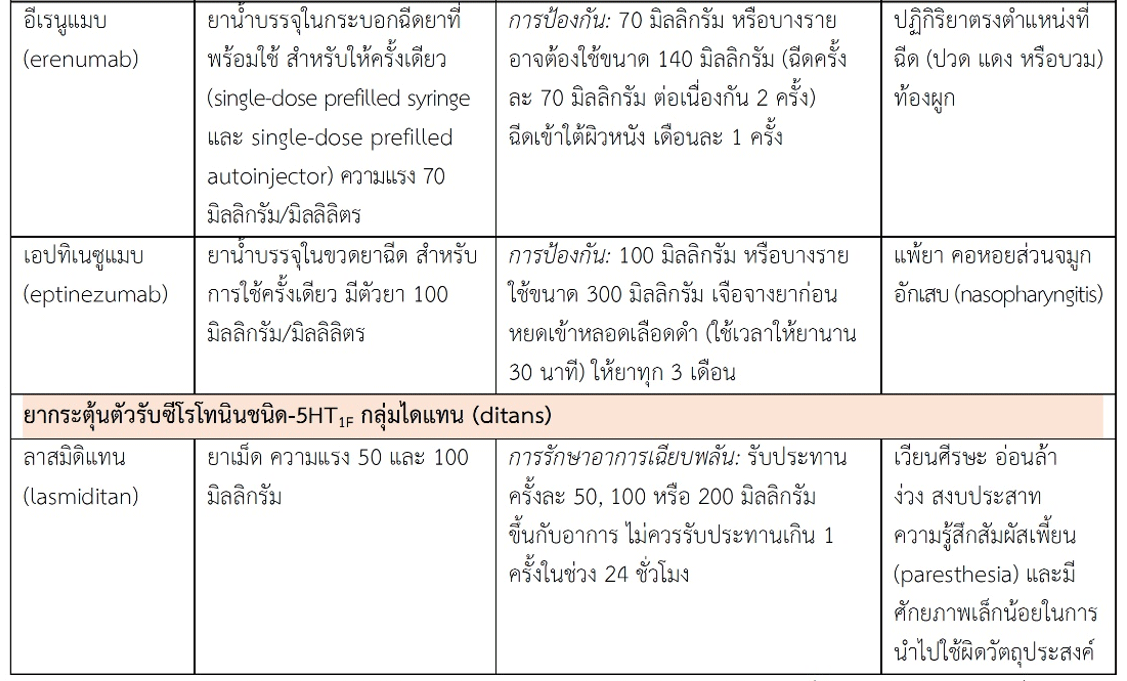
ยาต้าน CGRP กลุ่มยาโมโนโคลนอลแอนติบอดีมีใช้แล้วไม่น้อยกว่า 4 ชนิด ได้แก่ อีเรนูแมบ (erenumab หรือ erenumab-aooe) มีโครงสร้างเป็น human monoclonal antibody ออกฤทธิ์จับกับตัวรับของ CGRP ส่วนอีก 3 ชนิด คือ เอปทิเนซูแมบ (eptinezumab หรือ eptinezumab-jjmr), ฟรีมาเนซูแมบ (fremanezumab หรือ fremanezumab-vfrm) และแกลคาเนซูแมบ (galcanezumab หรือ galcanezumab-gnlm) มีโครงสร้างเป็น humanized monoclonal antibody ที่ออกฤทธิ์จับโดยตรงกับ CGRP ยาทั้งหมดที่กล่าวมาขณะนี้ได้รับข้อบ่งใช้สำหรับป้องกันโรคไมเกรนในผู้ใหญ่ สำหรับรูปแบบยา ความแรง ขนาดยาที่ใช้ และผลไม่พึงประสงค์ดูได้จากตาราง
2. ยากระตุ้นตัวรับซีโรโทนินชนิด 5-HT1F ยาที่มีจำหน่ายแล้วขณะนี้เป็นยากลุ่มไดแทน
ยากลุ่มไดแทน (ditans) ยากลุ่มนี้ออกฤทธิ์เลือกกระตุ้นที่ตัวรับซีโรโทนินชนิด 5-HT1F ยาที่มีจำหน่ายแล้ว ได้แก่ ลาสมิดิแทน (lasmiditan) ใช้รักษาโรคไมเกรนเฉียบพลัน การเลือกกระตุ้นที่ตัวรับดังกล่าวไม่ทำให้หลอดเลือดหดตัวจึงต่างจากยากลุ่มทริปแทนที่กล่าวข้างต้น และขณะนี้ยังไม่มีข้อห้ามใช้ในผู้ป่วยโรคใด ลาสมิดิแทนมีความชอบต่อไขมันมากและผ่านเข้าสมองได้ จึงอาจออกฤทธิ์ตรงบริเวณที่เกี่ยวข้องกับการเกิดพยาธิสรีรภาพของโรคไมเกรนด้วย นอกเหนือจากการกระตุ้นตัวรับ 5-HT1F ที่เส้นประสาทสมองคู่ที่ 5 (บทบาทของตัวรับชนิดนี้มีกล่าวแล้วข้างต้น) อย่างไรก็ตามการที่ยาผ่านเข้าสมองได้จะทำให้เกิดผลไม่พึงประสงค์หลายอย่างต่อระบบประสาทส่วนกลาง เช่น เวียนศีรษะ อ่อนล้า ง่วง สงบประสาท อีกทั้งมีศักยภาพเล็กน้อยในการนำยาไปใช้ผิดวัตถุประสงค์ (abuse) การที่ยานี้ทำให้ง่วงจึงแนะนำไม่ให้ขับรถหรือทำงานเกี่ยวกับเครื่องจักรกลที่เสี่ยงต่ออันตรายในช่วง 8 ชั่วโมงหลังจากรับประทานยา นอกจากนี้ไม่ควรใช้ยามากเกินเพราะอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้ คล้ายกับยาชนิดอื่นที่ใช้บรรเทาอาการปวดศีรษะตามที่กล่าวข้างต้น สำหรับรูปแบบยา ความแรง และขนาดยาที่ใช้ ดูได้จากตาราง
ข้อแนะนำเมื่อมีการใช้ยารักษาโรคไมเกรน
เมื่อต้องใช้ยาเพื่อรักษาโรคไมเกรนไม่ว่าจะเป็นยากลุ่มใด มีข้อแนะนำดังนี้
- การใช้ยาบรรเทาอาการปวดศีรษะไม่ว่ายาชนิดใด ไม่ควรใช้บ่อย เพราะการใช้ยามากเกินอาจทำให้ปวดศีรษะรุนแรงและปวดถี่ขึ้นได้ ควรใช้ยาน้อยกว่า 3 วันต่อสัปดาห์ หรือไม่เกินกว่า 10 วันใน 1 เดือน
- กรณีที่มีอาการคลื่นไส้และอาเจียน การใช้ยาชนิดรับประทานอาจไม่ได้ผล เนื่องจากการอาเจียนจะขับยาที่เพิ่งรับประทานออกมา ควรใช้ยารูปแบบอื่น
- กรณีที่เป็นยาฉีดเข้าใต้ผิวหนังชนิดที่ผู้ใช้สามารถฉีดเองได้ ควรปฏิบัติดังนี้
-- บุคลากรทางการแพทย์จะแนะนำวิธีฉีดยาให้ อย่าฉีดยาเองโดยที่ยังไม่ได้ผ่านการเรียนรู้วิธีฉีดที่ถูกต้อง และควรศึกษาเพิ่มเติมจากเอกสารที่เป็นข้อมูลผลิตภัณฑ์ยานั้น
-- ยาที่เก็บในตู้เย็น ก่อนฉีดให้นำออกมาวางไว้จนถึงอุณหภูมิห้องก่อน
-- ตำแหน่งที่ฉีดยาเข้าใต้ผิวหนังอาจเป็นบริเวณท้อง ต้นแขน ต้นขา หรือสะโพกส่วนก้น ซึ่งบริเวณนั้นต้องมีลักษณะปกติ ไม่บวม ไม่แดง ไม่มีรอยช้ำหรือเป็นก้อนแข็ง
-- ยาบางอย่างใช้ในขนาดสูงซึ่งต้องฉีด 2 หรือ 3 เข็มในคราวเดียว สามารถฉีดบริเวณเดียวกันได้แต่ไม่ให้ฉีดทับรูเดิม
-- ยากลุ่มโมโนโคลนอลแอนติบอดี ให้เก็บในตู้เย็น 2-8 องศาเซลเซียส ห้ามแช่แข็ง และไม่ให้เขย่าขวดยาหรือกระบอกบรรจุยา ในเอกสารที่เป็นข้อมูลผลิตภัณฑ์ยาแต่ละชนิดจะระบุวิธีการเก็บยา ให้ศึกษาและปฏิบัติตามอย่างเคร่งครัด เพื่อลดการทิ้งยาโดยไม่จำเป็น
- ระมัดระวังการเกิดผลไม่พึงประสงค์ของยา และหากมีการใช้ร่วมกับยาอื่นอาจเกิดปฏิกิริยาระหว่างยาได้ ยาบางชนิดทำให้ง่วง เช่น ลาสมิดิแทน จึงแนะนำไม่ให้ขับรถหรือทำงานเกี่ยวกับเครื่องจักรกลที่เสี่ยงต่ออันตรายในช่วง 8 ชั่วโมงหลังจากรับประทานยา
- การรักษาโรคไมเกรนนอกเหนือจากการใช้ยาแล้ว สิ่งสำคัญคือการหลีกเลี่ยงปัจจัยกระตุ้น เช่น ภาวะนอนไม่หลับ ความเครียด ความอ่อนล้า ความหิว อาหารบางชนิด การดื่มสุรา
เอกสารอ้างอิง
- Do TP, Guo S, Ashina M. Therapeutic novelties in migraine: new drugs, new hope? J Headache Pain 2019. doi:10.1186/s10194-019-0974-3. Accessed: September 25, 2022.
- Visočnik D, Zaletel M, Žvan B, Zupan M. The vasodilatory response to CGRP of the anterior and posterior cerebral circulation in migraine. Front Neurol 2022. doi: 10.3389/fneur.2022.854134. Accessed: September 25, 2022.
- Burch R. Preventive migraine treatment. Continuum (Minneap Minn) 2021; 27:613-32.
- Mayans L, Walling A. Acute migraine headache: treatment strategies. Am Fam Physician 2018; 97:243-51.
- Ailani J. Acute migraine treatment. Continuum (Minneap Minn) 2021; 27:597-612.
- Zhao YJ, Ong JJY, Goadsby PJ. Emerging treatment options for migraine. Ann Acad Med Singap 2020; 49:226-35.
- Konstantinos S, Vikelis M, Rapoport A. Acute care treatment of migraine. J Neuroophthalmol 2020; 40:472-84.
- Urits I, Gress K, Charipova K, Zamarripa AM, Patel PM, Lassiter G, et al. Pharmacological options for the treatment of chronic migraine pain. Best Pract Res Clin Anaesthesiol 2020; 34:383-407.
- Green MW. Medication overuse headache. Curr Opin Neurol 2021; 34:378-83.
- Moreno-Ajona D, Villar-Mart?nez MD, Goadsby PJ. New generation gepants: migraine acute and preventive medications. J Clin Med 2022. doi: 10.3390/jcm11061656. Accessed: September 25, 2022.
- Robbins MS. Diagnosis and management of headache: a review. JAMA 2021; 325:1874-85.
- Zobdeh F, Ben Kraiem A, Attwood MM, Chubarev VN, Tarasov VV, Schiöth HB, et al. Pharmacological treatment of migraine: drug classes, mechanisms of action, clinical trials and new treatments. Br J Pharmacol 2021; 178:4588-607.
- Chiang CC, Schwedt TJ. Calcitonin gene-related peptide (CGRP)-targeted therapies as preventive and acute treatments for migraine--the monoclonal antibodies and gepants. Prog Brain Res 2020; 255:143-70.





