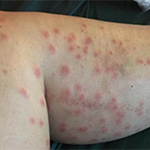
ช่วงต้นเดือนพฤศจิกายน 2563 มีรายงานข่าวผู้ป่วยโรคพยาธิหอยคัน โรคหอยคัน หรือ โรคน้ำคัน (ภาษาอังกฤษเรียกว่า cercarial dermatitis, schistosome dermatitis หรือ swimmer’s itch) ในทางภาคใต้ของประเทศไทย ผู้ป่วยส่วนใหญ่จะมีผื่นและตุ่มคันตามร่างกายโดยเฉพาะอย่างยิ่งบริเวณแขนและขาที่สัมผัสกับน้ำผู้ป่วยบางรายยังสามารถตรวจพบตัวอ่อนของพยาธิใบไม้เลือดในสัตว์จากเนื้อเยื่อผิวหนังที่ส่งตรวจวินิจฉัยทางห้องปฏิบัติการ นอกจากนี้ยังสามารถตรวจพบตัวอ่อนของพยาธิดังกล่าวในหอยคันซึ่งเป็นหอยขนาดเล็กที่พบในนาข้าวและพบในตัวอย่างน้ำที่เก็บจากนาข้าวเช่นกัน
ภาพจาก :
https://www.summersolutionsswim.com/wp-content/uploads/2017/10/2017_10_Skincare-for-Open-Water-Swimmers-About-Swimmers-Itch-1200x628.jpg
โรคพยาธิหอยคันเป็นโรคที่เกิดขึ้นบริเวณชั้นผิวหนังภายหลังการติดเชื้อจากตัวอ่อนของพยาธิใบไม้เลือดในสัตว์ระยะ“เซอร์คาเรีย (cercaria)” ซึ่งโรคนี้สามารถพบได้ในทุกพื้นที่ของโลกรวมถึงในประเทศไทย การระบาดมักพบในพื้นที่ที่เคยมีน้ำท่วมมาก่อนหรือมีน้ำท่วมขังเป็นเวลานานที่ทำให้เอื้อต่อการเพิ่มจำนวนของหอยคันรวมถึงพบในพื้นที่ที่มีโอกาสทำให้เกิดการแพร่กระจายของไข่พยาธิใบไม้เลือดของสัตว์ในน้ำได้ง่าย
โดยทั่วไปแล้วพยาธิใบไม้เลือดในสัตว์จะพบระยะตัวเต็มวัยหรือการติดเชื้อในระบบไหลเวียนโลหิตของสัตว์ปีกหรือสัตว์เลี้ยงลูกด้วยนมเช่น เป็ด ห่าน นกนางนวล หงส์ หนู วัว และควาย เป็นต้น เนื่องจากพฤติกรรมและการใช้ชีวิตของสัตว์ดังกล่าวอาจสัมพันธ์กับแหล่งน้ำในธรรมชาติดังนั้นเมื่อสัตว์เหล่านี้มีพยาธิในร่างกายจะมีไข่พยาธิออกมาพร้อมกับอุจจาระที่อาจปนเปื้อนในแหล่งน้ำ ตัวอ่อนของพยาธิที่ฟักออกจากไข่ระยะเริ่มแรกที่เรียกว่า ไมราซีเดียม (miracidium) จะเข้าไปในหอยโดยเฉพาะอย่างยิ่งหอยคันเพื่อเพิ่มจำนวนและพัฒนาเป็นตัวอ่อนระยะเซอร์คาเรีย (cercaria) ปริมาณมากที่สามารถไชออกจากหอยมายังแหล่งน้ำได้ ถ้าคนสัมผัสหรือลุยน้ำในบริเวณที่อาจมีตัวอ่อนปนเปื้อนอยู่โดยไม่ใส่อุปกรณ์ป้องกันจะทำให้ติดเชื้อได้โดยตัวอ่อนจะไชเข้าทางผิวหนัง อย่างไรก็เนื่องจากตัวอ่อนของพยาธิดังกล่าวไม่สามารถเจริญเป็นพยาธิตัวแก่ในคนได้ ดังนั้นภายหลังการไชเข้าที่ผิวหนังตัวอ่อนของพยาธินั้นจะตายลง
สาเหตุของการติดเชื้อ
เป็นผลมาจากตัวอ่อนของพยาธิใบไม้เลือดในสัตว์ระยะเซอร์คาเรียไชเข้าผิวหนังของผู้ที่สัมผัสกับน้ำในแหล่งน้ำที่มีการปนเปื้อนตัวอ่อนพยาธิดังกล่าว ซึ่งในประเทศไทยเคยมีรายงานเชื้อ 4 ชนิดที่ก่อโรคได้คือ
- Schistosoma spindale ที่พบได้ทั่วไปโดยเฉพาะอย่างยิ่งในภาคตะวันออกเฉียงเหนือ โดยพยาธิดังกล่าวทำให้เกิดการติดเชื้อในวัวและควาย
- Schistosoma incognitum พบในกรุงเทพฯ และภาคเหนือ โดยพยาธิดังกล่าวทำให้เกิดการติดเชื้อในหนูพุกใหญ่และหนูบ้าน
- Orientobiharzia harinasutai พบในภาคใต้ โดยพยาธิดังกล่าวทำให้เกิดการติดเชื้อในควาย
- Trichobilharzia maegrathi พบในภาคตะวันออกเฉียงเหนือ โดยพยาธิดังกล่าวทำให้เกิดการติดเชื้อในเป็ด
ซึ่งทั้ง 4 ชนิดมีโฮสต์ตัวกลางที่หรือสัตว์น้ำทำให้เชื้อเข้าไปเพิ่มจำนวนได้คือหอยคัน (โดยสายพันธุ์ของหอยคันจะต่างกันไปในพยาธิใบไม้เลือดในสัตว์แต่ละชนิด ปัจจุบันพบว่ามีหอยคัน 2 สายพันธุ์ที่เกี่ยวข้องคือ
Indoplanorbis exustus และ
Lymnaea (Radix) auricularia rubiginosa)
อาการที่พบ
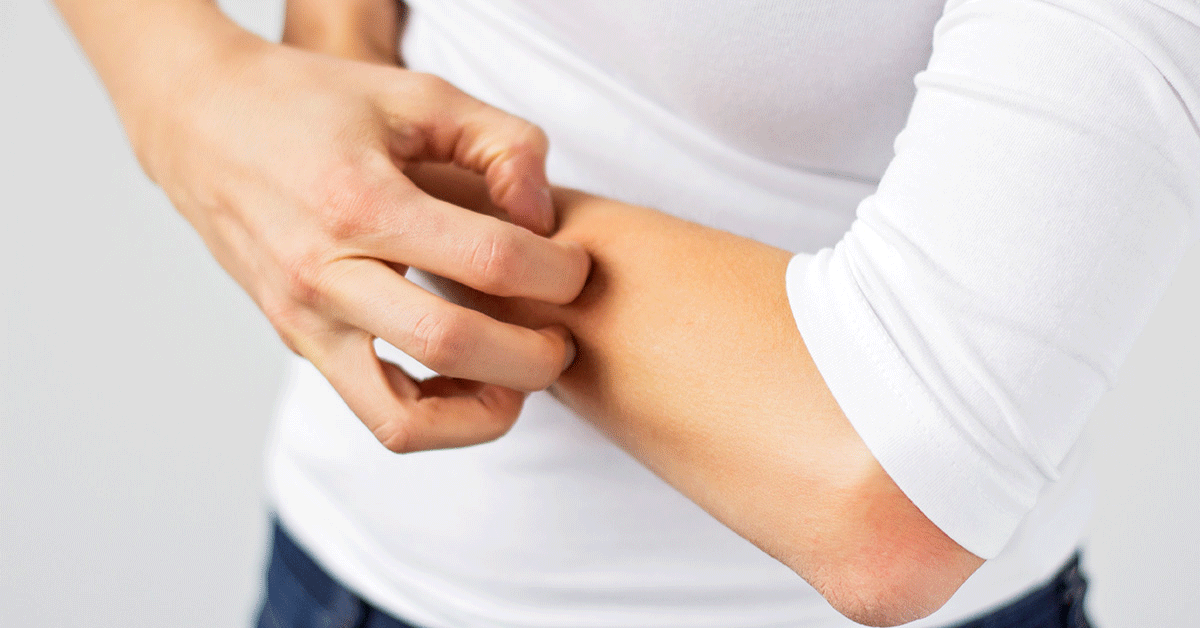
อาการในผู้ป่วยจะเกิดขึ้นภายหลังการสัมผัสกับแหล่งน้ำที่ปนเปื้อนตัวอ่อนของพยาธิและภายหลังจาก ตัวอ่อนพยาธิไชเข้าผิวหนัง ระยะแรกผู้ป่วยจะรู้สึกเจ็บจี๊ดบริเวณผิวหนังที่เคยสัมผัสกับน้ำ จากนั้นจะเกิดผื่นและตุ่มแดงภายใน 12 ชั่วโมง ซึ่งตุ่มที่เกิดขึ้นคล้ายกับตุ่มยุงกัดและอาจพัฒนาเป็นตุ่มน้ำใส ตุ่มพุพองหรือตุ่มหนองได้ ในช่วงดังกล่าวผู้ป่วยจะมีอาการคันซึ่งถ้าผู้ป่วยเกาจนเกิดแผลอาจทำให้เสี่ยงต่อการติดเชื้อแบคทีเรียซ้ำได้ โดยลักษณะผื่นคันและตุ่มที่เกิดบริเวณผิวหนังเป็นผลมาจากการตอบสนองทางภูมิคุ้มกันของร่างกาย ส่วนมากจะเป็นภาวะภูมิแพ้ต่อโปรตีนของตัวอ่อนพยาธิ อย่างไรก็ตามถ้าไม่มีภาวะติดเชื้อแทรกซ้อนเกิดขึ้นผื่นและตุ่มแดงดังกล่าวสามารถหายเองได้ภายในระยะเวลาประมาณ 1-2 สัปดาห์
การวินิจฉัย
อาศัยการซักประวัติเกี่ยวกับการสัมผัสแหล่งน้ำที่เสี่ยงต่อการติดเชื้อโดยเฉพาะอย่างยิ่งพื้นที่ที่มีหอยคันระบาดจำนวนมากร่วมกับอาการและรอยโรคที่ผิวหนังของผู้ป่วยรวมถึงผลการตรวจทางพยาธิวิทยาของเนื้อเยื่อผิวหนังในตำแหน่งที่เกิดโรค
การรักษาและการป้องกัน
- ใช้ยาแอนติฮิสตามีนเพื่อลดอาการแพ้
- ใช้ยาทาเช่นคาลาไมน์โลชั่นหรือยากลุ่มสเตียรอยด์
- ใช้การประคบเย็นเพื่อลดอาการอักเสบบริเวณผิวหนัง
- ในกรณีผู้ป่วยมีการติดเชื้อแบคทีเรียซ้ำอาจต้องรักษาด้วยยาปฏิชีวนะ
ทั้งนี้การรักษาหรือการรับประทานยาควรอยู่ภายใต้การดูแลของแพทย์และเภสัชกร อย่างไรก็ตามผู้ป่วยส่วนใหญ่มักหายได้เองโดยใช้ระยะเวลาประมาณ 1-2 สัปดาห์
การป้องกันและควบคุมการระบาด
- สวมรองเท้ายางเมื่อต้องเดินลุยน้ำ
- ไม่ว่ายน้ำหรือสัมผัสกับน้ำในแหล่งน้ำที่เคยมีรายงานการเกิดโรครวมถึงแหล่งน้ำที่เสี่ยงต่อการติดเชื้อ
- เช็ดน้ำตามร่างกายหรืออาบน้ำทันทีภายหลังสัมผัส ลุยน้ำหรือลงไปในแหล่งน้ำที่เสี่ยงต่อการติดเชื้อ
ทั้งนี้ควรเช็ดตัวให้แห้งแรง ๆ เพื่อป้องกันการไชของตัวอ่อนพยาธิเข้าผิวหนัง
- ควบคุมสัตว์และหอยน้ำจืดที่เกี่ยวข้องกับการระบาดของพยาธิใบไม้เลือดในสัตว์บริเวณแหล่งน้ำ
เอกสารอ้างอิง
- นิมิต มรกต, คม สุคนธสรรพ์, บรรณาธิการ. ปรสิตวิทยาทางการแพทย์ II.หนอนพยาธิ. พิมพ์ครั้งที่ 3. เชียงใหม่: กลางเวียงการพิมพ์; 2554.
- คณาจารย์ภาควิชาปาราสิตวิทยา คณะสาธารณสุขศาสตร์ มหาวิทยาลัยมหิดล. ปาราสิตสาธารณสุข (Public health parasitology). พิมพ์ครั้งที่ 5. กรุงเทพฯ: สหธรรมิก; 2536.
- Kullavanijaya P, Wongwaisayawan H. Outbreak of cercarial dermatitis in Thailand. Int J Dermatol 1993; 32(2): 113-5.
- Center for Disease Control and Prevention. Parasites-Cercarial Dermatitis (also known as Swimmer's Itch)[Internet]. 2018 [cited 2020 Nov 13]. Available from: https://www.cdc.gov/parasites/swimmersitch/.