
|
ขาบวม เกิดขึ้นได้จากหลากหลายสาเหตุ เช่น การยืนหรือนั่งเป็นเวลานานเกินไป การรับประทานอาหารรสเค็มจัด น้ำหนักเกิน เป็นหญิงตั้งครรภ์ อีกทั้งอาจมีสาเหตุมาจากการบาดเจ็บ โดนแมลงสัตว์กัดต่อย การติดเชื้อ หรืออาจมีความผิดปกติเกี่ยวกับไตหรือหัวใจแฝงอยู่ และนอกจากนี้การรับประทานยาบางชนิดก็อาจเป็นสาเหตุที่ทำให้ขาบวมได้เช่นกัน[1]
ดังนั้นหากคุณกำลังประสบปัญหาขาบวมอยู่ ลองหยิบถุงยาของคุณมาดู อาจเจอว่าคุณกำลังใช้ยาลดความดันโลหิตชนิดที่มีผลข้างเคียงทำให้ขาบวมอยู่ก็ได้ บทความนี้จะพาคุณไปทำความรู้จักกับยาลดความดันโลหิตที่มักเป็นสาเหตุของอาการขาบวมในผู้ป่วยความดันโลหิตสูง รวมไปถึงลักษณะอาการ และวิธีการปฏิบัติตนเมื่อเกิดอาการขาบวมจากยาลดความดัน
อาการขาบวมมักเกิดขึ้นภายใน 6 เดือน หลังเริ่มใช้ยา[2] โดยมักเป็นการขาบวมแบบกดบุ๋ม (pitting edema) กล่าวคือหากใช้นิ้วกดบริเวณขาที่บวมแล้วปล่อย ผิวหนังบริเวณนั้นจะมีการบุ๋มลงไป และจะใช้เวลานานกว่าปกติในการกลับคืนสู่สภาพเดิม อีกทั้งอาการบวมจะเกิดกับขาทั้ง 2 ข้าง ไม่เกิดเพียงขาข้างใดข้างหนึ่งเท่านั้น
ยาลดความดันโลหิตหลากหลายชนิดสามารถก่อปัญหาขาบวมได้[3] ยกตัวอย่างเช่น
- ยาปิดกั้นช่องแคลเซียม (calcium channel blockers) เช่น amlodipine, nifedipine เป็นต้น
- ยาขยายหลอดเลือด (vasodilators) เช่น minoxidil, hydralazine เป็นต้น
- ยาปิดกั้นตัวรับชนิดแอลฟ่า-1 (α1-blockers) เช่น doxazosin, alfuzosin เป็นต้น
- ยากระตุ้นตัวรับแอดรีเนอร์จิกชนิดแอลฟา-2 (α2-adrenoceptor agonists) เช่น clonidine, tizanidine เป็นต้น
- ยาปิดกั้นตัวรับเบต้า (β-blockers) เช่น propranolol, carvedilol เป็นต้น
แม้จะมียาลดความดันโลหิตมากมายที่อาจเป็นสาเหตุของอาการขาบวม แต่ยากลุ่มที่มักพบว่าเป็นต้นตอของปัญหานี้อยู่บ่อยครั้ง คือ ยาปิดกั้นช่องแคลเซียม ดังนั้นเราจะมาทำความรู้จักกับยาลดความดันโลหิตในกลุ่มนี้กัน
ยาลดความดันโลหิตกลุ่มปิดกั้นช่องแคลเซียม หรือ Calcium Channel Blockers (นิยมเรียกสั้น ๆ ว่า CCBs) เป็นยาที่ใช้สำหรับรักษาอาการหัวใจเต้นผิดจังหวะ และอาการเจ็บแน่นหน้าอกเนื่องจากโรคหัวใจ อีกทั้งยังมีงานวิจัยที่พบว่า CCBs อาจช่วยลดความเสี่ยงการเกิดโรคหลอดเลือดสมอง (stroke) ได้ เนื่องจากยาในกลุ่มนี้มีกลไกในการปิดกั้นช่องแคลเซียมบริเวณหัวใจและกล้ามเนื้อหลอดเลือด ส่งผลให้เกิดการคลายตัวของกล้ามเนื้อหัวใจและกล้ามเนื้อหลอดเลือด ทำให้ลดอัตราการเต้นและการบีบตัวของหัวใจให้เป็นปกติและหลอดเลือดเกิดการขยายตัว จึงนำมาสู่การลดลงของความดันโลหิต โดย CCBs แบ่งออกเป็น 2 กลุ่ม ตามโครงสร้างของยา ได้แก่ กลุ่ม Dihydropyridines Calcium Channel Blockers (DHP-CCBs) ซึ่งยากลุ่มนี้มักมีชื่อลงท้ายด้วยคำว่า “dipine” เช่น amlodipine, felodipine และ manidipine เป็นต้น ส่วนอีกกลุ่ม คือ กลุ่ม non-Dihydropyridines Calcium Channel Blockers (non-DHP-CCBs) ได้แก่ verapamil และ diltiazem
ยาลดความดันโลหิตกลุ่ม CCBs โดยเฉพาะอย่างยิ่งกลุ่ม DHP-CCBs มักเป็นสาเหตุของอาการขาบวม เนื่องจากออกฤทธิ์จำเพาะเจาะจงต่อหลอดเลือดแดงมากกว่ากลุ่ม non-DHP-CCBs โดยเมื่อ DHP-CCBs ออกฤทธิ์ขยายหลอดเลือดแดงจนทำให้หลอดเลือดแดงส่วนปลายเกิดการขยาย จะส่งผลให้แรงดันภายในหลอดเลือดสูงขึ้นและเกิดการดันน้ำภายในหลอดเลือดออกมาสู่เนื้อเยื่อ ทำให้เกิดอาการบวม (edema) ขึ้น โดยเฉพาะบริเวณขาหรือเท้า ซึ่งอาการบวมนี้จะขึ้นอยู่กับขนาดการใช้ยา (dose dependent) สำหรับ DHP-CCBs ที่มีใช้ในประเทศไทยแสดงในตารางที่ 1
ตารางที่ 1 ชื่อยา ตัวอย่างชื่อการค้า และขนาดของยาลดความดันโลหิตกลุ่ม DHP-CCBs ที่มีใช้ในประเทศไทย[5,6]
|
ชื่อยา |
ตัวอย่างชื่อการค้า |
ขนาด (มิลลิกรัม) |
|
Amlodipine |
AMBES, AMLOPINE, S-AMBES |
2.5, 5, 10 |
|
Felodipine |
ENFELO, FELOPINE, FELOTEN |
2.5, 5, 10 |
|
Lercanidipine |
LERCADIP, ZANIDIP |
10, 20 |
|
Manidipine |
CARDIPLOT, KERDICA, MADIPLOT |
5, 10, 20 |
|
Nifedipine |
ADIPINE, NELAPINE, NIFELAT |
5, 10, 20, 30 |
|
Nicardipine |
CARDEPINE SR |
40 |
จากหลักฐานเชิงประจักษ์ที่รวบรวมงานวิจัยทางคลินิกซึ่งศึกษาความสัมพันธ์ระหว่างอาการขาบวมที่เกิดขึ้นในผู้ที่ใช้ยาลดความดันโลหิตกลุ่ม DHP-CCBs แต่ละชนิดเปรียบเทียบกับยาหลอก สามารถเรียงลำดับยาที่พบการเกิดขาบวมได้มากที่สุดเมื่อเปรียบเทียบกับยาหลอก เรียงลำดับจากมากไปน้อย ดังนี้ nifedipine > nicardipine > amlodipine > felodipine > lercanidipine[7] ทั้งนี้ข้อมูลจากการศึกษานี้ไม่ได้รวมถึงการศึกษาของ manidipine ซึ่งเป็น DHP-CCBs ซึ่งมีข้อมูลว่าทำให้ขาบวมน้อยกว่า amlodipine[8]
การปฏิบัติตนเพื่อบรรเทาอาการขาบวมจากการใช้ยามีหลายประการ โดยหากผู้ป่วยมีอาการขาบวมเล็กน้อย อาจใช้วิธีการยกขาสูงขึ้น โดยอาจยกขาขึ้นพาดบนเก้าอี้ ทำให้ขาอยู่ในแนวราบในตำแหน่งที่สูงขึ้น (รูปที่ 1) จะสามารถช่วยลดอาการขาบวมในผู้ป่วยที่มีอาการขาบวมในระดับเล็กน้อยได้ แต่ถ้าหากผู้ป่วยมีอาการขาบวมปานกลางถึงรุนแรง กล่าวคืออาการขาบวมรบกวนการใช้ชีวิตประจำวัน จะแนะนำให้ผู้ป่วยไปพบแพทย์ เพื่อแจ้งสาเหตุของอาการขาบวม และให้แพทย์ปรับลดขนาดยาลง หรือในบางกรณีแพทย์อาจเปลี่ยนยาลดความดันโลหิตเป็นกลุ่มอื่นที่ไม่ทำให้เกิดอาการขาบวมแทน[9]
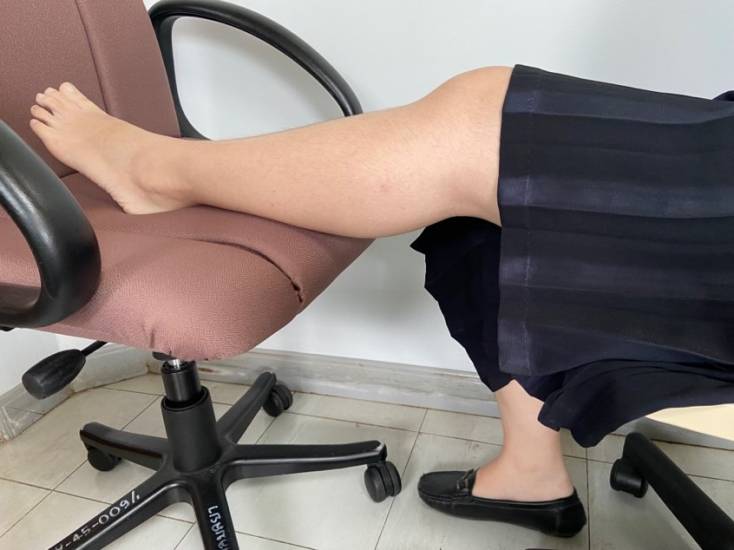
รูปที่ 1 ท่ายกขาพาดบนเก้าอี้ให้ขาอยู่ในแนวราบในตำแหน่งที่สูงขึ้น เมื่อเกิดอาการขาบวม
อย่างไรก็ตามอาการขาบวมซึ่งมีสาเหตุมาจากยาลดความดันโลหิตในกลุ่ม CCBs นั้น ไม่ได้เกิดขึ้นกับผู้ป่วยทุกรายที่ใช้ยาในกลุ่มนี้ โดยมีงานวิจัยทางคลินิกที่ศึกษาเกี่ยวกับความสัมพันธ์ระหว่างการใช้ยากลุ่ม CCBs กับการเกิดอาการขาบวม พบว่าหลังผู้ป่วยได้รับยาในกลุ่ม CCBs ไปแล้ว 6 เดือน มีเพียง 24% ของผู้ป่วยเท่านั้นที่เกิดอาการขาบวมขึ้น และมีผู้ป่วยเพียง 5% เท่านั้นที่มีอาการขาบวมรุนแรงจนไม่สามารถทนได้[2] ดังนั้นอย่ากังวลที่จะเริ่มใช้ยาในกลุ่มนี้ เนื่องจากยาลดความดันโลหิตในกลุ่มนี้สามารถช่วยควบคุมความดันโลหิตได้อย่างมีประสิทธิภาพ และสามารถช่วยลดความเสี่ยงในการเกิดภาวะแทรกซ้อนอื่น ๆ ที่จะตามมาในอนาคตได้
นอกจากนี้อาการขาบวมอาจมีสาเหตุมาจากปัจจัยอื่น ๆ นอกเหนือจากยาที่ใช้ โดยโรคบางโรคที่แอบแฝงอยู่อาจเป็นสาเหตุที่ทำให้ผู้ป่วยขาบวมได้ ซึ่งหากเป็นเช่นนั้นควรนำผู้ป่วยส่งโรงพยาบาลอย่างรวดเร็วที่สุด เพื่อรักษาที่ต้นเหตุ และไม่นำไปสู่ภาวะแทรกซ้อนอื่น ๆ ที่รุนแรงในภายหลัง ทั้งนี้โรคที่มีอาการขาบวมเป็นหนึ่งในอาการแสดง เช่น ภาวะหัวใจวายเฉียบพลัน (acute heart failure) ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำ ซึ่งส่วนมากมักเกิดที่หลอดเลือดดำลึกบริเวณขา (deep vein thrombosis) โรคไต เป็นต้น
|
|
|