น้ำนมแม่มีประโยชน์ต่อทารกมาก มีสารอาหารที่จำเป็นต่อการเจริญเติบโตและยังเสริมสร้างภูมิคุ้มกันให้ทารก ทารกควรได้ดื่มนมแม่อย่างเดียวตั้งแต่แรกเกิดจนถึงอายุ 6 เดือน หลังจากนั้นให้อาหารอื่นเพิ่มควบคู่กับการดื่มนมแม่ต่อเนื่องไปจนถึงอายุ 2 ปีหรือนานกว่านั้น ด้วยเหตุนี้แม่จึงไม่ควรหยุดให้นมทารกโดยไม่จำเป็น กรณีที่มีการใช้ยาซึ่งแม้ว่ายาส่วนใหญ่ถูกขับออกทางน้ำนมได้ แต่มีปริมาณต่ำและไม่เป็นอันตรายต่อทารกที่ดื่มนมแม่ มียาเพียงไม่กี่ชนิดเท่านั้นที่ต้องระวังเป็นพิเศษหรือห้ามใช้ในช่วงที่ให้นมทารก ด้วยเหตุนี้หากแม่จำเป็นต้องใช้ยาเพื่อรักษาความเจ็บป่วยชนิดเรื้อรังหรือชนิดที่เกิดใหม่ แม่จึงไม่ควรเป็นกังวลมากเกินไปจนไม่ยอมใช้ยาหรือมีการใช้ยาแต่หยุดให้นมทารก เพราะการกระทำดังกล่าวจะเป็นผลเสียต่อแม่และทารก ในบทความนี้จะให้ข้อมูลเกี่ยวกับยาในน้ำนมแม่ โดยให้ความรู้เบื้องต้นถึงปัจจัยที่มีผลต่อปริมาณยาในน้ำนมแม่และปัจจัยที่เกี่ยวข้องกับการเกิดผลเสียต่อทารกเมื่อดื่มนมแม่ที่ปนเปื้อนยา พร้อมทั้งให้ข้อมูลเกี่ยวกับยาลดความดันโลหิตชนิดที่สามารถใช้ได้ในแม่ช่วงให้นมทารก และข้อแนะนำเมื่อแม่จำเป็นต้องใช้ยาช่วงที่ให้นมทารก

ภาพจาก :
https://www.mumsnet.com/system/1/assets/files/000/054/154/54154/273406347/original/mother-baby-medicine-chemist-940.jpg?1505740089 ปัจจัยที่มีผลต่อปริมาณยาในน้ำนมแม่ เมื่อแม่ได้รับยาเข้าสู่ร่างกายอาจมียาขับออกทางน้ำนม ปริมาณยาที่ขับออกมาจะมากหรือน้อยขึ้นกับปัจจัยเหล่านี้
- ชนิดของยา ยาบางชนิดไม่ถูกขับออกทางน้ำนมหรือขับออกได้น้อยมาก ในขณะที่ยาบางชนิดขับออกทางน้ำนมได้ดี ทั้งนี้ขึ้นกับคุณสมบัติของยาแต่ละชนิดที่แตกต่างกัน เช่น น้ำหนักโมเลกุลน้อย การจับกับโปรตีนในพลาสมาได้น้อย การละลายได้ดีในไขมัน ซึ่งยาที่มีคุณสมบัติเหล่านี้จะถูกขับออกทางน้ำนมได้ดี นอกจากนี้ยาที่มีคุณสมบัติเป็นด่างอ่อนจะสะสมในน้ำนมได้ เนื่องจากน้ำนมมีสภาพความเป็นกรดมากกว่าพลาสมา (น้ำนมมีค่าพีเอช 7–7.2)
- ขนาดยา หากแม่ได้รับยาขนาดสูงและยานั้นขับออกทางน้ำนมได้ จะพบยาในน้ำนมในปริมาณมากด้วย
- คุณภาพน้ำนม น้ำนมที่มีไขมันมากจะพบยาที่ละลายได้ดีในไขมันในปริมาณมาก นอกจากนี้ในช่วงท้ายของการให้นมจะมีปริมาณไขมันในน้ำนมมากกว่าช่วงแรก ยาที่ละลายในไขมันได้ดีจึงพบในน้ำนมช่วงท้ายได้มากกว่าช่วงแรกของการให้นม
- ระยะเวลา ในช่วงแรกหลังจากได้รับยาจะมีระดับยาในเลือดแม่จะสูงกว่าช่วงเวลาก่อนบริโภคยาครั้งถัดไป ซึ่งระดับยาในน้ำนมจะสอดคล้องกัน ด้วยเหตุนี้การให้นมทารกก่อนแม่บริโภคยาครั้งถัดไปจะทำให้ทารกมีโอกาสได้รับยาทางน้ำนมในปริมาณน้อยลง
ปัจจัยที่เกี่ยวข้องกับการเกิดผลเสียต่อทารกเมื่อดื่มนมแม่ที่ปนเปื้อนยา ยาที่ถูกขับออกทางน้ำนมจะส่งผลเสียต่อทารกมากน้อยเพียงใดขึ้นกับปัจจัยเหล่านี้
- ปริมาณยาในน้ำนม ซึ่งปริมาณที่บริโภคต้องไม่เกินขนาดยาที่แนะนำสำหรับใช้กับทารก ปริมาณยาในน้ำนมจะมากหรือน้อยขึ้นกับปัจจัยที่กล่าวแล้วข้างต้น (ดูหัวข้อ “ปัจจัยที่มีผลต่อปริมาณยาในน้ำนมแม่”)
- ชนิดของยาที่แม่ได้รับ ยาแต่ละชนิดออกฤทธิ์และส่งผลต่อร่างกายแตกต่างกัน ยาที่ขับออกทางน้ำนมจะแสดงผลในทารกเช่นเดียวกับผลที่พบในแม่ ด้วยเหตุนี้ยาบางชนิด (ซึ่งมีไม่มาก) จึงห้ามใช้ในแม่ช่วงที่ให้นมทารก
- การดูดซึมยาจากทางเดินอาหารทารก โดยทั่วไปอัตราการดูดซึมยาจากทางเดินอาหารในทารกจะต่ำกว่าในเด็กและผู้ใหญ่ เนื่องจากสภาวะภายในกระเพาะอาหารและลำไส้แตกต่างกัน นอกจากนี้ยาบางอย่างจับกับแคลเซียมในน้ำนมทำให้ไม่ถูกดูดซึมจากทางเดินอาหารของทารก
- พันธุกรรมในทารก พันธุกรรมมีผลต่อปริมาณยาในร่างกายและการแสดงฤทธิ์ของยา ตัวอย่างเช่น หากมีพันธุกรรมของเอนไซม์เป็นชนิดที่ทำงานบกพร่องในการเปลี่ยนสภาพยา อาจทำให้มียาสะสมในตัวทารกมากจนเกิดอันตราย
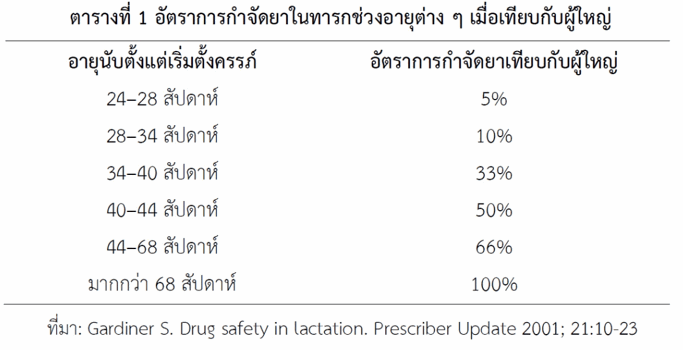
- อายุทารก หากทารกมีอายุมากขึ้นจะกำจัดยาได้เร็วขึ้น (ดูตารางที่ 1) ด้วยเหตุนี้แม่ที่ให้นมทารกแรกคลอดหรือทารกคลอดก่อนกำหนดจึงต้องระมัดวังเรื่องการใช้ยามากกว่าการให้นมทารกที่อายุเกิน 16 เดือน (68 สัปดาห์) เมื่อนับอายุจริงตั้งแต่เริ่มตั้งครรภ์เป็นต้นไป หรืออายุราว 7 เดือน (30 สัปดาห์) เมื่อนับอายุหลังการคลอดตามกำหนด
 ยาลดความดันโลหิตชนิดที่ใช้ได้ในแม่ที่ให้นมทารก
ยาลดความดันโลหิตชนิดที่ใช้ได้ในแม่ที่ให้นมทารก ยาลดความดันโลหิตมีมากมาย บางชนิดใช้รักษาโรคอื่นด้วยนอกเหนือจากโรคความดันโลหิตสูง แม้ว่ายาลดความดันโลหิตส่วนใหญ่ถูกขับออกทางน้ำนมได้แต่มีปริมาณน้อยและไม่เป็นอันตรายต่อทารก ข้อมูลเกี่ยวกับการใช้ยาลดความดันโลหิตแต่ละชนิดในแม่ที่ให้นมทารกนั้นมีมากน้อยต่างกัน โดยทั่วไปยาใดมีข้อมูลน้อยหรือไม่มีข้อมูลจะแนะนำให้หลีกเลี่ยงไปใช้ยาอื่นที่มีข้อมูลมากกว่า โดยเฉพาะแม่ที่ต้องให้นมทารกแรกคลอดหรือทารกที่คลอดก่อนกำหนด ยาลดความดันโลหิตที่ใช้ได้ในแม่ช่วงที่ให้นมทารกแสดงไว้ในตารางที่ 2 ด้วยเหตุนี้แม่ที่เป็นโรคความดันโลหิตสูงและต้องใช้ยาจึงไม่จำเป็นต้องหยุดให้นม อย่างไรก็ตามในกรณีที่เกี่ยวกับการใช้ยาขับปัสสาวะ แม้ว่าใช้ได้โดยไม่ทำให้เกิดผลเสียต่อทารกแต่อาจทำให้ปริมาณน้ำนมแม่ลดลงได้ สำหรับยาในกลุ่มที่ออกฤทธิ์ยับยั้งตัวรับแองจิโอเทนซิน (การแบ่งกลุ่มตามการออกฤทธิ์และตัวอย่างยามีกล่าวข้างล่าง) ส่วนใหญ่แนะนำให้หลีกเลี่ยงการใช้ในแม่ที่ให้นมทารกโดยเฉพาะทารกแรกคลอดหรือคลอดก่อนกำหนด เนื่องจากส่วนใหญ่ไม่มีข้อมูลการใช้ยาเหล่านั้น


ยาลดความดันโลหิตที่ระบุในตารางที่ 2 แบ่งกลุ่มตามการออกฤทธิ์ได้ดังนี้
- ยาขับปัสสาวะ ตัวอย่างเช่น ไฮโดรคลอโรไทอะไซด์ (hydrochlorothiazide), สไปโรโนแล็กโทน (spironolactone)
- ยายับยั้งที่ตัวรับเบตา (beta-adrenoceptor blockers หรือ beta-blockers) ตัวอย่างเช่น โพรพราโนลอล (propranolol), เมโทโพรลอล (metoprolol), ลาเบทาลอล (labetalol) ซึ่งยานี้ยับยั้งที่ตัวรับทั้งชนิดแอลฟาและเบตา
- ยายับยั้งเอนไซม์ที่ใช้เปลี่ยนแองจิโอเทนซิน (angiotensin-converting enzyme inhibitors) ตัวอย่างเช่น แคปโทพริล (captopril), อีนาลาพริล (enalapril), เบนาซีพริล (benazepril), เพอรินโดพริล (perindopril), ควินาพริล (quinapril)
- ยายับยั้งตัวรับแองจิโอเทนซิน (angiotensin-II receptor antagonists หรือ angiotensin-II receptor blockers) ตัวอย่างเช่น แคนดีซาร์แทน (candesartan)
- ยาต้านแคลเซียม (calcium antagonists หรือ calcium channel blockers) ตัวอย่างเช่น เวอราพามิล (verapamil), ไนคาร์ดิพีน (nicardipine), ไนเฟดิพีน (nifedipine), แอมโลดิพีน (amlodipine), ดิลไทอะเซม (diltiazem)
- ยาอื่น ตัวอย่างเช่น เมทิลโดพา (methyldopa) ออกฤทธิ์ที่ระบบประสาทส่วนกลางทำให้ลดการหลั่งสารที่มีผลเพิ่มความดันโลหิต, ไฮดราลาซีน (hydralazine) ออกฤทธิ์ขยายหลอดเลือด
ข้อแนะนำเมื่อแม่จำเป็นต้องใช้ยาช่วงที่ให้นมทารก ยาส่วนใหญ่สามารถใช้ในแม่ช่วงที่ให้นมทารกได้ อย่างไรก็ตามมีข้อแนะนำทั่วไปเมื่อแม่จำเป็นต้องใช้ยาช่วงที่ให้นมทารกไว้ดังนี้
- ทุกครั้งที่เข้ารับการรักษาความเจ็บป่วยและต้องได้รับยา ให้แจ้งแพทย์หรือเภสัชกรว่าท่านอยู่ระหว่างเลี้ยงลูกด้วยน้ำนมตนเอง
- หากจำเป็นต้องบริโภคยาชนิดที่ขับออกทางน้ำนมในปริมาณที่อาจมีนัยสำคัญต่อทารก ควรจัดเวลาที่เหมาะสมในการให้นม โดยให้นมเมื่อใกล้ถึงเวลาบริโภคยา เพราะเป็นช่วงที่แม่มีระดับยาในเลือดต่ำและมีปริมาณยาในน้ำนมน้อย หากไม่สามารถให้นมช่วงนั้นอาจปั้มนมเก็บไว้ หรือให้นมอื่นเสริมสลับกับนมแม่ อย่างไรก็ตามระดับยาบางชนิดในน้ำนมอาจลดลงช้ากว่าระดับยาในเลือดแม่
- หากเป็นยาที่อาจไม่ปลอดภัย ในช่วงแรกควรบีบน้ำนมทิ้งไปและรอระยะเวลาประมาณ 4 เท่าของค่าครึ่งชีวิตยา (ค่าครึ่งชีวิตเป็นช่วงเวลาที่จำเพาะสำหรับยาแต่ละชนิด ซึ่งทุก ๆ ช่วงเวลานี้ระดับยาในเลือดแม่จะลดลงครึ่งหนึ่งเรื่อยไป) ในตอนนั้นระดับยาในตัวแม่เหลือราว 10% ซึ่งแพทย์และเภสัชกรจะให้คำแนะนำเกี่ยวกับระยะเวลาที่เหมาะสมได้
- อย่าเป็นกังวลมากเกินไป ไม่ว่าจะกังวลจนไม่กล้าใช้ยาหรือกังวลจนไม่กล้าให้นมทารก ทั้งสองกรณีล้วนเป็นผลเสียต่อแม่และทารก ยาส่วนใหญ่แม่สามารถใช้ได้โดยมีความปลอดภัยต่อทารกที่ดื่มนมแม่ นอกจากนี้ยังมีทางเลือกอื่น เช่น การจัดเวลาที่เหมาะสมในการให้นมทารกดังกล่าวข้างต้น
เอกสารอ้างอิง - World Health Organization (WHO). Infant and young child feeding, 1 April 2020. https://www.who.int/news-room/fact-sheets/detail/infant-and-young-child-feeding. Accessed: June 27, 2020.
- Drugs and lactation database (LactMed). https://www.ncbi.nlm.nih.gov/books/NBK501922/?term=breastfeeding. Accessed: June 27, 2020.
- Gardiner S. Drug safety in lactation. Prescriber Update 2001; 21:10-23.
- Fenner S. Safety in lactation: drugs for hypertension. https://www.sps.nhs.uk/articles/safety-in-lactation-drugs-for-hypertension/. Accessed: June 27, 2020.
- Davanzo R, Bua J, De Cunto A, Farina ML, De Ponti F, Clavenna A, et al. Advising mothers on the use of medications during breastfeeding: a need for a positive attitude. J Hum Lact 2016; 2:15-9.
- Datta P, Baker T, Hale TW. Balancing the use of medications while maintaining breastfeeding. Clin Perinatol 2019; 46:367-82.
- Morgan JL, Kogutt BK, Meek C, Stehel EK, McIntire DD, Sheffield JS, et al. Pharmacokinetics of amlodipine besylate at delivery and during lactation. Pregnancy Hypertens 2018; 11:77-80.
- Powles K, Gandhi S. Postpartum hypertension. CMAJ 2017. doi:10.1503/cmaj.160785. Accessed: June 27, 2020.
- Anderson PO. Treating hypertension during breastfeeding. Breastfeed Med 2018; 13:95-6.
- Aoki H, Ito N, Kaniwa N, Saito Y, Wada Y, Nakajima K, et al. Low levels of amlodipine in breast milk and plasma. Breastfeed Med 2018; 13:622-6.






