Cytokine release syndrome (CRS) เป็นอาการไม่พึงประสงค์ที่เกิดจากการใช้ยาที่ปลุกฤทธิ์เซลล์ในระบบภูมิคุ้มกันไม่ว่าจะเป็นลิมโฟไซต์ (B cells, T cells และ/หรือ natural killer cells) หรือ myeloid cells (macrophages, dendritic cells และ monocytes) ทำให้หลั่ง pro-inflammatory cytokines ชนิดต่างๆ รวมถึง interleukin (IL)-1, IL-6 และ tumor necrosis factor-alpha (TNF-α) ปริมาณมากในช่วงเวลาสั้นๆ เกิดได้เมื่อใช้ยาพวก monoclonal antibodies เช่น anti-CD3 (OKT3), anti-CD20 (rituximab), anti-CD52 (alemtuzumab), anti-PD-1 (nivolumab) รวมถึงยาประเภท chimeric antigen receptor (CAR) T cells ที่เพิ่งมีใช้เมื่อไม่นานมานี้ (ดูข้อมูลเพิ่มเติมในเรื่อง “Chimeric antigen receptor (CAR) T cells…“living drugs” จุดเปลี่ยนของการรักษาโรคมะเร็ง” ใน “ข่าวยา” ประจำสัปดาห์ที่ 3 เดือน มีนาคม ปี 2561 ได้ที่/
https://pharmacy.mahidol.ac.th/dic/news_week_full.php?id=1451 และเรื่อง “Tisagenlecleucel และ axicabtagene ciloleucel…“living drugs” สำหรับรักษาโรคมะเร็ง” ใน “ข่าวยา” ประจำสัปดาห์ที่ 4 เดือน มีนาคม ปี 2561 ได้ที่
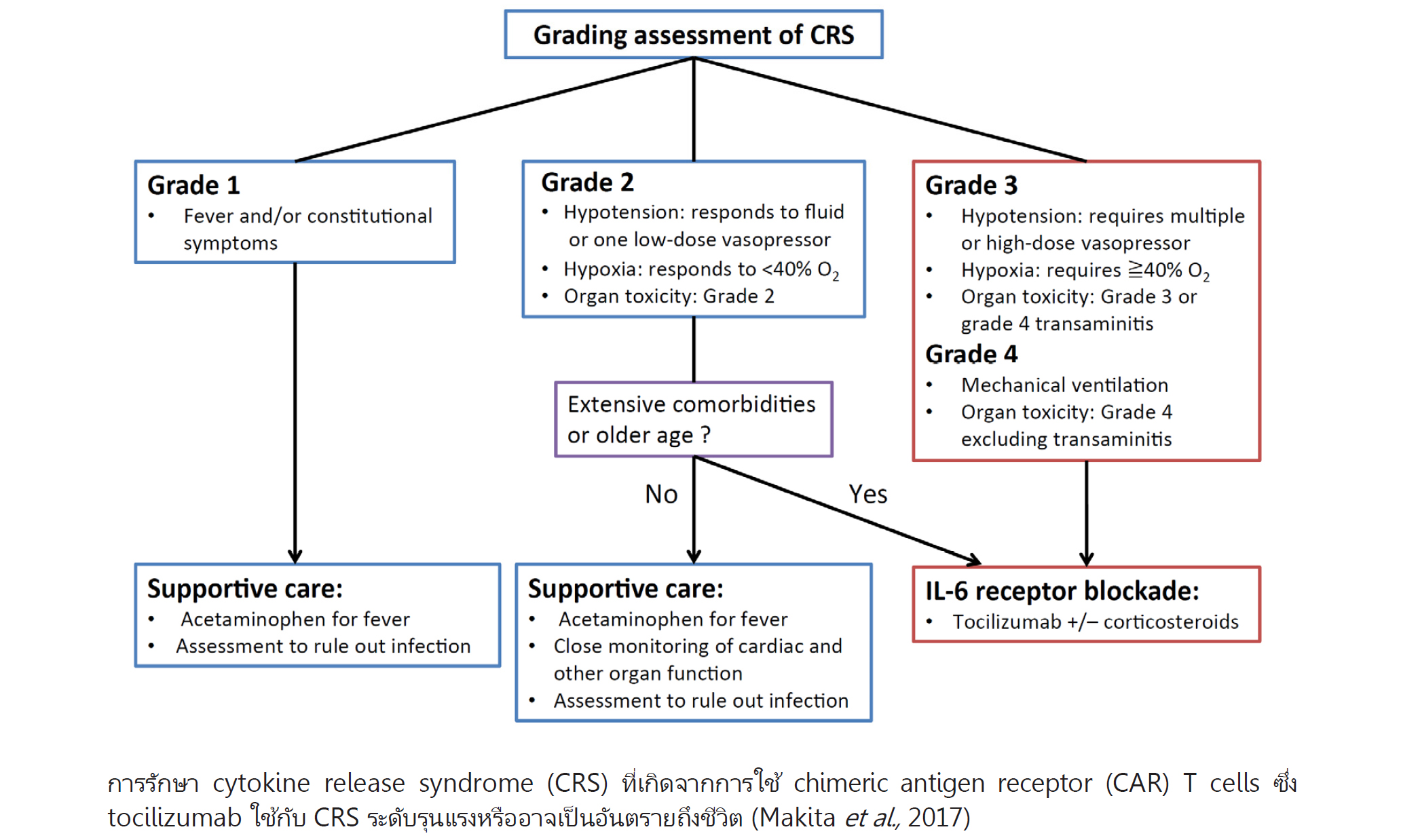
https://pharmacy.mahidol.ac.th/dic/news_week_full.php?id=1452) ซึ่งอุบัติการณ์ของ CRS จากการใช้ CAR T cells พบได้มาก 50-100% และในจำนวนนี้มี 13-48% ที่มีอาการรุนแรงหรือเกือบเป็นอันตรายถึงชีวิต อาการเกิดได้ภายในไม่กี่ชั่วโมงหลังได้รับยาหรืออาจนานถึง 14 วันหลังได้รับยา ความรุนแรงขึ้นกับระดับไซโตไคน์ในซีรัมและระยะเวลาที่สัมผัสกับไซโตไคน์ อาการและอาการแสดงของ CRS เกี่ยวข้องกับหลายระบบ เช่น มีไข้ อ่อนเพลีย ปวดศีรษะ กลุ่มอาการความผิดปกติทางสมอง (encephalopathy) ความดันโลหิตต่ำ หัวใจเต้นเร็ว การแข็งตัวของเลือดผิดปกติ คลื่นไส้ มีของเหลวรั่วจากหลอดเลือดฝอย ตลอดจนการทำงานของอวัยวะหลายแห่งผิดปกติ มีวิธีการต่างๆ ในการลดความเสี่ยงจาก CRS รวมถึงการให้เซลล์ปริมาณต่ำหรือแบ่งให้ แต่อาจช่วยลดความเสี่ยงได้เพียงบางส่วนเท่านั้น ในการประเมินความรุนแรงของ CRS มีหลักเกณฑ์ที่แตกต่างกัน และการรักษาจะขึ้นกับระดับความรุนแรงของ CRS (ดูรูป) หากเกิด CRS ต้องรีบให้การรักษาเพราะอาจเป็นอันตรายถึงชีวิต โดยให้ paracetamol เพื่อลดไข้ ให้ยากลุ่ม vasopressors และของเหลวเพื่อรักษาภาวะความดันโลหิตต่ำ ให้การรักษาแบบประคับประคองเพื่อรักษาอาการทั่วไปซึ่งรวมถึงการให้ออกซิเจนและการใช้เครื่องช่วยหายใจ บางรายอาจจำเป็นต้องให้ corticosteroids ขนาดสูง แต่ยาจะลดประสิทธิภาพของ CAR T cells สำหรับยาที่มีบทบาทสำคัญและเพิ่งได้รับอนุมัติให้มีข้อบ่งใช้สำหรับรักษา CRS เมื่อไม่นานมานี้ คือ tocilizumab
Tocilizumab เป็น recombinant humanized immunoglobulin G1 kappa (IgG1қ) monoclonal antibody ที่จับจำเพาะต่อ interleukin-6 receptor (IL-6R) ทั้งชนิด soluble receptor และ membrane-bound receptor ทำให้ IL-6 ออกฤทธิ์ไม่ได้ ยานี้มีใช้อยู่ก่อนแล้วในข้อบ่งใช้สำหรับรักษาโรคข้ออักเสบรูมาตอยด์และโรคข้ออักเสบไม่ทราบสาเหตุในเด็ก (juvenile idiopathic arthritis) เมื่อไม่นานมานี้ได้รับข้อบ่งใช้สำหรับรักษา CRS ระดับรุนแรงหรืออาจเป็นอันตรายถึงชีวิตที่เกิดจากการใช้ CAR T cells ในผู้ที่มีอายุตั้งแต่ 2 ขึ้นไป อาจใช้เดี่ยวหรือใช้ร่วมกับ corticosteroids โดยใช้ในรูปแบบที่เป็นยาน้ำสำหรับให้เข้าหลอดเลือดดำแบบ infusion ขนาดที่แนะนำสำหรับผู้ที่มีน้ำหนักตัวต่ำกว่า 30 กิโลกรัม ให้ 12 มิลลิกรัม/กิโลกรัม ถ้ามีน้ำหนักตัวตั้งแต่ 30 กิโลกรัมขึ้นไป ให้ 8 มิลลิกรัม/กิโลกรัม โดยขนาดยาทั้งหมดต้องไม่เกิน 800 มิลลิกรัม ใช้เวลาให้ยานาน 60 นาที ถ้าไม่เห็นผลสามารถให้ยาซ้ำได้มากสุดอีก 3 ครั้ง โดยแต่ละครั้งให้ห่างกันอย่างน้อย 8 ชั่วโมง อาการไม่พึงประสงค์ที่อาจพบ เช่น การติดเชื้อที่ทางเดินหายใจส่วนบน คออักเสบ ปวดศีรษะ ความดันโลหิตสูง ปฏิกิริยาผิดปกติตรงตำแหน่งที่ให้ยา
อ้างอิงจาก
(1) Le RQ, Li L, Yuan W, Shord SS, Nie L, Habtemariam BA, et al. FDA approval summary: tocilizumab for treatment of chimeric antigen receptor T cell-induced severe or life-threatening cytokine release syndrome. Oncologist 2018;23:1-5; (2) Makita S, Yoshimura K, Tobinai K. Clinical development of anti-CD19 chimeric antigen receptor T-cell therapy for B-cell non-Hodgkin lymphoma. Cancer Sci 2017;108:1109-18; (3) Actemra (tocilizumab). Highlights of prescribing information, revised: 08/2017.
https://www.accessdata.fda.gov/drugsatfda_docs/label/2017/125276s114lbl.pdf

