|
อาจารย์ ดร.ทนพ. เมธี ศรีประพันธ์ ภาควิชาจุลชีววิทยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 12,246 ครั้ง เมื่อ 3 ช.ม.ที่แล้ว | |
| 2022-08-15 |
ในปี 2565 นอกเหนือจากการระบาดต่อเนื่องของโรคโควิด-19 แล้ว ยังมีโรคติดเชื้อไวรัสอีกชนิดหนึ่งที่มีการระบาดในช่วงนี้เช่นกันคือโรคฝีดาษวานรหรือฝีดาษลิง (Monkeypox) ในบทความนี้เราจะมาทำความรู้จักกับโรคฝีดาษลิงเพื่อเป็นข้อมูลในการระวังและป้องกันตนเองต่อไป
โรคฝีดาษวานรหรือฝีดาษลิง (Monkeypox) มีสาเหตุจากการติดเชื้อไวรัสฝีดาษลิง (Monkeypox virus) ไวรัสชนิดนี้อยู่ใน Family Poxviridae และ Genus Orthopoxvirus ซึ่งมีความใกล้เคียงกับไวรัสที่ทำให้เกิดโรคฝีดาษหรือไข้ทรพิษ (smallpox) ในคนแต่โรคฝีดาษลิงจะมีอาการรุนแรงน้อย
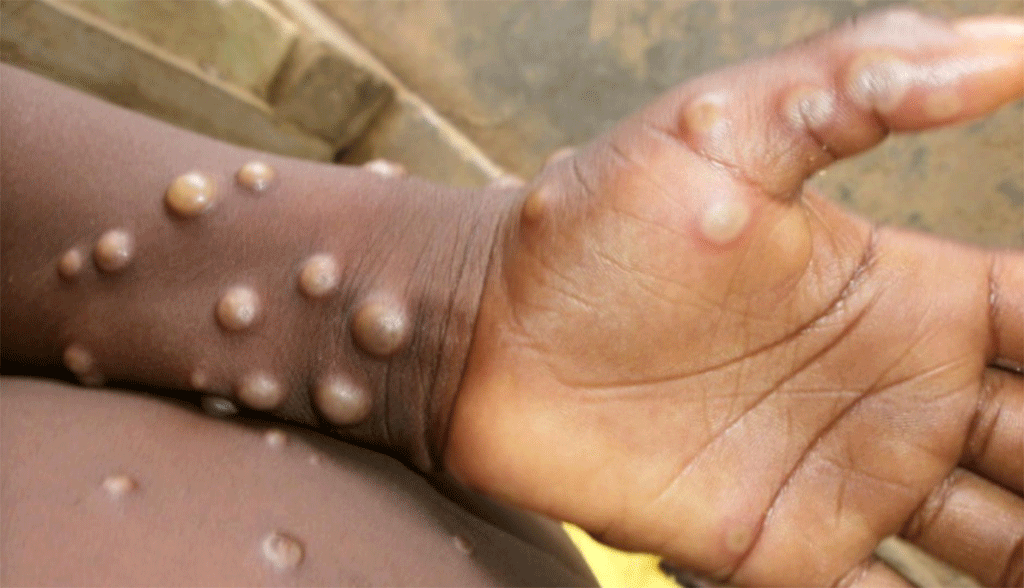
ภาพจาก : https://scitechdaily.com/images/Monkeypox.jpg
การระบาดของโรคฝีดาษลิงพบมากในประเทศแถบแอฟริกากลางและตะวันตกรวมถึงประเทศอื่น ๆ ได้แก่ สหรัฐอเมริกา อิสราเอล ไนจีเรีย อินเดีย อังกฤษและสิงคโปร์ เป็นต้น โดยในการระบาดใหญ่ในปี 2022 พบว่ามีการระบาดในหลายประเทศที่ไม่เคยเป็นแหล่งระบาดในอดีตมาก่อน ปัจจุบัน (ข้อมูลวันที่ 12 สิงหาคม 2565 จากเว็บไซต์ 2022 Monkeypox Outbreak Global Map ของ CDC) มีรายงานผู้ป่วยโรคฝีดาษลิงมากกว่า 30,000 รายใน 89 ประเทศทั่วโลก โดยในประเทศไทย (ข้อมูลวันที่ 15 สิงหาคม 2565) มีรายงานยืนยันผู้ป่วยโรคฝีดาษลิงทั้งสิ้น 5 ราย ซึ่งเป็นชาวต่างชาติ 2 รายและชาวไทย 3 ราย
ปัจจุบันโรคฝีดาษลิงจัดเป็นภาวะฉุกเฉินด้านสาธารณสุขระหว่างประเทศ (Public Health Emergency of International Concern หรือ PHEIC) ตามประกาศขององค์การอนามัยโลกเมื่อวันที่ 23 กรกฎาคม 2565 นอกจากนี้กระทรวงสาธารณสุขของประเทศไทยได้กำหนดโรคฝีดาษลิงเป็นโรคติดต่อเฝ้าระวังตามประกาศกระทรวงสาธารณสุขในราชกิจจานุเบกษาเมื่อวันที่ 8 กรกฎาคม 2565
สายพันธุ์ของเชื้อไวรัสฝีดาษลิงที่มีรายงานการระบาดมี 2 สายพันธุ์ได้แก่ สายพันธุ์ Central African (Congo Basin) clade และ West African clade โดยสายพันธุ์ Central African clade จะทำให้เกิดอาการที่รุนแรงและอัตราการเสียชีวิตสูงกว่าโดยมีอัตราป่วยตายอยู่ที่ร้อยละ 10 ในขณะที่ West African clade จะมีอัตราป่วยตายอยู่ที่ร้อยละ 1 ต่อมาองค์การอนามัยโลก (WHO) ได้กำหนดการเรียกชื่อสายพันธุ์ของเชื้อไวรัสฝีดาษลิงใหม่ (ข้อมูลวันที่ 12 สิงหาคม 2565) โดยเรียกไวรัสสายพันธุ์ Central African clade เป็น Clade I ในขณะที่เรียกไวรัสสายพันธุ์ West African clade เป็น Clade II นอกจากนี้ไวรัสในกลุ่ม Clade II ยังแบ่งเป็น Clade IIa และ Clade IIb ตามลำดับ โดยสายพันธุ์หลักที่พบการระบาดในปี พ.ศ. 2565 หรือ ค.ศ. 2022 อยู่ในกลุ่ม Clade IIb
การติดต่อของโรคฝีดาษลิง
1. การติดต่อจากสัตว์สู่คน
ผ่านการสัมผัสโดยตรงกับเลือด สารคัดหลั่งรวมถึงแผลและรอยโรคตุ่มหนองที่ผิวหนังหรือเยื่อเมือกของสัตว์ที่ติดเชื้อ การรับประทานเนื้อสัตว์ที่ปรุงไม่สุก โดยสัตว์ที่เป็นแหล่งรังโรคหรือกักโรคคือสัตว์เลี้ยงลูกด้วยนมขนาดเล็กโดยเฉพาะสัตว์ในตระกูลลิงและสัตว์ฟันแทะต่าง ๆ เช่น หนู กระรอก กระต่ายเป็นต้น
2. การติดต่อจากคนสู่คน
ผ่านการสัมผัสใกล้ชิด สัมผัสโดยตรง หรือสัมผัสกับสารคัดหลั่งในระบบทางเดินหายใจ น้ำลาย/น้ำมูก ตุ่มแผลหรือรอยโรคของผู้ป่วย การใช้ของใช้ส่วนตัวร่วมกับผู้ที่มีเชื้อ อย่างไรก็ตามปัจจุบันการติดต่อผ่านเพศสัมพันธ์ยังไม่มีข้อมูลที่แน่ชัดในปัจจุบัน ซึ่งโอกาสการแพร่เชื้อจากคนสู่คนมักมาจากการสัมผัสใกล้ชิดกับคนที่เป็นโรค
นอกจากนี้การมีเพศสัมพันธ์อาจเป็นหนึ่งในการถ่ายทอดเชื้อได้รวมถึงการมีคู่นอนหลายคนก็ถือเป็นอีกความเสี่ยงในการติดเชื้อได้เช่นกัน อย่างไรก็ตามปัจจุบันยังไม่มีข้อมูลที่แน่ชัดว่าเป็นโรคติดต่อทางเพศสัมพันธ์
อาการของโรคฝีดาษลิง
1. ระยะฟักตัว
5-21 วันนับจากวันที่สัมผัส
2. อาการ
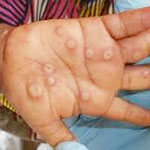
ผู้ติดเชื้อจะมีไข้ ปวดศีรษะ ต่อมน้ำเหลืองโต ปวดหลัง ปวดกล้ามเนื้อ อ่อนเพลีย โดยอาการที่เป็นลักษณะเด่นของโรคฝีดาษลิงเมื่อเทียบกับไข้ออกผื่นชนิดอื่นที่ใกล้เคียงกันคือต่อมน้ำเหลืองโต โดยตุ่มหรือผื่นที่ผิวหนังมักเกิดขึ้นภายใน 1-3 วันหลังจากมีไข้หรือหลังช่วงไข้ลดลง ในผู้ป่วยบางรายอาจมีผื่นขึ้นนำมาก่อน ตุ่มหรือผื่นที่เกิดขึ้นมักพบที่ใบหน้าและกระจายไปส่วนต่าง ๆ ของร่างกายเช่น แขนและขาโดยเฉพาะอย่างยิ่งบริเวณฝ่ามือและฝ่าเท้า นอกจากนี้ยังพบบริเวณลำตัว เยื่อบุในช่องปาก ศีรษะ เยื่อบุดวงตา อวัยวะเพศและรอบทวารหนัก ลักษณะของผื่นจะมีตั้งแต่ ผื่นที่แบนราบไปกับผิวหนัง ตุ่มนูนขึ้นจากผิวหนัง ตุ่มน้ำใส ตุ่มหนอง จนถึงตุ่มที่แห้งและตกสะเก็ดหลุดออกมา ผู้ป่วยจะถูกแยกกักเป็นเวลา 21 วันหรือจนพ้นระยะแพร่เชื้อคือ ทุกรอยโรคได้แก่ผื่นและตุ่มบนร่างกายแห้ง ตกสะเก็ดและสะเก็ดหลุดออกรวมถึงมีผิวหนังปกติข้างใต้ ดังนั้นถ้ามีอาการหรือสงสัยเข้ากับโรคฝีดาษลิงควรพบแพทย์และแยกตัวทันที
โดยมากโรคนี้จะมีอาการไม่รุนแรงและมักหายได้เองภายใน 2-4 สัปดาห์ อย่างไรก็ตามอาการรุนแรงสามารถพบได้ในผู้ป่วยเด็กรวมถึงผู้ที่มีภาวะการทำงานของภูมิคุ้มกันผิดปกติหรือลดลง อาการแทรกซ้อนที่พบได้คือ การติดเชื้อไวรัสฝีดาษลิงซ้ำ การติดเชื้อแบคทีเรียซ้ำ หลอดลมและปอดอักเสบ ติดเชื้อในกระแสเลือด ไข้สมองอักเสบ ที่อาจส่งผลให้ผู้ป่วยเสียชีวิตได้ รวมทั้งอาจเกิดการติดเชื้อที่ดวงตาที่ทำให้เสี่ยงต่อภาวะตาบอด อย่างไรก็ตามอัตราการตายของโรคนี้ค่อนข้างต่ำโดยเฉลี่ยไม่เกินร้อยละ 5
การวินิจฉัย
การวินิจฉัยโรคฝีดาษลิงจะอาศัยการซักประวัติเดินทางไปพื้นที่เสี่ยง ประวัติการสัมผัสโรครวมถึงอาการของผู้ป่วยร่วมกับการตรวจร่างกายโดยแพทย์ โดยเฉพาะอย่างยิ่งลักษณะและตำแหน่งของผื่นและตุ่มรวมถึงการมีภาวะต่อมน้ำเหลืองโตหรือไม่
การตรวจยืนยันทางห้องปฏิบัติการจะเก็บตัวอย่างจากบริเวณตุ่มแผล ตุ่มหนอง สะเก็ดแผลจากบริเวณที่ติดเชื้อเช่นผิวหนังหรือในช่องปากไปตรวจหาเชื้อไวรัสฝีดาษลิงโดยเฉพาะอย่างยิ่งการตรวจหาสารพันธุกรรมของไวรัสด้วยวิธีทาง อณูชีววิทยาเช่น polymerase chain reaction หรือ PCR นอกจากนี้ยังสามารถตรวจหาภูมิคุ้มกันต่อเชื้อไวรัสฝีดาษลิงจากเลือดได้เช่นกัน ในขณะที่การเพาะแยกเชื้อไวรัสมักทำในงานวิจัยและต้องอาศัยห้องปฏิบัติการที่มีความจำเพาะ มีมาตรฐานและความปลอดภัยสูง
การรักษา
การรักษาผู้ป่วยฝีดาษลิงเป็นการรักษาตามอาการของผู้ป่วยเช่น ลดไข้ ลดความไม่สบายจากตุ่มหนองรวมถึงป้องกันภาวะแทรกซ้อนและผลกระทบระยะยาวหลังหายจากโรค นอกจากนี้ต้องระวังไม่ให้เกิดการติดเชื้อแบคทีเรียซ้ำบริเวณตุ่มแผล ปัจจุบันยาต้านไวรัสที่ใช้รักษาโรคฝีดาษลิงคือ Tecovirimat (TPOXX) โดยมักให้ในผู้ป่วยติดเชื้อที่มีอาการรุนแรง
การป้องกัน
- หลีกเลี่ยงการสัมผัสเลือด สารคัดหลั่ง หรือตุ่มหนองของสัตว์ที่ติดเชื้อ
- หมั่นล้างมือด้วยสบู่หรือแอลกอฮอล์เจลบ่อย ๆ
- สวมหน้ากากอนามัย เว้นระยะห่าง
- หลีกเลี่ยงพื้นที่แออัดและเลี่ยงการสัมผัสใกล้ชิดผู้ป่วยเข้าข่ายหรือผู้ป่วยยืนยันโรคฝีดาษลิง
- รับประทานเนื้อสัตว์ที่ปรุงสุก หลีกเลี่ยงการทานเนื้อสัตว์ที่ปรุงไม่สุก
- ถ้ามีประวัติเสี่ยงสัมผัสใกล้ชิดกับผู้ที่ติดเชื้อควรแยกตัวและพบแพทย์ทันทีถ้ามีอาการเข้ากันได้กับโรคฝีดาษลิง
ทั้งนี้ในผู้ที่สัมผัสหรือมีความเสี่ยงสูงต่อการติดเชื้อจะต้องแยกสังเกตอาการหรือกักตัวเป็นเวลา 21 วัน ปัจจุบันมีวัคซีนที่ได้รับอนุญาตในสหรัฐอเมริกาคือ JYNNEOS นอกจากนี้ยังสามารถใช้วัคซีนไข้ทรพิษในการป้องกันโรคฝีดาษลิงได้โดย มีประสิทธิภาพในการป้องกันโรคร้อยละ 85
แหล่งอ้างอิง/ที่มา
- Centers for Disease Control and Prevention, National Center for Emerging and Zoonotic Infectious Diseases (NCEZID), Division of High-Consequence Pathogens and Pathology (DHCPP). Monkeypox [Internet]. USA; 2022 [Cited 2022 Jul 23]. Available from: https://www.cdc.gov/poxvirus/monkeypox/index.html
- Centers for Disease Control and Prevention. 2022 Monkeypox Outbreak Global Map (updated 29 July 2022) [Internet]. USA; 2022 [Cited 2022 Aug 12]. Available from: https://www.cdc.gov/poxvirus/monkeypox/response/2022/world-map.html
- World Health Organization. Monkeypox [Internet]. Geneva, Switzerland; 2022 [Cited 2022 Jul 31]. Available from: https://www.who.int/news-room/fact-sheets/detail/monkeypox
- World Health Organization. Monkeypox: experts give virus variants new names [Internet]. Geneva, Switzerland; 12 August 2022 [Cited 2022 Aug 14]. Available from: https://www.who.int/news/item/12-08-2022-monkeypox--experts-give-virus-variants-new-names
- ฝ่ายไวรัสระบบทางเดินหายใจ สถาบันวิจัยวิทยาศาสตร์สาธารณสุข กรมวิทยาศาสตร์การแพทย์. Fact sheet: โรคฝีดาษลิง (monkeypox) [อินเทอร์เน็ต]. นนทบุรี; 2562 [เข้าถึงเมื่อ 22 ก.ค. 2565]. เข้าถึงได้จาก: http://nih.dmsc.moph.go.th/data/data/fact_sheet/4_62.pdf
- กรมการแพทย์. แนวทางปฏิบัติการวินิจฉัย การดูแลรักษาและการป้องกันการติดเชื้อกรณีโรคฝีดาษวานร (Monkeypox) ฉบับวันที่ 31 กรกฎาคม 2565 [อินเทอร์เน็ต]. 3 ส.ค. 2565 [เข้าถึงเมื่อ 3 ส.ค. 2565]. เข้าถึงได้จาก: https://www.dms.go.th/Content/Select_Landding_page?contentId=35007
- กรมควบคุมโรค. ประกาศกระทรวงสาธารณสุข เรื่อง ชื่อและอาการสำคัญของโรคติดต่อที่ต้องเฝ้าระวัง (ฉบับที่ 2) พ.ศ. 2565 [อินเทอร์เน็ต]. นนทบุรี; 2565 [เข้าถึงเมื่อ 31 ก.ค. 2565]. เข้าถึงได้จาก: https://ddc.moph.go.th/uploads/files/15020220718031723.PDF
- สำนักสารนิเทศ สำนักงานปลัดกระทรวงสาธารณสุข. แพทย์ผิวหนังเตือนฝีดาษลิงเป็นโรคติดต่อจากสัตว์ที่พบไม่บ่อย แต่อันตรายถึงชีวิต [อินเทอร์เน็ต]. นนทบุรี; 22 พ.ค. 2565 [เข้าถึงเมื่อ 31 ก.ค. 2565]. เข้าถึงได้จาก: https://pr.moph.go.th/?url=pr/detail/all/02/174240
- กองโรคเอดส์และโรคติดต่อทางเพศสัมพันธ์ กรมควบคุมโรค. ไขข้อสงสัย “โรคฝีดาษลิง” เสี่ยงติดต่อจากการมี SEX หรือไม่? [อินเทอร์เน็ต]. นนทบุรี; 1 สิงหาคม 2565 [เข้าถึงเมื่อ 1 ส.ค. 2565]. เข้าถึงได้จาก: https://ddc.moph.go.th/das/news.php?news=27266&fbclid=IwAR377xHFhpDCjxCLi97ohdXH5ec67StuSzuzXTQxUev1Lk4_7gqjbK4mtUw
- กรมวิทยาศาสตร์การแพทย์ กระทรวงสาธารณสุข. แนวทางการเก็บตัวอย่าง เพื่อตรวจสารพันธุกรรมเชื้อไวรัสฝีดาษวานร [อินเทอร์เน็ต]. นนทบุรี; 28 ก.ค. 2565 [เข้าถึงเมื่อ 31 ก.ค. 2565]. เข้าถึงได้จาก: https://www3.dmsc.moph.go.th/post-view/1620
- กรมควบคุมโรค กระทรวงสาธารณสุข. [Live] แถลงข่าวสถานการณ์ การเฝ้าระวังผู้ติดเชื้อ/ผู้สัมผัส การเก็บตัวอย่างส่งตรวจหาเชื้อและแนวทางการรักษาโรคฝีดาษวานร วันที่ 1 สิงหาคม 2565 [อินเทอร์เน็ต]. นนทบุรี; 1 ส.ค. 2565 [เข้าถึงเมื่อ 1 ส.ค. 2565]. เข้าถึงได้จาก: https://www.facebook.com/100068069971811/videos/471238777702849/
- กลุ่มภารกิจด้านข่าวและสื่อมวลชนสัมพันธ์ สำนักสารนิเทศ สำนักงานปลัดกระทรวงสาธารณสุข. ข่าวเพื่อมวลชน: สธ.เผยผลสอบสวนโรค “ผู้ป่วยฝีดาษวานร” รายแรก ตรวจผู้สัมผัสเสี่ยงสูงยังไม่พบติดเชื้อเพิ่ม [อินเทอร์เน็ต]. นนทบุรี; 22 ก.ค. 2565 [เข้าถึงเมื่อ 24 ก.ค. 2565]. เข้าถึงได้จาก: https://pr.moph.go.th/?url=pr/detail/2/04/176575/
- กลุ่มภารกิจด้านข่าวและสื่อมวลชนสัมพันธ์ สำนักสารนิเทศ สำนักงานปลัดกระทรวงสาธารณสุข. ข่าวเพื่อมวลชน: สธ.เผยพบผู้ป่วยฝีดาษวานรรายที่ 2 เป็นชายไทย เร่งสอบสวนโรคหาผู้สัมผัสใกล้ชิด [อินเทอร์เน็ต]. นนทบุรี; 28 ก.ค. 2565 [เข้าถึงเมื่อ 31 ก.ค. 2565]. เข้าถึงได้จาก: https://pr.moph.go.th/?url=pr/detail/2/04/176809/
- กลุ่มภารกิจด้านข่าวและสื่อมวลชนสัมพันธ์ สำนักสารนิเทศ สำนักงานปลัดกระทรวงสาธารณสุข. ข่าวเพื่อมวลชน: สธ.พบผู้ป่วยฝีดาษวานรรายที่ 3 ที่ภูเก็ต เป็นชายเยอรมัน เร่งติดตามสอบสวนโรค [อินเทอร์เน็ต]. นนทบุรี; 3 ส.ค. 2565 [เข้าถึงเมื่อ 10 ส.ค. 2565]. เข้าถึงได้จาก: https://pr.moph.go.th/?url=pr/detail/2/04/176809/
- กรมควบคุมโรค กระทรวงสาธารณสุข. ข่าวเพื่อสื่อมวลชน: กรมควบคุมโรค เผยพบผู้ป่วยยืนยันฝีดาษวานร รายที่ 4 ของไทยเป็นผู้หญิงใกล้ชิดต่างชาติ [อินเทอร์เน็ต]. นนทบุรี; 5 ส.ค. 2565 [เข้าถึงเมื่อ 10 ส.ค. 2565]. เข้าถึงได้จาก: https://ddc.moph.go.th/uploads/files/2741020220808032059.pdf
- กองด่านควบคุมโรคติดต่อระหว่างประเทศและกักกันโรค /สำนักสื่อสารความเสี่ยงและพัฒนาพฤติกรรมสุขภาพ กรมควบคุมโรค กระทรวงสาธารณสุข. ข่าวเพื่อสื่อมวลชน: กรมควบคุมโรค ตรวจพบผู้ป่วยฝีดาษวานรรายที่ 5 ที่ด่านควบคุมโรคฯ สนามบินสุวรรณภูมิ [อินเทอร์เน็ต]. นนทบุรี; 15 ส.ค. 2565 [เข้าถึงเมื่อ 15 ส.ค. 2565]. เข้าถึงได้จาก: https://ddc.moph.go.th/brc/news.php?news=27576&deptcode=brc&news_views=109
บทความที่ถูกอ่านล่าสุด

|
รู้เท่าทันโรคไทรอยด์ต่ำ: สาเหตุ อาการ และการดูแลรักษาอย่างถูกวิธี 5 วินาทีที่แล้ว |

|
หยุดคิดสักนิด…ก่อนคิดฝ่าไฟแดง 20 วินาทีที่แล้ว |

|
อาหารอุ่นด้วยเตาไมโครเวฟ อันตรายหรือไม่ 1 นาทีที่แล้ว |

|
กล่องโฟมบรรจุอาหาร อันตรายอย่ามองข้าม 2 นาทีที่แล้ว |
|
ปวดไมเกรน ... ระวัง ปัญหายาตีกันของ ergotamine 2 นาทีที่แล้ว |

|
ยาฆ่าเชื้อกับการตั้งครรภ์และให้นมบุตร 2 นาทีที่แล้ว |

|
ท้องผูกและการใช้ยาระบาย 2 นาทีที่แล้ว |

|
ทานตะวัน 2 นาทีที่แล้ว |
|
ยาแก้ปวดข้อ ข้ออักเสบ-กลุ่มเอ็นเสด (NSAIDs) 3 นาทีที่แล้ว |

|
มะรุม พืชที่ทุกคนอยากรู้ 3 นาทีที่แล้ว |
