|
รองศาสตราจารย์ ดร. เภสัชกรหญิง นงลักษณ์ สุขวาณิชย์ศิลป์ หน่วยคลังข้อมูลยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 209,871 ครั้ง เมื่อ 1 ช.ม.ที่แล้ว | |
| 2021-10-21 |
เล็บเป็นโครงสร้างที่ค่อนข้างแข็ง ช่วยปกคลุมร่างกายส่วนปลายนิ้ว ในบรรดาโรคที่เกิดกับเล็บโรคติดเชื้อราพบได้มากที่สุด อาจเกิดที่แผ่นเล็บหรือเกิดที่โครงสร้างส่วนอื่น การรักษาทำได้ยากและใช้เวลานาน ยาหลักที่ใช้ในการรักษาเป็นยาต้านเชื้อราชนิดรับประทาน โดยเฉพาะเมื่อเป็นโรคในระดับปานกลางถึงรุนแรง การใช้ยาเป็นเวลานานทำให้เสี่ยงต่อการเกิดผลไม่พึงประสงค์จากยาและสิ้นเปลืองค่าใช้จ่าย แม้จะมียาต้านเชื้อราชนิดรับประทานออกวางจำหน่ายมากมายแต่มียาเพียงไม่กี่ชนิดที่นำมาใช้รักษาโรคเชื้อราที่เล็บ ในบทความนี้ให้ข้อมูลทั่วไปเกี่ยวกับโรคเชื้อราที่เล็บ ยาต้านเชื้อราชนิดรับประทานและชนิดที่ใช้ภายนอกสำหรับรักษาโรคเชื้อราที่เล็บ การออกฤทธิ์ของยา ผลไม่พึงประสงค์ และข้อแนะนำในการใช้ยารักษาโรคเชื้อราที่เล็บ
โครงสร้างเล็บ
เล็บ (nail) เป็นโครงสร้างที่ค่อนข้างแข็ง เปลี่ยนแปลงมาจากผิวหนัง ทำหน้าที่ปกคลุมร่างกายส่วนปลายนิ้วทั้งนิ้วมือและนิ้วเท้า โครงสร้างเล็บมีหลายส่วน (รูปที่ 1) ได้แก่ แผ่นเล็บ (nail plate) เป็นส่วนที่แข็งมากที่สุด มีลักษณะหนา แบนโค้งและกึ่งโปร่งใส (semitransparent) ประกอบด้วยเซลล์ที่ตายแล้วและเคราติน (keratin) ซึ่งเคราตินเป็นโปรตีนที่โครงสร้างมีลักษณะเป็นเส้นใย (fibrous structural protein) ช่วยเพิ่มความแข็งแรงของแผ่นเล็บ ถัดลงไปเป็นเนื้อเยื่อใต้แผ่นเล็บ (nail bed) ซึ่งเป็นชั้นผิวหนังที่เปลี่ยนแปลงไป เนื้อเยื่อส่วนนี้มีเส้นประสาท น้ำเหลือง และแขนงเส้นเลือดฝอยกระจายอยู่ทำให้มองเห็นแผ่นเล็บเป็นสีออกชมพู ตรงโคนเล็บเนื้อเยื่อส่วนนี้ต่อกับเมทริกซ์ซึ่งทำหน้าที่สร้างเล็บ (nail matrix) โดยสร้างเซลล์ใหม่เติมลงในแผ่นเล็บ เซลล์บางชนิดในเมทริกซ์มีโปรตีนเคราโตไฮยาลิน (keratohyalin) อยู่เป็นแกรนูลซึ่งจะเปลี่ยนเป็นเคราตินในแผ่นเล็บ เมทริกซ์นี้มองเห็นได้ผ่านแผ่นเล็บบริเวณลูนูลา (lunula) หรือรูปพระจันทร์เสี้ยว ซึ่งลูนูลาเห็นได้ชัดที่นิ้วหัวแม่มือและนิ้วหัวแม่เท้า บนแผ่นเล็บส่วนโคนถัดจากลูนูลาเป็นชั้นหนังหนาใส (cuticle) ช่วยยึดโคนเล็บให้ติดกับเนื้อเยื่อบนโคนเล็บ (proximal nail fold) ส่วนแผ่นเล็บด้านข้างจะฝังตัวลงในเนื้อเยื่อด้านข้างแผ่นเล็บ (lateral nail fold) ทั้งสองด้าน บนแผ่นเล็บด้านปลายนิ้วมองเห็นแถบเนื้อเยื่อใต้แผ่นเล็บส่วนริม (onychodermal band) เป็นสีน้ำตาล ปลายแผ่นเล็บส่วนที่งอกพ้นเนื้อเยื่อผิวหนังริมสุดใต้แผ่นเล็บ (hyponychium) เป็นส่วนที่ตัดทิ้งได้ (free edge of nail) เล็บงอกใหม่ตลอดเวลาจากเมทริกซ์ที่อยู่โคนเล็บ เล็บมือแผ่นใหม่ใช้เวลางอกประมาณ 4-6 เดือน ส่วนเล็บเท้าแผ่นใหม่ใช้เวลางอกประมาณ 9-12 เดือน เล็บหัวแม่มือและเล็บหัวแม่เท้าใช้เวลานานกว่าเล็บอื่น และในเด็กเล็บงอกเร็วกว่าผู้ใหญ่ 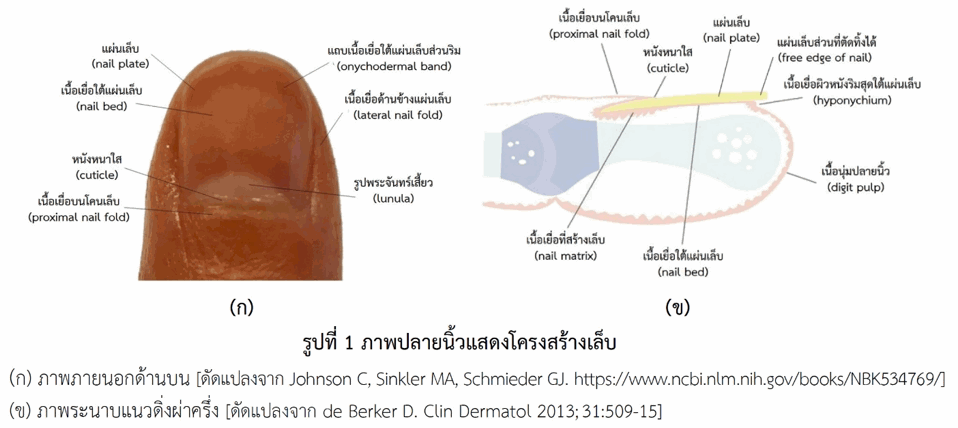
โรคเชื้อราที่เล็บ
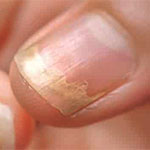
โรคเชื้อราที่เล็บ (onychomycosis) เป็นโรคที่เกิดกับเล็บชนิดที่พบได้มากที่สุด (พบไม่น้อยกว่า 50% ของโรคทั้งหมดที่เกิดกับเล็บ) อาจเกิดที่แผ่นเล็บ เนื้อเยื่อใต้แผ่นเล็บ หรือเมทริกซ์ ในประชากรทั่วโลกพบโรคเชื้อราที่เล็บประมาณ 5.5% (ตามข้อมูลเมื่อไม่นานมานี้) ช่วงอายุและภูมิภาคที่ต่างกันค่าตัวเลขนี้แตกต่างกันได้ ผู้สูงอายุพบได้มากกว่าคนที่อายุน้อย เชื้อก่อโรคส่วนใหญ่เป็นเชื้อราเส้นใย (molds หรือ moulds) ในกลุ่มเดอร์มาโตไฟต์ (dermatophytes) โดยเฉพาะอย่างยิ่งเชื้อราในสกุล (genus) Trichophyton (Trichophyton rubrum และ Trichophyton mentagrophytes พบได้มาก) บางรายงานระบุว่าประมาณ 90% ของโรคเชื้อราที่เล็บเท้าและ 50-75% ของโรคเชื้อราที่เล็บมือเกิดจากเชื้อราในกลุ่มเดอร์มาโตไฟต์ ซึ่งพวกเดอร์มาโตไฟต์เป็นเชื้อราที่เจริญเติบโตโดยอาศัยเคราตินในหนังกำพร้า (กรณีเกิดโรคที่ผิวหนัง) และในเล็บเป็นอาหาร โรคเชื้อราที่เล็บซึ่งเกิดจากเชื้อรากลุ่มนี้จัดอยู่ในกลุ่มโรค “ทิเนีย (tinea)” เช่นเดียวกับโรคกลากและเกลื้อนที่ผิวหนัง ในกรณีเกิดที่เล็บเรียกว่า “tinea unguium” หรือ “กลากที่เล็บ” ส่วนเชื้อรากลุ่มอื่นที่เป็นสาเหตุของโรคเชื้อราที่เล็บได้เช่นกันแต่พบน้อย ได้แก่ เชื้อราเส้นใยที่ไม่ใช่พวกเดอร์มาโตไฟต์ (เช่น Aspergillus spp., Fusarium spp., Scopulariopsis brevicaulis, Scytalidium dimidiatum) และยีสต์ (เป็นเชื้อราที่มีลักษณะกลมหรือรูปไข่) เช่น แคนดิดา (Candida spp.) ซึ่งเชื้อแคนดิดาเป็นสาเหตุได้ราว 1-2% ของโรคเชื้อราที่เล็บทั้งหมด แต่ในผู้ที่มีการติดเชื้อแคนดิดาบริเวณผิวหนังที่มีรอยพับหรือเยื่อเมือกแบบเรื้อรัง ตลอดจนผู้ที่มีภาวะภูมิคุ้มกันบกพร่องหรือได้รับยากดภูมิคุ้มกันจะพบการติดเชื้อแคนดิดาที่เล็บมือได้มากขึ้น โดยทั่วไปโรคเชื้อราที่เล็บเท้าพบได้บ่อยกว่าที่เล็บมือ 7-10 เท่า (คือประมาณ 90% เกิดกับเล็บเท้า) โดยเฉพาะเล็บหัวแม่เท้าและพบได้บ่อยว่าเกิดร่วมกับโรคกลากที่เท้า (หรือโรคน้ำกัดเท้า) โรคเชื้อราที่เล็บเท้าพบในผู้ชายมากกว่าผู้หญิงในขณะที่โรคเชื้อราที่เล็บมือชนิดที่เกิดจากเชื้อแคนดิดาพบในผู้หญิงมากกว่าผู้ชาย
โรคเชื้อราที่เล็บอาจเกิดบริเวณแผ่นเล็บ เนื้อเยื่อใต้แผ่นเล็บ หรือเมทริกซ์ (โครงสร้างเหล่านี้มีกล่าวแล้วข้างต้น) ลักษณะทางคลินิกของโรคเชื้อราที่เล็บมีได้หลายอย่าง (รูปที่ 2) เช่น แผ่นเล็บมีรอยด่างสีขาว สีเหลือง หรือสีน้ำตาล, ผิวหนังใต้เล็บหนาตัวเป็นขุย (subungual hyperkeratosis), แผ่นเล็บแยก (onycholysis), เล็บเจริญหนาผิดปกติ (onychauxis) มีการจำแนกโรคเชื้อราที่เล็บออกเป็นหลายรูปแบบตามลักษณะรอยโรคที่เกิดกับแผ่นเล็บ เนื้อเยื่อที่มีการติดเชื้อและความรุนแรงของโรค การยืนยันโรคเชื้อราที่เล็บด้วยวิธีทางห้องปฏิบัติการโดยใช้ตัวอย่างที่ได้จากการขูดหรือตัดเล็บตรงที่เป็นโรคทำได้หลายวิธี เช่น การนำไปหยดด้วยสารละลาย 10-20% โปแตสเซียมไฮดรอกไซด์และดูด้วยกล้องจุลทรรศน์, การเพาะเชื้อ, การย้อมสีแบบพิเศษ (periodic acid-Schiff หรือ PAS), การวิเคราะห์โดยวิธีพีซีอาร์ (PCR test หรือ polymerase chain reaction assay) โรคเชื้อราที่เล็บติดต่อโดยการสัมผัสกับเชื้อก่อโรคโดยตรง ซึ่งอาจพบเชื้อได้ที่พรมปูพื้นโรงแรม สถานที่อาบน้ำสาธารณะ พื้นสระว่ายน้ำ อุปกรณ์ทำเล็บของร้านเสริมสวย เป็นต้น กรณีของการเกิดโรคเชื้อราที่เล็บเท้า ปัจจัยที่เกี่ยวข้องอาจเป็นสภาพอับชื้นประกอบกับมีแรงกดที่เล็บจนบอบช้ำจากการใส่รองเท้าและเกิดรอยแยกที่เล็บ สิ่งเหล่านี้เป็นเหตุให้เชื้อราเข้าภายในเล็บได้ ส่วนโรคเชื้อราที่เล็บมือมักเกิดจากการสัมผัสสิ่งที่เปียกชื้นเป็นประจำเนื่องจากการทำงาน อย่างไรก็ตามผู้ที่มีสุขภาพดีทั่วไปการติดเชื้อเกิดขึ้นไม่ง่ายนัก แต่การติดเชื้ออาจเกิดง่ายขึ้นหากเป็น ผู้สูงอายุ ผู้ป่วยโรคเบาหวานหรือโรคเรื้อรังอื่น ผู้ที่มีภูมิคุ้มกันบกพร่องหรือได้รับยากดภูมิคุ้มกัน เป็นต้น การเกิดโรคเชื้อราที่เล็บมักเริ่มก่อตัวที่ผิวหนังใต้แผ่นเล็บบริเวณด้านข้างแล้วลามไปยังเนื้อเยื่อใต้แผ่นเล็บ และแผ่นเล็บ เชื้อราในกลุ่มเดอร์มาโตไฟต์มีเอนไซม์ที่สามารถย่อยสลายเคราตินและไขมัน เมื่อมีการกำจัดเคราตินออกไปแล้วเชื้อราสามารถแทรกเข้าในเล็บได้ดีขึ้นและเจริญอยู่ในนั้น ผู้ที่เป็นโรคกลากที่เท้า (หรือโรคน้ำกัดเท้า) ควรรีบรักษาเนื่องจากเชื้อราอาจลุกลามไปที่เล็บได้ 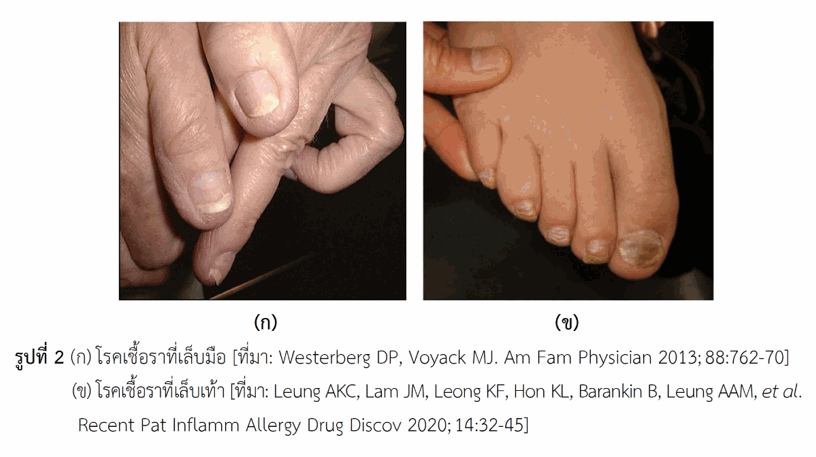
ยารักษาโรคเชื้อราที่เล็บ
การรักษาโรคเชื้อราที่เล็บทำได้หลายวิธี เช่น การใช้ยาต้านเชื้อรา, การรักษาด้วยแสงเลเซอร์, การรักษาด้วยสารไวแสงซึ่งต้องใช้ร่วมกับแหล่งกำเนิดแสง (photodynamic therapy), การถอดแผ่นเล็บออกโดยการผ่าตัดหรือหรือใช้สารเคมี (เช่น ยูเรียเข้มข้น) ในกรณีที่รักษาด้วยยาจะใช้เวลานานจึงเสี่ยงต่อการเกิดผลไม่พึงประสงค์ของยาและสิ้นเปลืองค่าใช้จ่าย โดยเฉพาะโรคเชื้อราที่เล็บเท้าจะใช้เวลาในการรักษานานกว่าโรคเชื้อราที่เล็บมือ ด้วยเหตุนี้ก่อนการรักษาควรผ่านการยืนยันโรคด้วยวิธีทางห้องปฏิบัติการ เพราะรอยผิดปกติที่เกิดขึ้นบนแผ่นเล็บอาจเกิดจากเหตุอื่น ยาชนิดรับประทานเป็นยาที่เลือกนำมาใช้ในการรักษาโรคที่เป็นในระดับปานกลางถึงรุนแรง ยาที่ใช้ภายนอกใช้กับโรคที่เป็นเล็กน้อยจนถึงปานกลาง เนื่องจากมีประสิทธิภาพด้อยกว่าและต้องใช้นานกว่ายาชนิดรับประทาน อย่างไรก็ตามในปัจจุบันยาชนิดที่ใช้ภายนอกมีบทบาทมากขึ้นในการรักษาโรคเชื้อราที่เล็บเมื่อใช้ร่วมกับวิธีการอื่น เช่น การใช้แสงเลเซอร์ การใช้สารเคมี การตัดเอาเล็บบางส่วนออก ซึ่งวิธีการเหล่านี้ช่วยเพิ่มประสิทธิภาพของยา นอกจากนี้อาจใช้ร่วมกับยาชนิดรับประทานเพื่อเพิ่มประสิทธิภาพในการรักษา
ยารักษาโรคเชื้อราที่เล็บชนิดรับประทาน
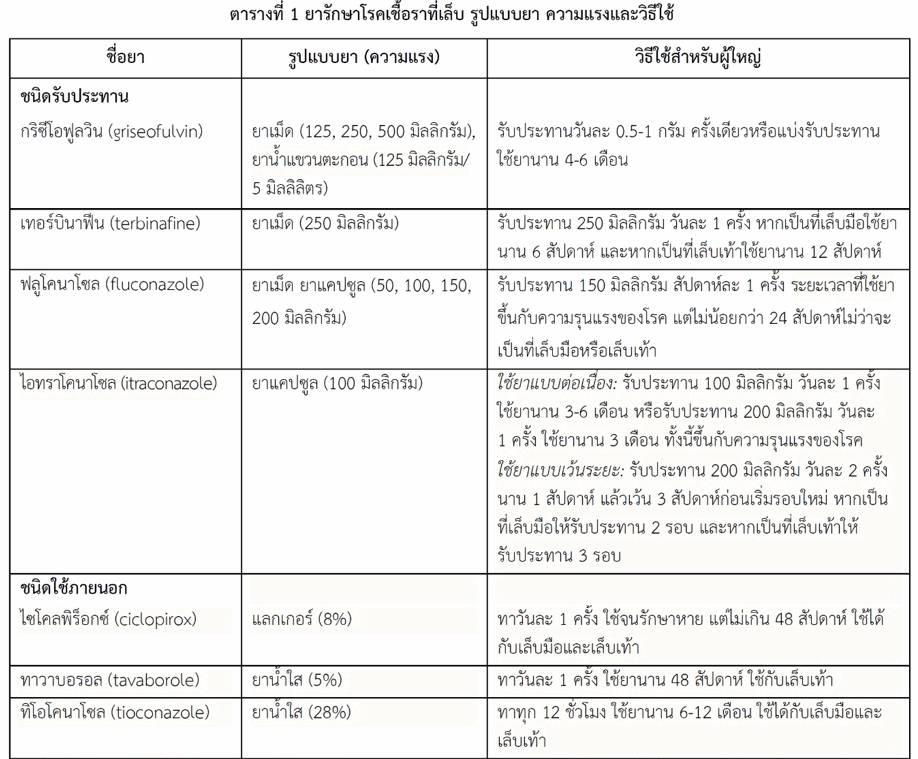
ยาชนิดรับประทานเป็นยาที่เลือกนำมาใช้ในการรักษาโรคเชื้อราที่เล็บที่เป็นในระดับปานกลางถึงรุนแรงทั้งในเด็กและผู้ใหญ่ มีประสิทธิภาพสูงกว่ายาชนิดที่ใช้ภายนอกและใช้เวลารักษาสั้นกว่า แต่มีผลไม่พึงประสงค์มากกว่าอีกทั้งยังเกิดปฏิกิริยากับยาอื่นได้มากหากมีการใช้ร่วมกัน ยาชนิดรับประทานใช้รักษาโรคเชื้อราที่เล็บได้ทุกรูปแบบ โดยเฉพาะเมื่อเกิดที่เล็บเท้าหลายเล็บ (มากกว่า 50%) หรือโรคลุกลามไปยังเมทริกซ์ หรือมีรอยโรคบนแผ่นเล็บเป็นแนวยาวหรือเป็นปื้นสีขาวหรือสีเหลืองอันเกิดจากเส้นใยและสปอร์รา (dermatophytoma) ในการใช้ยาอาจใช้อย่างต่อเนื่องหรือใช้แบบเว้นระยะโดยมีช่วงที่หยุดยา ซึ่งขึ้นกับยาแต่ละชนิด การใช้ยาชนิดรับประทานร่วมกับชนิดที่ใช้ภายนอกอาจเพิ่มประสิทธิภาพในการรักษา โดยใช้ไปพร้อมกันหรือยาชนิดที่ใช้ภายนอกใช้ภายหลังหยุดยาชนิดรับประทานเมื่อโรคมีอาการน้อยลงแล้ว ทั้งนี้ควรปรับการใช้ยาให้เหมาะกับผู้ป่วยแต่ละราย แม้ว่าขณะนี้จะมียาต้านเชื้อราหลายชนิดที่มีประสิทธิภาพดี แต่การใช้รักษาโรคเชื้อราที่เล็บต้องใช้ยานานทำให้มีข้อจำกัดด้านผลไม่พึงประสงค์ของยา จึงมียาเพียงไม่กี่ชนิดที่นำมาใช้ดังที่จะกล่าวถึงข้างล่างนี้ (สำหรับข้อมูลเกี่ยวกับรูปแบบยา ความแรงและวิธีใช้ ให้ดูตารางที่ 1)
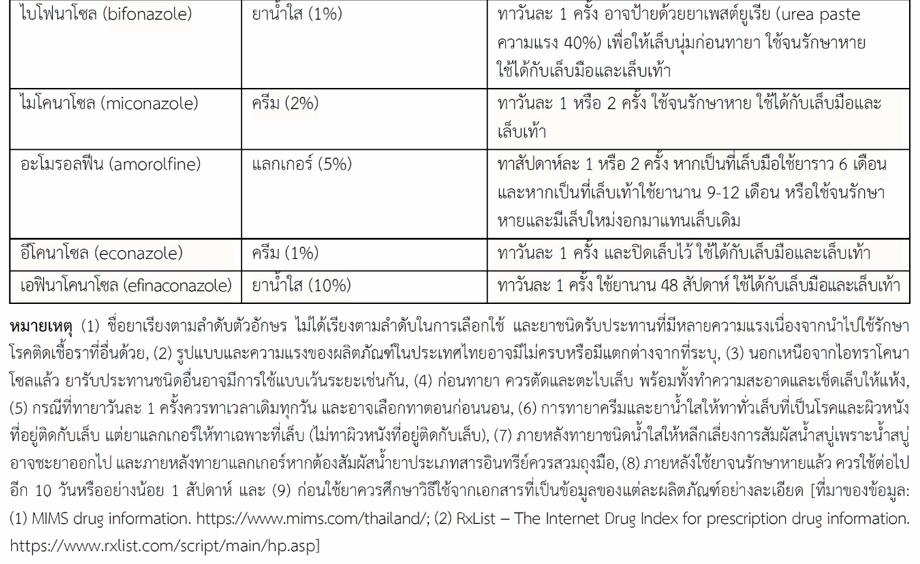
- กลุ่มอัลลิลามีน (allylamine antifungals) ได้แก่ เทอร์บินาฟีน (terbinafine) ซึ่งเป็นยาที่เลือกใช้เป็นอันดับแรกในการรักษาโรคเชื้อราที่เล็บ ออกฤทธิ์ฆ่าเชื้อรา (fungicidal) ให้ผลการรักษาดีมีอัตราหายสูง ผลการรักษาเห็นได้ชัดเจนหลังจากกำจัดเชื้อราและหยุดการรักษาแล้วหลายเดือนเมื่อมีเล็บใหม่งอกมาทดแทน
- กลุ่มเอโซล (azole antifungals) เป็นยากลุ่มใหญ่ ยาที่นำมาใช้มีทั้งยาพวกอนุพันธ์อิมิดาโซล (imidazole antifungals) และอนุพันธ์ไตรอะโซล (triazole antifungals) ยาเหล่านี้ออกฤทธิ์ยับยั้งการเจริญเติบโตและการเพิ่มจำนวนของเชื้อรา (fungistatic) อย่างไรก็ตามมียาชนิดรับประทานเพียงไม่กี่ชนิดที่นำมาใช้รักษาโรคเชื้อราที่เล็บ ส่วนใหญ่เป็นพวกอนุพันธ์ไตรอะโซล ตัวอย่างได้แก่ ไอทราโคนาโซล (itraconazole) และฟลูโคนาโซล (fluconazole) ยาเหล่านี้มีผลไม่พึงประสงค์และเกิดปฏิกิริยากับยาอื่นได้มากกว่าเทอร์บินาฟีน แต่ไอทราโคนาโซลออกฤทธิ์ครอบคลุมเชื้อก่อโรคได้กว้างจึงเป็นยาที่นำมาใช้เมื่อไม่อาจใช้เทอร์บินาฟีน ส่วนฟลูโคนาโซลมีขอบเขตในการออกฤทธิ์ต่อเชื้อราแคบกว่าไอทราโคนาโซลแต่มีข้อดีที่ว่ายาออกฤทธิ์ได้นานจึงรับประทานเพียงสัปดาห์ละ 1 ครั้ง ฟลูโคนาโซลนำมาใช้รักษาโรคเชื้อราที่เล็บเมื่อไม่อาจใช้เทอร์บินาฟีนและไอทราโคนาโซล ส่วนยาอื่น ๆ มีความเสี่ยงที่จะเกิดผลไม่พึงประสงค์ได้มากรวมถึงคีโตโคนาโซล (ketoconazole) ซึ่งเป็นยาพวกอนุพันธ์อิมิดาโซล จึงควรหลีกเลี่ยงในการนำมาใช้รักษาโรคเชื้อราที่เล็บ
- กริซีโอฟูลวิน (griseofulvin) เป็นยาที่มีใช้มานานแล้ว ออกฤทธิ์ยับยั้งการเจริญเติบโตและการเพิ่มจำนวนของเชื้อรา มีประสิทธิภาพด้อยกว่ายาที่กล่าวข้างต้นจึงต้องใช้เวลาในการรักษานานกว่ายาอื่น อีกทั้งมีผลไม่พึงประสงค์มากกว่าด้วย ปัจจุบันจึงใช้ยานี้น้อยลง
ยารักษาโรคเชื้อราที่เล็บชนิดที่ใช้ภายนอก
เล็บเป็นโครงสร้างที่ค่อนข้างแข็งและหนาทำให้ยาชนิดที่ใช้ภายนอกผ่านเข้าเล็บได้ไม่ดี แม้ยาชนิดที่ใช้ภายนอกจะมีผลไม่พึงประสงค์น้อยกว่ายาชนิดรับประทานแต่ยามีประสิทธิภาพด้อยกว่าและใช้เวลาในการรักษานานกว่า จึงใช้ในรายที่มีอาการน้อยจนถึงอาการปานกลาง เช่น โรคเชื้อราชนิดเป็นที่ผิวเล็บ (superficial onychomycosis หรือ white superficial onychomycosis) ที่ไม่ลุกลามไปถึงเมทริกซ์ ให้ผลดีในการรักษาโรคที่เกิดจากเชื้อราในกลุ่มเดอร์มาโตไฟต์ อาจนำมาใช้เดี่ยวเมื่อมีข้อห้ามใช้ยาชนิดรับประทานหรือทนต่อผลไม่พึงประสงค์ของยาชนิดรับประทานไม่ได้ หรือนำมาใช้ร่วมกับยาชนิดรับประทานเพื่อเพิ่มประสิทธิภาพในการรักษา อย่างไรก็ตามในการใช้ร่วมกับยาชนิดรับประทานบางผลิตภัณฑ์อาจไม่แนะนำเนื่องจากยังไม่มีผลการศึกษาสนับสนุน (เช่น ไซโคลพิร็อกซ์ชนิดแลกเกอร์ทาเล็บ 8%) การใช้ยาชนิดที่ใช้ภายนอกนี้เมื่อใช้ร่วมกับวิธีการอื่น เช่น การใช้แสงเลเซอร์ การใช้สารเคมี การตัดเอาเล็บบางส่วนออก จะช่วยเพิ่มประสิทธิภาพของยาดังได้กล่าวแล้วข้างต้น ยาชนิดที่ใช้ภายนอกให้ผลการรักษาในเด็กดีกว่าผู้ใหญ่ เนื่องจากเด็กมีแผ่นเล็บบางกว่าและมีอัตราการเจริญของเล็บเร็วกว่าผู้ใหญ่จึงมีเล็บใหม่งอกทดแทนได้เร็ว ยาที่ใช้ภายนอกมีทั้งยาครีม ยาน้ำใส และยาแลกเกอร์ (อาจมีรูปแบบอื่น ๆ อีก) ซึ่งยาน้ำใสจะแทรกซึมได้ดีกว่ายาทารูปแบบอื่น ส่วนยาแลกเกอร์จะอยู่ที่เล็บได้นานกว่า การทายาครีมและยาน้ำใสให้ทาทั่วเล็บที่เป็นโรคและผิวหนังที่อยู่ติดกับเล็บ แต่ยาแลกเกอร์ให้ทาเฉพาะที่เล็บ (ไม่ทาผิวหนังที่อยู่ติดกับเล็บ) ยาชนิดที่ใช้ภายนอกที่จะกล่าวถึงมีดังนี้ (สำหรับข้อมูลเกี่ยวกับรูปแบบยา ความแรงและวิธีใช้ ให้ดูตารางที่ 1)
- กลุ่มเอโซล (azole antifungals) ชนิดที่นำมาใช้ภายนอกส่วนใหญ่เป็นยาพวกอนุพันธ์อิมิดาโซล เช่น ไมโคนาโซล (miconazole), ไบโฟนาโซล (bifonazole), ทิโอโคนาโซล (tioconazole), อีโคนาโซล (econazole) มีเป็นส่วนน้อยที่เป็นยาพวกอนุพันธ์ไตรอะโซล เช่น เอฟินาโคนาโซล (efinaconazole)
- กลุ่มมอร์โฟลีน (morpholine antifungals) เช่น อะโมรอลฟีน (amorolfine)
- กลุ่มไฮดรอกซีไพริดีน (hydroxypyridine antifungals) เช่น ไซโคลพิร็อกซ์ (ciclopirox)
- กลุ่มออกซาบอรอล (oxaborole antifungals) เช่น ทาวาบอรอล (tavaborole)
ยารักษาโรคเชื้อราที่เล็บออกฤทธิ์อย่างไร?
ยารักษาโรคเชื้อราที่เล็บมีทั้งชนิดที่ออกฤทธิ์ยับยั้งการเจริญเติบโตและการเพิ่มจำนวนของเชื้อรา และชนิดที่ออกฤทธิ์ฆ่าเชื้อรา ยากลุ่มต่าง ๆ ที่กล่าวข้างต้นมีการออกฤทธิ์หลายอย่าง อาจรบกวนการสร้างหรือการทำหน้าที่ของเยื่อหุ้มเซลล์ (cell membrane), ยับยั้งการสังเคราะห์สารสำคัญต่อการดำรงชีพของเชื้อรา เช่น กรดนิวคลีอิก, โปรตีน, สารเออร์โกสเตอรอล (ergosterol) เป็นต้น ซึ่งเออร์โกสเตอรอลมีบทบาทหลายอย่างต่อเซลล์ราและเป็นองค์ประกอบสำคัญของเยื่อหุ้มเซลล์ ราจะดำรงชีพไม่ได้ถ้าขาดสารนี้ การสังเคราะห์เออร์โกสเตอรอลอาศัยการทำงานของเอนไซม์หลายชนิด เอนไซม์เหล่านั้นจึงเป็นเป้าหมายในการออกฤทธิ์ของยาต้านเชื้อรา เช่น ยาในกลุ่มเอโซลไม่ว่าจะเป็นพวกอนุพันธ์อิมิดาโซลหรืออนุพันธ์ไตรอะโซล (ตัวอย่างยามีกล่าวแล้วข้างต้น) ออกฤทธิ์ยับยั้งการทำงานของเอนไซม์ลาโนสเตอรอล-14-แอลฟา-ดีเมทิเลส (lanosterol 14-alpha-demethylase), อะโมรอลฟีนออกฤทธิ์ยับยั้งการทำงานของเอนไซม์สเตอรอล-เดลตา-14-รีดักเทส (sterol Δ14-reductase) และเอนไซม์สเตอรอล-เดลตา 8-เดลตา 7-ไอโซเมอเรส (sterol Δ8,Δ7-isomerase), เทอร์บินาฟีนออกฤทธิ์ยับยั้งการทำงานของเอนไซม์สควาลีนโมโนออกซิจีเนส (squalene monooxygenase) หรือมีชื่ออื่นว่าสควาลีนอีพอกซิเดส (squalene epoxidase) เมื่อยับยั้งการทำงานของเอนไซม์เหล่านี้นอกจากทำให้ขาดเออร์โกสเตอรอลแล้ว ยังทำให้เกิดสะสมสารซึ่งไม่ถูกเอนไซม์นำไปใช้จนทำให้เกิดความเป็นพิษต่อเซลล์ราและทำให้ราตายได้ (เช่น เทอร์บินาฟีนที่ออกฤทธิ์ฆ่าเชื้อราได้) นอกจากนี้ยังมีการออกฤทธิ์อย่างอื่น เช่น อนุพันธ์อิมิดาโซลบางชนิดมีฤทธิ์ลดการอักเสบได้โดยลดการชุมนุมของเม็ดเลือดขาว, ลดการสังเคราะห์สารก่อการอักเสบพวกลิวโคไตรอีน (leukotrienes) และพรอสตาแกลนดิน (prostaglandins), ลดการหลั่งฮีสตามีน (histamine) จากแมสต์เซลล์ (mast cells) ซึ่งฮีสตามีนทำให้หลอดเลือดขยายและยังเกี่ยวข้องกับอาการคัน ด้วยเหตุนี้นอกจากยาออกฤทธิ์กำจัดชื้อราแล้วยังช่วยทุเลาอาการของโรคอีกด้วย
ส่วนการออกฤทธิ์ของยาอื่นที่ไม่เกี่ยวข้องกับขั้นตอนการสังเคราะห์เออร์โกสเตอรอล เช่น กรณีของกริซีโอฟูลวินซึ่งฤทธิ์ในการหยุดยั้งการเจริญเติบโตของเชื้อรานั้นอาจออกฤทธิ์รบกวนการทำหน้าที่ของไมโครทิวบูล (microtubule) ทำให้หยุดวงจรชีวิตของเชื้อรา, ทาวาบอรอลออกฤทธิ์ยับยั้งเอนไซม์ลิวซีล-ทีอาร์เอ็นเอซินเทเทส (leucyl-tRNA synthetase) ทำให้เชื้อราสังเคราะห์โปรตีนไม่ได้, ไซโคลพิร็อกซ์อาจออกฤทธิ์รบกวนการสังเคราะห์กรดนิวคลีอิกและการสังเคราะห์โปรตีน ตลอดจนอาจมีผลโดยตรงในการรบกวนคุณสมบัติของเยื่อหุ้มเซลล์จนทำหน้าที่ไม่ได้
ยารักษาโรคเชื้อราที่เล็บถูกดูดซึมเข้าสู่ระบบร่างกายได้มากหรือน้อยเพียงใด?
กรณีที่เป็นยาชนิดรับประทาน ต้องการให้ยาถูกดูดซึมได้ดีจากทางเดินอาหาร เพื่อให้ยาเข้าสู่กระแสเลือดและกระจายไปยังเมทริกซ์ เนื้อเยื่อใต้แผ่นเล็บ และบริเวณอื่นที่ติดเชื้อรารวมถึงชั้นที่มีเคราตินในเล็บ (ยาบางชนิดสะสมอยู่ในแผ่นเล็บหลายเดือนหลังหยุดรับประทาน) ทำให้ยามีประสิทธิภาพดีแต่จะเกิดผลไม่พึงประสงค์ต่อระบบทั่วร่างกายได้ ซึ่งยาชนิดรับประทานตามที่กล่าวข้างต้น (เทอร์บินาฟีน ไอทราโคนาโซล ฟลูโคนาโซลและกริซีโอฟูลวิน) ล้วนถูกดูดซึมได้ดีจากทางเดินอาหาร การรับประทานพร้อมอาหารไม่รบกวนการดูดซึมยาเหล่านี้ นอกจากนี้อาหารยังช่วยเพิ่มการดูดซึมไอทราโคนาโซลและกริซีโอฟูลวินโดยเฉพาะอาหารที่มีไขมันสูง
ส่วนยาชนิดที่ใช้ภายนอก ต้องการให้ยาสามารถแทรกซึมไปทั่วแผ่นเล็บที่เป็นโรครวมถึงเนื้อเยื่อใต้แผ่นเล็บ แต่ไม่ต้องการให้ยาถูกดูดซึมเข้าสู่กระแสเลือด เพื่อหลีกเลี่ยงการเกิดผลไม่พึงประสงค์ต่อระบบทั่วร่างกาย ด้วยเหตุนี้ยาชนิดที่ใช้ภายนอกจึงให้ผลไม่เพียงพอในการรักษาโรคเชื้อราที่เล็บหากเป็นรุนแรง ยาที่ใช้ภายนอกที่กล่าวในบทความนี้หลายชนิดถูกดูดซึมเข้าสู่ร่างกายได้น้อยหรือน้อยมากจนไม่มีนัยสำคัญที่จะทำให้เกิดผลไม่พึงประสงค์ต่อระบบทั่วร่างกาย มีเพียงบางชนิดที่ถูกดูดซึมได้ดี อย่างไรก็ตามเมื่อใช้ในรูปแบบ ความแรงและวิธีใช้ตามที่ระบุไว้ในตารางที่ 1 นั้น ยาจะถูกดูดซึมเข้าสู่ร่างกายในปริมาณน้อยและมีผลไม่พึงประสงค์ต่อระบบทั่วร่างกายเพียงเล็กน้อย
ยารักษาโรคเชื้อราที่เล็บใช้นานเพียงใด?
โรคเชื้อราที่เล็บรักษาหายได้แต่จะใช้เวลานานหลายเดือนหรืออาจนานเป็นปี จึงควรใช้ยาตามขนาดและระยะเวลาที่กำหนดไว้สำหรับแต่ละผลิตภัณฑ์ กรณีที่เป็นยาชนิดรับประทานใช้นานราว 3-6 เดือน ส่วนยาที่ใช้ภายนอกใช้นานราว 6-12 เดือน ซึ่งขึ้นกับชนิดของยา เล็บมือหรือเล็บเท้าที่เกิดการติดเชื้อและความรุนแรงของโรค ภายหลังการรักษาจนเชื้อราหมดแล้วให้ใช้ยาต่อไปอีก 10 วันหรืออย่างน้อย 1 สัปดาห์ ส่วนสภาพเล็บจะเป็นปกติต่อเมื่อมีเล็บใหม่งอกมาทดแทน
ผลไม่พึงประสงค์ของยารักษาโรคเชื้อราที่เล็บ
ยารักษาโรคเชื้อราที่เล็บไม่ว่าจะเป็นยาชนิดรับประทานหรือยาที่ใช้ภายนอกล้วนต้องใช้เป็นเวลานานหลายเดือนหรืออาจนานเป็นปี จึงอาจเกิดผลไม่พึงประสงค์ต่าง ๆ ได้
ผลไม่พึงประสงค์ของยาชนิดรับประทาน ยาชนิดรับประทานออกฤทธิ์ต่อระบบทั่วร่างกายได้ จึงอาจเกิดผลไม่พึงประสงค์ได้หลายอย่าง เช่น
-- การแพ้ยา (เกิดผื่นขึ้น ลมพิษ ริมฝีปากบวม ขอบตาบวม เป็นต้น) อาจเกิดกลุ่มอาการสตีเวนส์จอห์นสัน (Steven-Johnson syndrome) ตลอดจนเกิดอาการทางผิวหนังรุนแรงในรูปแบบต่าง ๆ ซึ่งอาจเป็นอันตรายถึงชีวิตแต่พบน้อย หากเกิดอาการดังกล่าวให้หยุดยาทันทีและเข้ารับการรักษา และไม่ใช้ยาชนิดนั้นอีก
-- การใช้ยาเป็นเวลานานอาจรบกวนการทำงานของตับและไต และยาบางชนิดอาจทำให้เม็ดเลือดขาวน้อยลง
-- อาการอื่น เช่น คลื่นไส้, อาเจียน, เบื่ออาหาร, แสบอก, ทางเดินอาหารปั่นป่วน, ท้องเดินหรือท้องผูก, ปวดศีรษะ, การรับรสเปลี่ยนแปลง, เวียนศีรษะ, อ่อนล้า, ง่วงนอนหรือนอนไม่หลับ, สับสน, อารมณ์เปลี่ยนแปลง, ความรู้สึกสัมผัสเพี้ยน (paresthesia), ความดันโลหิตเปลี่ยนแปลง, ภาวะไขมันในเลือดผิดปกติ, ปวดกล้ามเนื้อ
-- นอกจากนี้อาจเกิดปฏิกิริยากับยาอื่นที่ใช้ร่วมกัน ซึ่งต้องระวังอย่างมากเมื่อใช้ร่วมกับยาบางชนิด เช่น ยาต้านการแข็งตัวของเลือด และยารักษาโรคเชื้อราอาจรบกวนประสิทธิภาพของยาคุมกำเนิดชนิดรับประทาน
ผลไม่พึงประสงค์ของยาชนิดที่ใช้ภายนอก ยาที่สัมผัสผิวหนังรอบเล็บอาจทำให้เกิดอาการระคายผิว ผิวแห้ง ผิวแดง แสบร้อน คัน ส่วนอาการที่รุนแรง เช่น ผิวหนังอักเสบจากการแพ้ยา (allergic contact dermatitis) ผื่นขึ้น ลมพิษ เกิดตุ่มพอง พบได้ยาก หากเกิดอาการที่รุนแรงเหล่านี้ไม่ควรใช้ยาชนิดนั้นอีก ส่วนที่แผ่นเล็บอาจพบว่าเล็บมีสีเปลี่ยนไป เล็บมีรอยแยก และเล็บหักง่าย สำหรับยาบางอย่างที่ถูกดูดซึมเข้าสู่ร่างกายได้บ้าง อาจมีผลไม่พึงประสงค์ต่อระบบทั่วร่างกายเหมือนยาชนิดรับประทานที่กล่าวข้างต้นได้
ข้อแนะนำในการใช้ยารักษาโรคเชื้อราที่เล็บ
- โรคเชื้อราที่เล็บรักษาหายได้แต่ต้องใช้เวลานานเป็นเดือนหรืออาจเป็นปี อีกทั้งยังกลับมาเป็นซ้ำได้ จึงควรให้ความร่วมมือในการรักษาอย่างต่อเนื่อง โดยใช้ยาตามขนาดและระยะเวลาที่กำหนดไว้สำหรับยาแต่ละชนิด ไม่ว่าจะเป็นยาชนิดรับประทานหรือยาที่ใช้ภายนอก
- ควรแจ้งแพทย์หรือเภสัชกรหากมีการใช้ยาใดอยู่ก่อน เพราะอาจเกิดปฏิกิริยากับยารักษาโรคเชื้อราชนิดรับประทานหากใช้ร่วมกัน
- การใช้ยาชนิดที่ใช้ภายนอกมีข้อควรปฏิบัติดังนี้
-- ก่อนทายา ควรตัดและตะไบเล็บ พร้อมทั้งทำความสะอาดและเช็ดเล็บให้แห้ง
-- การทายาครีมและยาน้ำใสให้ทาทั่วเล็บที่เป็นโรคและผิวหนังที่อยู่ติดกับเล็บ แต่ยาแลกเกอร์ให้ทาเฉพาะที่เล็บ (ไม่ทาผิวหนังที่อยู่ติดกับเล็บ)
-- หากทายาวันละ 1 ครั้งควรทาเวลาเดิมทุกวัน และอาจเลือกทาตอนก่อนนอน
-- ภายหลังทายาชนิดน้ำใสให้หลีกเลี่ยงการสัมผัสน้ำสบู่เพราะน้ำสบู่อาจชะยาออกไป และภายหลังทายาแลกเกอร์หากต้องสัมผัสน้ำยาประเภทสารอินทรีย์ควรสวมถุงมือ
-- อย่าให้ยาสัมผัสตา จมูก ปาก หรือเยื่อเมือกต่าง ๆ ไม่ว่าจะสัมผัสยาโดยตรงหรือสัมผัสยาที่ทาบนเล็บมือ
-- ยาอาจมีส่วนผสมของแอลกอฮอล์ จึงไม่ควรอยู่ใกล้ความร้อนหรือเปลวไฟ ไม่ว่าจะเป็นขณะที่ทายาหรือการเก็บยา
-- ผลิตภัณฑ์แต่ละชนิดมีความแตกต่างกัน ก่อนใช้ยาควรศึกษาวิธีใช้จากเอกสารที่เป็นข้อมูลของแต่ละผลิตภัณฑ์อย่างละเอียด - หากแพ้ยาชนิดใดไม่ให้ใช้ยานั้นอีก กรณีเป็นยาที่ใช้ภายนอกให้รีบเช็ดยาที่ทานั้นออกไป
- ไม่ว่าจะเป็นยาชนิดรับประทานและชนิดที่ใช้ภายนอก ภายหลังใช้ยาจนรักษาหายแล้ว ควรใช้ต่อไปอีก 10 วันหรืออย่างน้อย 1 สัปดาห์
- เข้ารับการตรวจร่างกายตามนัดแม้จะได้รับชนิดเดิม เพื่อเฝ้าระวังผลไม่พึงประสงค์ของยาที่อาจเกิดขึ้น
- นอกเหนือจากการใช้ยา ควรรักษาสุขอนามัยส่วนบุคคล หมั่นตัดเล็บให้สั้นและตัดอย่างถูกวิธี (ไม่ตัดเซาะด้านข้าง) ดูแลเล็บไม่ให้อับชื้น ใส่รองเท้าที่ระบายอากาศได้ดีและไม่ใช้รองเท้าร่วมกับผู้อื่น รักษาเท้าให้แห้งอยู่เสมอ หากต้องสวมถุงเท้าควรเป็นถุงเท้านุ่มที่ซับความชื้นได้ดี เชื้อราที่เล็บติดต่อได้โดยการสัมผัสจึงไม่ควรเดินเท้าเปล่าโดยเฉพาะในสถานที่สาธารณะ และหากเป็นกลากที่เท้าหรือโรคน้ำกัดเท้า ควรรีบรักษาเนื่องจากเชื้อราอาจลุกลามมาที่เล็บได้
แหล่งอ้างอิง/ที่มา
- Fungal infections of the skin, hair, and nails. In: Wolff K, Johnson R, Saavedra AP, Roh EK, eds. Fitzpatrick's Color Atlas and Synopsis of Clinical Dermatology, 8e. McGraw Hill, 2017. https://accessmedicine.mhmedical.com/content.aspx?bookid=2043§ionid=154894494. Accessed: October 8, 2021.
- Leung AKC, Lam JM, Leong KF, Hon KL, Barankin B, Leung AAM, et al. Onychomycosis: an updated review. Recent Pat Inflamm Allergy Drug Discov 2020; 14:32-45.
- Kovitwanichkanont T, Chong AH. Superficial fungal infections. Aust J Gen Pract 2019; 48:706-11.
- Bodman MA, Krishnamurthy K. Onychomycosis, updated: August 3, 2021. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. https://www.ncbi.nlm.nih.gov/books/NBK441853/. Accessed: October 8, 2021.
- Johnson C, Sinkler MA, Schmieder GJ. Anatomy, shoulder and upper limb, nails, updated: June 12, 2021. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2021 Jan–. https://www.ncbi.nlm.nih.gov/books/NBK534769/. Accessed: October 8, 2021.
- Westerberg DP, Voyack MJ. Onychomycosis: current trends in diagnosis and treatment. Am Fam Physician 2013; 88:762-70.
- de Berker D. Nail anatomy. Clin Dermatol 2013; 31:509-15.
- Gupta AK, Mays RR, Versteeg SG, Piraccini BM, Takwale A, Shemer A, et al. Global perspectives for the management of onychomycosis. Int J Dermatol 2019; 58:1118-29.
- Gupta AK, Stec N. Recent advances in therapies for onychomycosis and its management. F1000Res 2019. doi: 10.12688/f1000research.18646.1. Accessed: October 8, 2021.
- Gupta AK, Stec N, Summerbell RC, Shear NH, Piguet V, Tosti A, et al. Onychomycosis: a review. J Eur Acad Dermatol Venereol 2020; 34:1972-90.
- Sprenger AB, Purim KSM, Sprenger F, Queiroz-Telles F. A week of oral terbinafine pulse regimen every three months to treat all dermatophyte onychomycosis. J Fungi (Basel) 2019. doi: 10.3390/jof5030082. Accessed: October 8, 2021.
- Aggarwal R, Targhotra M, Kumar B, Sahoo PK, Chauhan MK. Treatment and management strategies of onychomycosis. J Mycol Med 2020. doi: 10.1016/j.mycmed.2020.100949. Accessed: October 8, 2021.
- Shen JJ, Jemec GBE, Arendrup MC, Saunte DML. Photodynamic therapy treatment of superficial fungal infections: a systematic review. Photodiagnosis Photodyn Ther 2020. doi: 10.1016/j.pdpdt.2020.101774. Accessed: October 8, 2021.
- MIMS drug information. https://www.mims.com/thailand/. Accessed: October 8, 2021.
- RxList - The Internet Drug Index for prescription drug information. https://www.rxlist.com/script/main/hp.asp. Accessed: October 8, 2021.
บทความที่ถูกอ่านล่าสุด

|
ก่อนกินกลอย...ดูกันให้ดีๆ ก่อนนะ 11 วินาทีที่แล้ว |
|
กินยาพร้อมนม ได้ผลหรือไม่ ? 18 วินาทีที่แล้ว |

|
จริงหรือไม่ วัดความดันโลหิตที่โรงพยาบาลสูงกว่าวัดที่บ้าน 1 นาทีที่แล้ว |

|
วัตถุกันเสียในไส้กรอก แฮม และโบโลน่า 1 นาทีที่แล้ว |
|
เทคนิคป้อนยาสุนัขและแมวที่ไม่ยากอย่างที่คิด 1 นาทีที่แล้ว |
|
โรคไทรอยด์เป็นพิษแบบไม่แสดงอาการ 2 นาทีที่แล้ว |

|
ยาเบาหวาน ... กินอย่างไรให้ถูกต้อง 2 นาทีที่แล้ว |

|
หยุดคิดสักนิด…ก่อนคิดฝ่าไฟแดง 2 นาทีที่แล้ว |
|
ยาเม็ดคุมกำเนิด : ข้อควรระวังเมื่อใช้ร่วมกับยาอื่นที่รบกวนประสิทธิภาพและความปลอดภัย 3 นาทีที่แล้ว |
|
ตกขาว .. รักษาอย่างไร 4 นาทีที่แล้ว |
