
|
อาจารย์ ดร. ภญ.ผกาทิพย์ รื่นระเริงศักดิ์ ภาควิชาเภสชกรรม คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 29,727 ครั้ง เมื่อ 2 ช.ม.ที่แล้ว | |
| 2021-07-27 |
โควิด-19 หรือ SARS-CoV-2 เป็นโรคติดต่อในระบบทางเดินหายใจที่เกิดจากการติดเชื้อไวรัสโคโรนาสายพันธุ์ใหม่ (Covid-19) ยังคงเป็นปัญหาทั่วโลกอยู่ในขณะนี้ และเป็นปัญหาสำคัญเร่งด่วนของประเทศไทย แม้ว่าจะมีการพัฒนาวัคซีนสำหรับโควิด-19 จากหลายบริษัทที่มีรูปแบบแตกต่างกันไป แต่ก็มีการรายงานการกลายพันธุ์ของไวรัส ซึ่งทำอาจทำให้ประสิทธิภาพของวัคซีนลดลงได้ โดยเชื้อกลายพันธ์ที่เราทราบกันอยู่ในขณะนี้คือ เชื้อโควิดสายพันธุ์อังกฤษหรือสายพันธุ์เคนต์ (B.1.1.7) เชื้อโควิดสายพันธุ์อินเดียหรือสายพันธุ์เดลต้า (B.1.617) เชื้อโควิดสายพันธุ์เบงกอล (B.1.618) และเชื้อโควิดสายพันธุ์แอริการใต้ (B.1.351) เป็นต้น โดยเฉพาะปัญหาที่ประเทศไทยกำลังเผชิญอยู่ในปัจจุบันคือการขาดแคลนเตียงและบริเวณที่เหมาะสมในการแยกผู้ป่วยที่ติดเชื้อออกจากผู้ใกล้ชิดที่ไม่ติดเชื้อ ทำให้เกิดการติดเชื้อภายในครอบครัวที่อยู่ในบ้านหลังเดียวกัน ดังนั้นเราควรเรียนรู้รูปแบบของห้องแยกผู้ป่วยเพื่อสามารถนำไปประยุกต์ใช้ให้ถูกต้อง 
ภาพจาก : https://www.thaipbsworld.com/wp-content/uploads/2021/07/home-isolation_web.png
ห้องแยกผู้ป่วย (Isolation room) คืออะไร มีกี่ชนิดและมีประโยชน์อย่างไร
ห้องแยกผู้ป่วยเป็นห้องที่สามารพบเห็นได้ในโรงพยาบาลมีวัตถุประสงค์ในการใช้เพื่อป้องกันการแพร่กระจายของปริมาณของอนุภาคเชื้อโรคในอากาสจากผู้ป่วยสู่ผู้ป่วยคนอื่น หรือบุคลากรทางการแพทย์ที่มีหน้าที่ดูแลและรักษาผู้ป่วย นอกจากนี้ห้องแยกผู้ป่วยอาจใช้เพื่อวัตถุประสงค์ในการแยกผู้ป่วยที่มีภาวะภูมิคุ้มกันต่ำที่มีโอกาสติดเชื้อได้ง่ายออกจากผู้ป่วยทั่วไปเพื่อช่วยลดอัตราการติดเชื้อของผู้ป่วยกลุ่มนี้ โรคติดเชื้อในระบบทางเดินหายใจอาจมีสาเหตุมาจากเชื้อไวรัส เชื้อแบคทีเรีย หรือเชื้อรา เช่นเชื้อไข้หวัดสายพันธ์ต่างๆ เชื้ออีโบลา วัณโรค และเชื้อรากลุ่มแอสเปอร์จิลลัส เป็นต้น โดยเชื้อเหล่านี้สามารถแขวนลอยอยู่ในละอองของสารคัดหลั่งจากการไอ และจามของผู้ป่วย (Droplet transmission) หรือมีลักษณะเป็นอนุภาคของเชื้อในอากาศ (Airborne transmission) โดยห้องแยกผู้ป่วยสามารถแบ่งได้เป็น 3 ประเภทหลักดังนี้
- ห้องแยกชนิดแรงดันปกติ (Neutral or standard air pressure room, class S)
- ห้องแยกชนิดแรงดันบวก (Positive pressure room, class P)
- ห้องแยกชนิดแรงดันลบ (Negative room air pressure, class N) โดยทั่วไปห้องแยกผู้ป่วยมักมีอัตราการแลกเปลี่ยนของอากาศสูงกว่าห้องทั่วไป และต้องสามารถควบคุมอุณหภูมิและความชื้นสัมพัทธ์ให้เหมาะสมจากภายในห้อง และควรตรวจสอบเพื่อไม่ให้มีการรั่วของอากาศที่อาจเกิดขึ้นบริเวณที่เป็นรอยต่อของผนังสังเคราะห์เพื่อป้องกันการแพร่กระจายของเชื้อ
รายละเอียดของห้องแยกผู้ป่วยแต่ละชนิด
- ห้องแยกชนิดแรงดันปกติ มีลักษณะเป็นห้องปกติที่มีเครื่องปรับอากาศภายในห้อง ไม่มีความแตกต่างของแรงดันภายในห้องกับด้านนอกห้อง โดยห้องชนิดนี้จะใช้สำหรับแยกผู้ป่วยติดเชื้อที่แพร่กระจายได้ด้วยการสัมผัส (Contact transmission) ห้องชนิดนี้ควรมีห้องน้ำและห้องอาบน้ำในตัว และมีอ่างล้างมืออีกอันในบริเวณห้องผู้ป่วยเพื่อใช้งานสำหรับบุคคลากรทางการแพทย์ และควรมีประตูที่มีระบบปิดอัตโนมัติ
- ห้องแยกชนิดแรงดันบวก เป็นห้องที่มีแรงดันภายในห้องมากกว่าด้านนอกเพื่อป้องกันผู้ป่วยกลุ่มที่มีภาวะภูมิคุ้มกันต่ำ ซึ่งสามารถช่วยลดความเสี่ยงในการแพร่กระจายของเชื้อผ่านอากาศภายนอกห้องเข้าสู่อากาศภายในห้อง เช่นเดียวกับห้องแยกผู้ป่วยชนิดแรงดันปกติ ห้องชนิดนี้ควรมีห้องชนิดนี้ควรมีห้องน้ำและห้องอาบน้ำในตัว แต่ต้องมีอ่างล้างมืออีกอันที่ต้องมีระบบน้ำไหลออกมาเองโดยไม่ต้องใช้มือเปิด-ปิด (Hand free clinical hand wash) ในบริเวณห้องผู้ป่วยเพื่อใช้งานสำหรับบุคคลากรทางการแพทย์ และควรมีประตูที่มีระบบปิดอัตโนมัติ ห้องชนิดนี้จำเป็นต้องมีระบบกรองอากาศมีประสิทธิภาพในการกรองสูงหรือ เฮปป้าฟิลเตอร์ (High efficiency particulate air filter, HEPA) เพื่อทำความสะอาดอากาศที่จะผ่านเข้าสู่ในห้องผู้ป่วย และไม่จำเป็นต้องมีระบบกรอง HEPA สำหรับบำบัดอากาศที่ผ่านออกจากห้อง
- ห้องแยกชนิดแรงดันลบ ห้องชนิดนี้เป็นห้องแยกหลักที่ใช้สำหรับแยกผู้ป่วยติดเชื้อไวรัสโควิด-19 ในโรงพยาบาล ห้องชนิดนี้มีแรงดันภายในห้องน้อยกว่าด้านนอกเพื่อช่วยลดความเสี่ยงในการแพร่กระจายของเชื้อผ่านอากาศภายในห้องออกสู่อากาศภายนอกห้อง ห้องแรงดันลบ (Negative pressure room) หรือห้องแยกผู้ป่วยติดเชื้อแบบความดันลบ (Negative pressure isolation room) เป็นห้องที่มีการควบคุมปริมาณและการไหลของอากาศโดยมีวัตถุประสงค์เพื่อลดความเสี่ยงของการแพร่กระจายของเชื้อโรคในอากาศจากผู้ป่วยสู่บุคคลากรทางการแพทย์ที่ทำการดูแลและรักษาผู้ป่วย ซึ่งอาจเรียกอีกชื่อหนึ่งว่าห้องแยกผู้ป่วยติดเชื้อระบบทางเดินหายใจ (Airborne infection isolation room, AIIR) เช่นเดียวกับห้องแยกผู้ป่วยชนิดแรงดันบวก ห้องชนิดนี้ควรมีห้องน้ำและห้องอาบน้ำ และมีอ่างล้างมืออีกอันที่มีระบบ Hand free ในบริเวณห้องผู้ป่วยเพื่อใช้งานสำหรับบุคคลากรทางการแพทย์ และควรมีประตูที่มีระบบปิดอัตโนมัติ นอกจากนี้ควรมีระบบควบคุมการไหลของอากาศแบบทางเดียวคือไม่นำกลับมาใช้อีก และแยกจากระบบอากาศหลักของอาคาร มีระบบกรองอากาศมีประสิทธิภาพในการกรองสูงหรือ เฮปป้าฟิลเตอร์ (HEPA) เพื่อทำความสะอาดอากาศอากาศที่จะออกจากห้องผู้ป่วย เพื่อปกป้องชุมชนแวดล้อม โดยหลักการในการควบคุมอากาศในห้องความดันลบนี้สามารถทำได้โดย
3.1 การจำกัดปริมาณอากาศเข้า-ออก ซึ่งไม่ควรน้อยกว่า 12 -15 รอบการหมุนเวียนของอากาศ ต่อชั่วโมง
3.2 การรักษาความแตกต่างของความดันระหว่างห้องที่อยู่ติดต่อกัน และบริเวณรอบๆ โดยให้ค่าความดันในห้องผู้ป่วยมีค่าต่ำกว่าห้องที่ติดต่อด้านนอกอย่างน้อย 2.5 Pa (Pascal) เพื่อป้องกันการแพร่กระจายของอากาศที่ปนเปื้อนเชื้อภายในห้องผู้ป่วยสู่พื้นที่ส่วนนอกและบริเวณโดยรอบ
3.3 การออกแบบการไหลของอากาศให้เหมาะสมคืออากาศสะอาดที่เข้าไปควรไหลจากบริเวณที่บุคลากรอยู่ไปสู่บริเวณที่ผู้ป่วยอยู่หรือเตียงผู้ป่วย จากนั้นอากาศจะถูกส่งออกจากห้องเพื่อทำการบำบัดโดยการกรองก่อนปล่อยออกสู่ภายนอก
3.4 การตั้งค่าอุณหภูมิระหว่างในห้องแรงดันลบและด้านนอกควรอยู่ระหว่าง 21-24 องศาเซลเซียส และไม่ควรต่างกันมากว่า 2 องศาเซลเซียส สำหรับการควบคุมความชื้นสัมพัทธ์ในอากาศให้อยู่ระหว่าง 30-60%
3.5 การเจือจางอากาศที่ปนเปื้อนด้วยอากาศสะอาดเพื่อลดความเข้มข้นของเชื้อปนเปื้อนลงก่อนการบำบัดและส่งออกสู่สิ่งแวดล้อม
3.6 การทำความสะอาดอากาศที่มีเชื้อโดยการกรองที่มีประสิทธิภาพในการกรองสูง (HEPA) ที่สามารถกรองอนุภาคเชื้อที่ปนเปื้อนในอากาศซึ่งมักมีขนาดใหญ่กว่า 0.1 ไมครอน ออกไปได้
การกักตัวที่บ้าน (Home Isolation) สำหรับผู้ป่วยโควิด
ในสภาวะฉุกเฉินที่มีจำนวนผู้ป่วยมากกว่าจำนวนเตียงในโรงพยาบาลผู้ป่วยอาจจำเป็นต้องมีการกักตัวที่บ้านเพื่อสังเกตอาการของตัวผู้ป่วยเอง และเมื่อวันที่ 24 กรกฎาคม พ.ศ. 2564 ที่ผ่านมา กรมการแพทย์ได้ออกแนวทางการแยกกักผู้ป่วย COVID-19 ในชุมชนเพื่อให้ผู้ติดเชื้อสามารถใช้เป็นแนวทางในการปฏิบัติเพื่อช่วยลดความเสี่ยงในการแพร่กระจายของเชื้อในชุมชน ดังนั้นจึงควรทำความเข้าใจถึงการหลักการสำคัญของการกักตัวที่บ้านดังนี้
1. การกักตัวที่บ้านเหมาะสำหรับผู้ป่วยประเภทไหนบ้าง?
ผู้ป่วยที่เพิ่งตรวจพบว่ามีการติดเชื้อและเป็นผู้ป่วยสีเขียวคือผู้ป่วยที่เพิ่งติดเชื้อแต่เป็นกลุ่มที่ไม่แสดงอาการ มักพบในผู้ที่เป็นเด็ก ผู้ที่มีร่างกายแข็งแรง ออกกำลังกายเป็นประจำและไม่มีโรคประจำตัวที่จัดอยู่ในโรคกลุ่มเสี่ยง ผู้ป่วยที่มีอาการน้อยและยังสามารถหายใจเองได้ อาการโดยรวมของผู้ป่วยกลุ่มนี้คือ มีไข้ เมื่อวัดอุณหภูมิได้ตั้งแต่ 37.5 องศาเซลเซียสขึ้นไป มีอาการ ไอ มีน้ำมูก เจ็บคอ ไม่ได้กลิ่น ลิ้นไม่รับรส อาจมีอาการตาแดง มีผื่น ถ่ายเหลว ไม่มีอาการหายใจเร็ว หรือหายใจลำบาก ไม่มีอาการหายใจเหนื่อย ไม่มีอาการปอดอักเสบ
อีกกลุ่มคือผู้ป่วยที่ได้รับการรักษาในโรงพยาบาล 7-10 วันแล้ว ซึ่งมักเป็นผู้ติดเชื้อที่มีโรคประจำตัวจัดอยู่ในโรคกลุ่มเสี่ยง ได้แก่ ผู้ที่มีภาวะอ้วน หรือมีโรคประจำตัวเป็นโรคปอดอุดกั้นเรื้อรัง (COPD) โรคไตเรื้อรัง โรคหัวใจและหลอดเลือด โรคหลอดเลือดสมอง โรคเบาหวานที่ควบคุมไม่ได้ เมื่อติดเชื้อแล้วรับการรักษาจนผ่านภาวะวิกฤติที่ต้องพึ่งเครื่องช่วยหายใจและกลับเข้าสู่ภาวะหายใจเองได้ ดูแลตัวเองได้ เพียงแต่ยังมีเชื้อในปริมาณน้อยอยู่ในร่างกายและแพทย์วินิจฉัยให้สามารถกลับมากักตัวที่บ้านจนหายเป็นปกติได้โดยอาจมีการรายงานอาการค่าอุณภูมิร่างกายและปริมาณความเข้มข้นของออกซิเจนในเลือด (Oxygen Saturation) ในแต่ละวันให้ทางแพทย์ที่ดูแลทราบอย่างต่อเนื่องจนหายขาด เพื่อให้โอกาสทางการรักษาที่จำเป็นสำหรับนาทีชีวิตแก่ผู้ป่วยภาวะวิกฤติอื่นๆที่ไม่สามารถหายใจได้เอง
2. การกักตัวที่บ้านทำเพื่ออะไร?
เพื่อแยกผู้ติดเชื้อออกจากคนปกติเพื่อลดความเสี่ยงในการแพร่กระจายของเชื้อโรคสู่บุคคลอื่นที่อยู่ใกล้ชิด และติดตามอาการของผู้ป่วยเองเพื่อให้ได้รับการรักษาได้ทันการ และเพื่อช่วยเพิ่มโอกาสทางการรักษาแก่ผู้ที่อยู่ในภาวะวิกฤติเร่งด่วน
3. การเตรียมสถาน และอุปกรณ์ เพื่อทำการกักตัวที่บ้านต้องทำอย่างไร ?
3.1 จัดสถานห้องพัก และอุปกรณ์เครื่องใช้ส่วนตัวแยกต่างหากให้เป็นสัดส่วน เช่นห้องนอน ที่นอน และห้องน้ำแยกจากผู้อื่น และห้องน้ำควรอยู่ภายในห้องพัก โดยอาจประยุกต์ใช้หลักการของห้องแยกชนิดแรงดันปกติ ในสถานการณ์ฉุกเฉินแยกไม่ได้ อาจใช้แผ่นพลาสติกกั้นห้องเพื่อแบ่งสัดส่วนชั่วคราว ควรเปิดหน้าต่างให้อากาศถ่ายเทสะดวก หากแยกห้องน้ำไม่ได้ ให้เรียงลำดับการใช้โดยให้ผู้ติเชื้อใช้เป็นคนสุดท้ายและทำความสะอาดด้วยน้ำยาฆ่าเชื้อทันทีหลังใช้เสร็จ ทำความสะอาดฆ่าเชื้ออุปกรณ์ภายในบ้านด้วยน้ำยาฆ่าเชื้อหรือน้ำผสมผงซักฟอก น้ำผสมน้ำยาฟอกขาว (โซเดียมไฮโปคลอไรท์, 0.1%) หรือแอลกอฮอล์ 70%
3.2 รักษาอนามัยส่วนบุคคล โดยต้องล้างมือด้วยแอลกอฮอล์เจล 70 % (v/v) หรือสบู่ ทุกครั้งก่อนและหลังสัมผัสสิ่งของที่ต้องใช้ร่วมกับคนอื่น และต้องใส่หน้ากากอนามัยตลอดเวลา แยกซักเสื้อผ้าเองโดยแช่น้ำยาฆ่าเชื้อก่อนทำการซัก และให้งดการสัมผัสหรือเล่นกับสัตว์เลี้ยงชั่วคราว ควรแยกทานอาหารอยู่ภายในห้องของผู้ป่วยเพียงลำพัง กำหนดจุดรับอาหารให้ชัดเจนเพื่อป้องกันความเสี่ยงของการแพร่กระจายเชื้อจากการสัมผัสโดยตรง และควรล้างจานให้เสร็จภายในห้องผู้ป่วย และแช่ภาชนะใส่อาหารในน้ำยาฆ่าเชื้อ ก่อนนำมาใช้ใหม่ เมื่อใช้ชักโครก ให้ปิดฝาทุกครั้งก่อนกดชักโครก เพื่อป้องกันการแพร่กระจายเชื้อ ทิ้งขยะในถุงและมัดปากถุงให้แน่นหนาแยกทิ้งบริเวณขยะติดเชื้อ เพื่อนำไปทำการฆ่าเชื้อก่อนนำไปทิ้งรวมกับขยะทั่วไป
3.3 การเลือกผลิตภัณฑ์สำหรับทำความสะอาดและฆ่าเชื้อโรค มักประกอบด้วยสบู่หรือสารลดแรงตึงผิวซึ่งจะช่วยลดจำนวนเชื้อโรคบนพื้นผิว และลดความเสี่ยงในการติดเชื้อบนพื้นผิว การทำความสะอาดเพียงอย่างเดียวก็สามารถช่วยขจัดไวรัสได้ โดยผลิตภัณฑ์ที่ใช้สำหรับทำความสะอาด ได้แก่ น้ำสบู่ผงซักฟอกหรือน้ำยาทำความสะอาด ผลิตภัณฑ์ที่ใช้สำหรับฆ่าเชื้อโรคได่แก่ แอลกอฮอล์ 70% (v/v) หรือไฮโดรเจนเปอร์ออกไซด์ 0.5% (v/v) เพื่อเช็ดฆ่าเชื้อบนพื้นผิวของอุปกรณ์ต่างๆ และกรณีเป็นพื้นที่ขนาดใหญ่ เช่นพื้นห้องควรทำความสะอาดด้วย โซเดียมไฮโปคลอไรท์ 0.1 % เนื่องจากเชื้อไวรัสสามารถอยู่ในสิ่งแวดล้อมได้เป็นระยะเวลานานตั้งแต่ 2 ชั่วโมง จนถึง 9 วัน ดังนั้นหลักการในการทำลายเชื้อจะต้องใช้ในปริมาณที่สามารถฆ่าเชื้อได้ในเวลาสั้น องค์การอนามัยโลกได้แนะนำสารที่มีประสิทธิภาพในการกำจัดเชื้อไวรัสโคโรนา 2019 ได้ ภายในระยะเวลา 1 นาที ได้แก่ แอลกอฮอล์ 70% โซเดียมไฮโปคลอไรท์ 0.1% และไฮโดรเจนเปอร์ออกไซด์ 0.5% ตามลักษณะพื้นที่ผิวต่างๆรวมทั้งข้อควรระวังดังนี้ 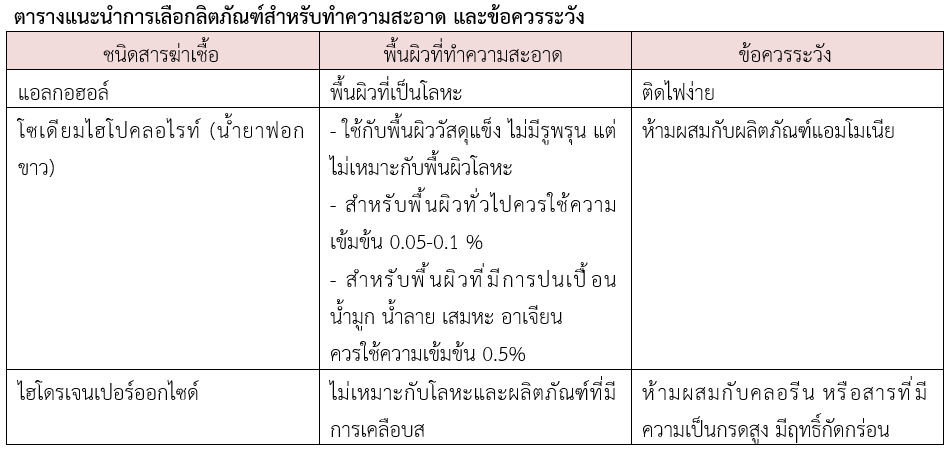
4. การเฝ้าระวังตัวเองขณะทำการกักตัวที่บ้านควรทำอย่างไร ?
ควรใช้เทอร์โมมิเตอร์ตรวจวัดไข้ทุกวัน และสังเกตอาการผิดปกติต่างๆที่อาจเกิดขึ้นซึ่งแสดงให้เห็นว่าผู้ป่วยเข้าสู่ภาวะผู้ป่วยสีเหลือง คือ มีอาการแน่นหน้าอก หายใจไม่สะดวกเมื่อทำกิจกรรมต่างๆ หายเร็ว เหนื่อย หรือหายใจลำบาก เหนื่อเมื่อไอ แสดงถึงอาการปอดอับเสบ มีภาวะอ่อนเพลีย เวียนหัว ถ่ายเหลวมากกว่า 3 ครั้งใน 1 วัน ร่วมกับหน้ามืด วิงเวียง
สำหรับผู้ป่วยสีเขียวที่เข้าสู่สีเหลืองควรเฝ้าติดตามและวัดค่าปริมาณความเข้มข้นของออกซิเจนในเลือด ซึ่งสามารถแสดงให้ทราบได้หากอาการเข้าสู่ภาวะผู้ป่วยสีแดง เกิดเมื่อค่าปริมาณความเข้มข้นของออกซิเจนในเลือดต่ำกว่า 96 % โดยอาการที่ชัดเจนของภาวะเชื้อลงปอดคือเกิดภาวะปอดบวมซึ่งทำให้ผู้ป่วยเป็นอาการ หอบเหนื่อย พูดไม่เป็นประโยค แน่นหน้าอกตลอดเวลา และเจ็บหน้าอกขณะหายใจ ตอบสนองช้า ซึ่งหากทำการตรวจ x-ray จะสามารถเห็นความผิดปติของปอดได้ชัดเจน ซึ่งหากพบว่าตัวเองเข้าสู้ภาวะผู้ป่วยสีเหลืองควรรีบแจ้งเจ้าหน้าที่สาธารณสุขใกล้บ้านหรืออาสาสมัครสาธารณสุข (อสม.) หรือแจ้งแพทย์ที่ดูแลท่านอยู่ทันที ในกรณีที่ท่านร่วมโครงการเข้ากักตัวที่บ้านกับโรงพยาบาล เพื่อเข้าสู่ระบบการดูแลตามขั้นตอนต่อไป หากมีข้อสงสัยสามารถขอรับคำปรึกษาได้ที่สายด่วนควบคุมโรค โทร. 1422 สายด่วนกรมการแพทย์ โทร. 1668 และสถาบันการแพทย์ฉุกเฉิน โทร. 1669
5. นานเท่าไหร่ที่ท่านต้องทำการกักตัว ?
เนื่องจากเชื้อไวรัสโควิด-19 สามารถอยู่ในร่างกายได้นานประมาณ 14-28 วัน ซึ่งอาจก่อให้เกิดอาการหรือไม่ก็ได้ขึ้นกับความแข็งแรงของร่างกายของผู้ติดเชื้อ ผู้ป่วยบางรายอาจไม่แสดงอาการเลย หรือมีอาการน้อย และเมื่ออาการจะยังพบปริมาณเชื้ออยู่ในสารคัดหลั่ง น้ำมูก น้ำลายของผู้ป่วยประมาณ 14 วัน ภายหลังวันที่เริ่มป่วย ซึ่งทำให้มีความจำเป็นต้องแยกตัวเพื่อป้องกันการแพร่กระจายของเชื้อสู่ผู้อื่นโดยทำการกักตัวเป็นเวลาอย่างน้อย 14 วัน และควรทำการตรวจปริมาณเชื้อในเลือดเพื่อยืนยันว่า ไม่มีปริมาณเชื้อในร่างกายแล้วเพื่อแสดงว่าหายขาดจากอาการติดเชื้อ
6. ท่านควรปฏิบัติตนอย่างไรเมื่อเริ่มกักตัวที่บ้าน
6.1 หมั่นล้างมือ สวมหน้ากากอนามัย รักษาระยะห่างกับ ญาติและผู้อยู่อาศัยร่วมบ้าน ต้องใช้เวลาที่ผ่านไปให้มีความหมาย ทำจิตใจให้เข้มแข็ง
6.2 ควรติดตามข่าวไม่เกิน 2 ชั่วโมงต่อวัน และควรรับข้อมูลข่าวสารจากแหล่งที่มีความน่าเชื่อถือ
6.3 ควรหมั่นออกกำลังกาย โดยยืดเหยียด เดินในพื้นที่ๆ สามารถเคลื่อนไหว และมีระยะห่างจากผู้อื่น
6.4 วางแผนสิ่งที่อยากทำคร่าว ๆ ใน 14 วัน เพื่อให้มีเป้าหมายว่าจะอะไรบ้างเพื่อเป็นการผ่อนคลาย และเตรียมอุปกรณ์ ให้พร้อม เช่น ดูหนังวันละ 2 เรื่อง หรือการฟังเพลง เป็นต้น
6.5 ควรดูแลจิตใจตนเอง ผ่อนคลายความเครียด หายใจ ผ่อนคลายกล้ามเนื้อ ฝึกสติ (โปรแกรมออนไลน์) เช่นหลักสูตรออนไลน์การดูแลจิตใจในวิกฤต COVID-19 สามารถดาวน์โหลดได้จาก https://dmh.go.th/ covid19/audio/ ฝึกจิตให้สงบเป็นพื้นฐานที่สำคัญในการเผชิญปัญหาและมีผลดีต่อการภูมิคุ้มกันโรค
6.6 มีสติรู้เท่าทันสิ่งที่สร้างความเครียดให้กับตนเอง หมั่นสำรวจตนเองถึงการเปลี่ยนแปลงหรือความ ผิดปกติทางอารมณ์และทางร่างกายที่เป็นอาการแสดงถึงความเครียด เช่น หงุดหงิดง่ายขึ้น เศร้าหมอง วิตกกังวลมากขึ้น
6.7 หากมีความกังวลสามารถตรวจสอบประเมินใจตนเองด้วย mental health check in อย่างน้อย 1 ครั้งต่ออาทิตย์ ถ้าพบว่าตัวเองยังไม่สบายใจมากขึ้น นอนไม่หลับ คิดท้อแท้หรือเศร้ามากขึ้น สามารถปรึกษาสายด่วนสุขภาพจิต 1323 หรือผ่านไลน์ @1323forthai ในการส่งต่อเพื่อให้การช่วยเหลือเบื้องต้น
แหล่งอ้างอิง/ที่มา
- International Health Facility Guidelines. (2017). Isolation Rooms. Available form: http://healthfacilityguidelines.com/ViewPDF/ViewIndexPDF/iHFG_part_d_isolation_rooms. [Accessed 2021 July 16]
- CDC. (2003). Guidelines for Environmental Infection Control in Health-Care Facilities. Available form:https://www.cdc.gov/infectioncontrol/guidelines/environmental/background/air.html. [Accessed 2021 July 16]
- กรมการแพทย์ แนวทางการแยกกักผู้ป่วย COVID-19 ในชุมชน (Community Isolation) ฉบับวันที่ 24 กรกฎาคม 2564 Available form: https://covid19.dms.go.th/backend/Content/Content_File/ Covid_Health/Attach/25640724160026PM_community%20isolation_v2n%2024072021_.pdf [Accessed 2021 July 25]
- กรมสุขภาพจิต กระทรวงสาธารณสุขโปรแกรม mental health check in. Available form: www.checkin. dmh.go.th [Accessed 2021 July 25]
- กรมสุขภาพจิต หลักสูตรออนไลน์การดูแลจิตใจช่วงวิกฤตโควิด-19. Available form: https://dmh.go.th/ covid19/audio/ [Accessed 2021 July 25]
บทความที่ถูกอ่านล่าสุด

|
วิตามีนบี 1 ... ร่างกายขาดอาจถึงตาย 27 วินาทีที่แล้ว |

|
ยาแก้วิงเวียน ระวัง! อย่าใช้พร่ำเพรื่อ 1 นาทีที่แล้ว |

|
ยาเขียว ยาไทยใช้ได้ทั้งผู้ใหญ่และเด็ก… 1 นาทีที่แล้ว |

|
ผักผลไม้..ที่ควรระวังในผู้ป่วยโรคเรื้อรัง 2 นาทีที่แล้ว |

|
Midazolam (Dormicum) ภัยสังคมที่หญิงและชายควรรู้ 2 นาทีที่แล้ว |
|
การพัฒนาอนุภาคนาโนและระบบนำส่ง ตอนที่ 2 3 นาทีที่แล้ว |

|
ผลต่อสุขภาพและสิ่งแวดล้อมของไมโครพลาสติกและนาโนพลาสติก 3 นาทีที่แล้ว |

|
น้ำมันมะพร้าว กับ การลดน้ำหนัก 3 นาทีที่แล้ว |

|
รู้หรือไม่...ไม่ควรใช้ยาม่วงรักษาโรคผิวหนังในสุนัขและแมว 3 นาทีที่แล้ว |
|
ยาต้านเกล็ดเลือด รู้ไว้...ปลอดภัยเมื่อใช้ยา 3 นาทีที่แล้ว |
