
|
รองศาสตราจารย์ ดร. เภสัชกรหญิง นงลักษณ์ สุขวาณิชย์ศิลป์ หน่วยคลังข้อมูลยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 214,797 ครั้ง เมื่อ 1 ช.ม.ที่แล้ว | |
| 2019-11-29 |
“ยาลดไขมัน” ในที่นี้หมายถึงยาลดไขมันในเลือดกลุ่มสแตติน (statins) ตัวอย่างยา เช่น ซิมวาสแตติน (simvastatin), พราวาสแตติน (pravastatin), ฟลูวาสแตติน (fluvastatin), อะทอร์วาสแตติน (atorvastatin), โรซูวาสแตติน (rosuvastatin), พิทาวาสแตติน (pitavastatin) ยาเหล่านี้มีบทบาทสำคัญในการลดความเสี่ยงต่อภาวะหัวใจและสมองขาดเลือดในผู้ที่มีเคยเกิดเหตุการณ์ดังกล่าวมาก่อน หรือผู้ที่มีภาวะแอลดีแอล-โคเลสเตอรอล(LDL-cholesterol) ในเลือดสูงมาก แต่ยานี้มีผลไม่พึงประสงค์ต่อกล้ามเนื้อจนอาจทำให้ผู้ใช้ยาบางรายเกิดความกังวลหรือเลิกใช้ยา จึงขอให้ข้อมูลที่เกี่ยวข้องเพื่อความเข้าใจในเรื่องดังกล่าว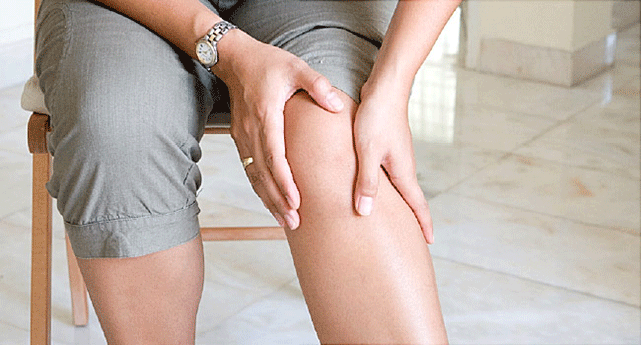
ภาพจาก : https://img.webmd.com/dtmcms/live/webmd/consumer_assets/site_images/article_thumbnails/video/
incremental_rhabdomyolysis_video/650x350_incremental_rhabdomyolysis_video.jpg
ยาในกลุ่มสแตตินมีประโยชน์อย่างไร?
ไขมันในเลือดอาจอยู่ในรูปกรดไขมันอิสระและโคเลสเตอรอลอิสระ หรืออยู่ในรูปที่จับกับสารอื่นเป็นไตรกลีเซอร์ไรด์ (triglycerides) และไลโพโปรตีน (lipoproteins) ซึ่งไลโพโปรตีนมีทั้งไตรกลีเซอร์ไรด์ โคเลสเตอรอล โปรตีนและสารอื่นรวมอยู่ด้วยกัน การมีภาวะไขมันในเลือดผิดปกติ (dyslipidemia) ซึ่งหมายถึงการมีภาวะไขมัน (รวมถึงโคเลสเตอรอล) ในเลือดสูง จะเสี่ยงต่อการเกิดภาวะหลอดเลือดแดงแข็ง (atherosclerosis) และหลอดเลือดตีบตัน ทำให้ขาดเลือดไปเลี้ยงอวัยวะต่าง ๆ โดยเฉพาะหัวใจและสมอง อาจเป็นอันตรายถึงชีวิตได้ ยาในกลุ่มสแตตินมีฤทธิ์ลดโคเลสเตอรอลในเลือดจึงลดความเสี่ยงต่ออันตรายดังกล่าว นอกจากนี้ยาในกลุ่มสแตตินยังอาจมีฤทธิ์อย่างอื่นที่ช่วยส่งเสริมการลดความเสี่ยงต่อภาวะหลอดเลือดแดงแข็งและหลอดเลือดตีบตัน เช่น ช่วยลดการอักเสบของหลอดเลือด ตลอดจนช่วยทำให้เซลล์บุหลอดเลือดทำหน้าที่ดีขึ้น
ยาในกลุ่มสแตตินลดโคเลสเตอรอลได้อย่างไร?
การสร้างโคเลสเตอรอลที่ตับต้องอาศัยเอนไซม์ที่มีความสำคัญมากชนิดหนึ่งคือ เอชเอ็มจี-โคเอ รีดักเทส (HMG-CoA reductase หรือ hydroxy-methylglutaryl-coenzyme A reductase) ยาในกลุ่มสแตตินมีฤทธิ์ยับยั้งเอนไซม์ดังกล่าว จึงยับยั้งการสร้างโคเลสเตอรอล ทำให้ระดับโคเลสเตอรอลในเลือดลดลง
ผลไม่พึงประสงค์ของยาในกลุ่มสแตติน
โดยรวมถือว่ายาในกลุ่มสแตตินค่อนข้างปลอดภัย ผลไม่พึงประสงค์ชนิดรุนแรงพบได้น้อย ผลไม่พึงประสงค์ที่อาจพบ เช่น ปวดศีรษะ เวียนศีรษะ ง่วงนอนหรือนอนไม่หลับ คลื่นไส้อาเจียน ปวดท้อง ปวดกล้ามเนื้อ รบกวนการทำงานของตับและไต
ยาในกลุ่มสแตตินทำให้เกิดผลเสียต่อกล้ามเนื้อได้อย่างไร?
ยาในกลุ่มสแตตินอาจทำให้เกิดอาการผิดปกติเกี่ยวกับกล้ามเนื้อได้ ไม่ว่าจะเป็นปวดกล้ามเนื้อ (ที่กล่าวในหัวข้อ “ผลไม่พึงประสงค์ของยาในกลุ่มสแตติน”) กดเจ็บ ตึง ไม่มีแรง หรืออื่น ๆ อย่างไรก็ตามอาการเหล่านี้อาจเกิดจากสาเหตุอื่นที่ไม่เกี่ยวกับการใช้ยา เช่น การปฏิบัติกิจวัตรต่าง ๆ อุบัติเหตุ การบาดเจ็บหรือความเจ็บป่วยอย่างอื่น ปัจจุบันยังไม่ทราบชัดเจนว่ายาในกลุ่มสแตตินทำให้เกิดผลเสียต่อกล้ามเนื้อได้อย่างไร คาดว่าอาจเกี่ยวข้องกับพันธุกรรมที่มีความแตกต่างของยีนบางชนิด หรือเกิดจากฤทธิ์ยาที่ขัดขวางการสร้างพลังงานในเซลล์กล้ามเนื้อ โดยยาอาจทำอันตรายโดยตรงต่อไมโตคอนเดรีย (mitochondria) ซึ่งเป็นแหล่งสร้างพลังงานในเซลล์ หรือเป็นผลมาจากการยับยั้งเอนไซม์เอชเอ็มจี-โคเอ รีดักเทสที่ใช้สร้างโคเลสเตอรอล (ที่กล่าวในหัวข้อ “ยาในกลุ่มสแตตินลดโคเลสเตอรอลได้อย่างไร?”) ทำให้ขาดสารบางอย่างรวมถึงโคเอนไซม์คิว 10 (coenzyme Q10 หรือ CoQ10) ซึ่งเป็นสารที่พบในไมโตคอนเดรียและทำหน้าที่ในกระบวนการสร้างพลังงาน นอกจากนี้ผลเสียต่อกล้ามเนื้ออาจเกิดจากปฏิกิริยาทางระบบภูมิคุ้มกัน
ผลเสียต่อกล้ามเนื้อเนื่องจากยาในกลุ่มสแตตินจะเริ่มเกิดเมื่อไร?
การเกิดผลเสียต่อกล้ามเนื้อที่เนื่องจากยาในกลุ่มสแตตินไม่อาจระบุได้ชัดเจนว่าจะเกิดขึ้นเมื่อไร โดยทั่วไปพบได้ในช่วงประมาณ 1 เดือนหลังจากเริ่มใช้ยาหรือหลังจากปรับขนาดยาเพิ่มขึ้น แต่อาจเกิดล่าช้ากว่านั้น จากข้อมูลที่ผ่านมาอาจเกิดได้แม้ใช้ยาไปแล้วเกือบ 10 ปี ด้วยเหตุนี้ผู้ที่ใช้ยามานานแล้วโดยไม่มีปัญหาต่อกล้ามเนื้อนั้นไม่ได้หมายความว่าในอนาคตจะไม่เกิดปัญหาดังกล่าว
ผลเสียต่อกล้ามเนื้อเนื่องจากยาในกลุ่มสแตตินเป็นอันตรายถึงชีวิตหรือไม่?
ผลเสียต่อกล้ามเนื้อที่เกิดจากยาในกลุ่มสแตติน อาจพบอาการปวดกล้ามเนื้อ กดเจ็บ ตึง เกร็ง เกิดตะคริว ไม่มีแรง อาการเหล่านี้อาจเกิดเพียงเล็กน้อยจนแทบไม่รู้สึกถึงความผิดปกติและหายไปเองได้หลังใช้ยาไประยะหนึ่ง หรือตรงกันข้ามคืออาการอาจเพิ่มความรุนแรงขึ้น ถึงขั้นเจ็บปวดกล้ามเนื้อจนทนไม่ได้ ร่วมกับมีปัสสาวะสีเข้ม เป็นสัญญาณบ่งชี้ถึงภาวะกล้ามเนื้อลายสลาย (rhabdomyolysis) ซึ่งเป็นอันตรายมากและต้องเข้ารับการรักษาในโรงพยาบาล เพราะเมื่อเกิดภาวะกล้ามเนื้อลายสลายจะมีการปลดปล่อยอิเล็กโทรไลต์และโปรตีนต่าง ๆ รวมถึงเอนไซม์สู่กระแสเลือด เกิดภาวะโพแทสเซียมในเลือดสูงและเสี่ยงต่อการเกิดหัวใจเต้นผิดจังหวะซึ่งเป็นอันตราย ผู้ที่เกิดภาวะกล้ามเนื้อลายสลายจะมีระดับเอนไซม์ครีเอทีนไคเนส (creatine kinase) ในเลือดสูงเกินขีดจำกัดของค่าปกติอย่างมาก (กว่า 40 เท่า) และพบโปรตีนจากกล้ามเนื้อในปัสสาวะ (myoglobinuria) ซึ่งเสี่ยงต่อการเกิดภาวะไตวายเฉียบพลันและอาจเสียชีวิตได้
ปัจจัยส่งเสริมการเกิดผลเสียต่อกล้ามเนื้อเนื่องจากยาสแตติน
มีปัจจัยหลายอย่างที่ส่งเสริมการเกิดผลเสียต่อกล้ามเนื้อจากยาสแตติน เช่น
- การใช้ยาในขนาดสูงและการใช้เป็นเวลานาน จะมีโอกาสเกิดได้มากกว่าการใช้ยาขนาดต่ำในช่วงเวลาที่สั้นกว่า
- ผู้ที่ใช้ยา มีอายุมากกว่า 80 ปี หรือมีโครงร่างเล็ก ผอมบาง หรือขี้โรค
- ผู้ที่เป็นโรคไต
- ผู้ที่ขาดวิตามินดี
- ผู้ที่บริโภคผลไม้ตระกูลส้มเปลือกหนา (grapefruits) เป็นประจำ เพราะในน้ำผลไม้ดังกล่าวมีสารที่ยับยั้งการเปลี่ยนสภาพยาในกลุ่มสแตติน ทำให้ยาถูกกำจัดได้ช้าลง จึงเพิ่มความเสี่ยงต่อการเกิดผลเสียต่อกล้ามเนื้อ
- การใช้ร่วมกับยาอื่นที่มีผลเสียต่อกล้ามเนื้อด้วยเช่นกัน เช่น เอเซ็ตทิไมบ์ (ezetimibe), วอริโคนาโซล (voriconazole), เลฟลูโนไมด์ (leflunomide), ไซโดวูดีน (zidovudine), ยาในกลุ่มกลูโคคอร์ติคอยด์ ( glucocorticoids) ซึ่งยาเหล่านี้นำมาใช้ประโยชน์ทางการแพทย์แตกต่างกันไป
- การใช้ร่วมกับยาอื่นที่ยับยั้งการเปลี่ยนสภาพยาในกลุ่มสแตตินได้ เช่นใช้ร่วมกับยายับยั้งเอนไซม์ในกลุ่มไซโทโครมพี 450-3A4 (CYP3A4 inhibitors) ตัวอย่างยาเช่น คลาริโทรไมซิน (clarithromycin), อีรีโทรไมซิน (erythromycin), ฟลูโคนาโซล (fluconazole), คีโทโคนาโซล (ketoconazole), อะทาแซนาเวียร์ (atazanavir), โลพินาเวียร์/ริโทนาเวียร์ (lopinavir/ritonavir) ยาเหล่านี้ทำให้ยาในกลุ่มสแตตินถูกกำจัดได้ช้าลง จึงเพิ่มความเสี่ยงต่อการเกิดผลเสียต่อกล้ามเนื้อ
คำแนะนำในการใช้ยา
ยาทุกชนิดล้วนมีผลไม่พึงประสงค์ทั้งสิ้น การได้รับข้อมูลที่ถูกต้องเกี่ยวกับผลไม่พึงประสงค์ของยาจะช่วยให้ผู้ใช้ยามีความระมัดระวังมากขึ้น และไม่ทำให้เกิดความหวาดวิตกจนเกินไป ซึ่งยาในกลุ่มสแตตินให้ประโยชน์ในการลดความเสี่ยงต่อการเสียชีวิตที่มีเหตุจากหัวใจและสมองขาดเลือด ส่วนการเกิดผลเสียต่อกล้ามเนื้อที่รุนแรงจากยาพบได้น้อย จากข้อมูลที่มีอยู่ในปัจจุบันยังถือว่าประโยชน์ที่ได้รับจากการใช้ยามีมากกว่าความเสี่ยงที่จะเกิดผลเสียต่อกล้ามเนื้อ อย่างไรก็ตามเพื่อให้เกิดประโยชน์สูงสุดจากการใช้ยาในกลุ่มสแตติน ผู้ที่ใช้ยาควรเอาใจถึงความผิดปกติต่อกล้ามเนื้อที่อาจเกิดขึ้น โดยเฉพาะในกรณีที่เกิดขึ้นโดยหาสาเหตุไม่ได้ หรือมีอาการเจ็บปวดกล้ามเนื้อรุนแรงอย่างเฉียบพลัน ควรรีบพบแพทย์ผู้ให้การรักษาโดยไม่ต้องรอให้ถึงเวลานัดในครั้งต่อไป
แหล่งอ้างอิง/ที่มา
- Newman CB, Preiss D, Tobert JA, Jacobson TA, Page RL 2nd, Goldstein LB, et al. Statin safety and associated adverse events: a scientific statement from the American Heart Association. Arterioscler Thromb Vasc Biol 2019; 39:e38-e81.
- Akimoto H, Negishi A, Oshima S, Okita M, Numajiri S, Inoue N, et al. Onset timing of statin-induced musculoskeletal adverse events and concomitant drug-associated shift in onset timing of MAEs. Pharmacol Res Perspect 2018. doi: 10.1002/prp2.439. Accessed: November 2019.
- Oddis CV. Myopathy for the general internist: statins and much more. Cleve Clin J Med 2019; 86:656-64.
- Ward NC, Watts GF, Eckel RH. Statin toxicity: mechanistic insights and clinical implications. Circ Res 2019; 124:328-50.
- Selva-O'Callaghan A, Alvarado-Cardenas M, Pinal-Fernández I, Trallero-Araguás E, Milisenda JC, Martínez MÁ, et al. Statin-induced myalgia and myositis: an update on pathogenesis and clinical recommendations. Expert Rev Clin Immunol 2018; 14:215-24.
- Tramacere I, Boncoraglio GB, Banzi R, Del Giovane C, Kwag KH, Squizzato A, et al. Comparison of statins for secondary prevention in patients with ischemic stroke or transient ischemic attack: a systematic review and network meta-analysis. BMC Med 2019. doi: 10.1186/s12916-019-1298-5. Accessed: November 2019.
- Sharma U. Statin-induced delayed rhabdomyolysis. BMJ Case Rep 2019. doi: 10.1136/bcr-2019-231125. Accessed: November 2019.
- Tournadre A. Statins, myalgia, and rhabdomyolysis. Joint Bone Spine 2019. doi: 10.1016/j.jbspin.2019.01.018. Accessed: November 2019.
บทความที่ถูกอ่านล่าสุด
|
โรคงูสวัดในผู้สูงอายุ : แนวทางรักษาและการดูแล 3 วินาทีที่แล้ว |
|
ยาแก้ปวดข้อ ข้ออักเสบ-กลุ่มเอ็นเสด (NSAIDs) 5 วินาทีที่แล้ว |

|
ยาไอซ์ (Ice) 5 วินาทีที่แล้ว |

|
ไข้หวัดธรรมดา ไข้หวัดใหญ่ หรือแพ้อากาศ เป็นอะไรกันแน่? 10 วินาทีที่แล้ว |

|
ท้องผูกและการใช้ยาระบาย 12 วินาทีที่แล้ว |

|
เมล็ดชะโก...เครื่องเทศสำคัญในพริกแกงข้าวซอย 15 วินาทีที่แล้ว |

|
ร้านยาคุณภาพ: จะรู้ได้อย่างไร 20 วินาทีที่แล้ว |

|
10 อันดับอาหารที่มีโปแทสเซียมสูง กับประโยชน์ที่มีต่อสุขภาพ 24 วินาทีที่แล้ว |
|
ปลอดภัยหรือไม่ เมื่อใช้สเตียรอยด์ (steroid) 30 วินาทีที่แล้ว |
|
ความรู้เรื่องคลื่นรังสี ตอนที่ 1 35 วินาทีที่แล้ว |
