|
รองศาสตราจารย์ ดร. เภสัชกรหญิง นงลักษณ์ สุขวาณิชย์ศิลป์ หน่วยคลังข้อมูลยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 55,683 ครั้ง เมื่อ 15 นาทีที่แล้ว | |
| 2021-04-20 |
ไม่ว่ายากินหรือยาฉีดล้วนมีทั้งข้อดีและข้อด้อย ยากินมีหลายรูปแบบให้เลือกใช้ มีทั้งยาเม็ด ยาแคปซูลและยาน้ำ การใช้สะดวกและประหยัดค่าใช้จ่าย แต่ยากินไม่ได้ออกฤทธิ์ทันที จึงไม่เหมาะกับผู้ป่วยในภาวะฉุกเฉินที่ต้องให้การรักษาเร่งด่วน และไม่สามารถใช้กับผู้ที่กำลังอาเจียนหรือไม่รู้สึกตัว ส่วนยาฉีดมีการให้ยาได้หลายวิธี วิธีที่ใช้กันมาก ได้แก่ การฉีดเข้าหลอดเลือดดำ การฉีดเข้ากล้ามเนื้อและการฉีดเข้าใต้ผิวหนัง ซึ่งการฉีดเข้าหลอดเลือดดำยาออกฤทธิ์ได้ทันที จึงเหมาะกับผู้ป่วยในภาวะฉุกเฉินที่ต้องให้การรักษาเร่งด่วน แต่การฉีดยาทำให้เจ็บตัวและเสี่ยงต่อการติดเชื้อ อีกทั้งต้องไปสถานพยาบาลเพื่อให้บุคลากรทางการแพทย์เป็นผู้ฉีดจึงเกิดความไม่สะดวก บางคนมีความเชื่อว่ายาฉีดมีประสิทธิภาพสูงว่ายากินแต่ความจริงไม่เป็นเช่นนั้น ประสิทธิภาพในการรักษาโรคของยากินไม่ด้อยไปกว่ายาฉีดแต่มีความปลอดภัยมากกว่ายาฉีด ในบทความนี้ให้ข้อมูลทั่วไปเกี่ยวกับยากินและยาฉีด ข้อดีและข้อด้อยของยากินและยาฉีด และกรณีใดควรใช้ยากินหรือใช้ยาฉีด 
ภาพจาก : https://www.ncctrainingresources.co.uk/wp-content/uploads/2017/10/10198902_m_1.jpg
ข้อมูลทั่วไปเกี่ยวกับยากิน
รูปแบบยากินที่ใช้กันมาก ได้แก่ ยาเม็ด ยาแคปซูลและยาน้ำ ซึ่งยาน้ำมักเป็นยาน้ำเชื่อมหรือยาผงสำหรับผสมน้ำให้เกิดเป็นยาน้ำแขวนตะกอน (suspension)
ส่วนประกอบในยากิน ยากินไม่ว่าจะเป็นยาเม็ด ยาแคปซูลหรือยาน้ำ มีส่วนประกอบหลายอย่าง โดยเฉพาะยาเม็ด ซึ่งนอกจากตัวยาสำคัญแล้วยังมีสารอื่น เช่น สารช่วยเพิ่มปริมาณ (diluent) ใช้ในกรณีที่ตัวยาสำคัญมีปริมาณน้อย เพื่อให้ส่วนผสมมีปริมาณเพียงพอสำหรับทำเป็นยาเม็ดหรือบรรจุในแคปซูล, สารช่วยให้ส่วนผสมจับกันได้ดี (binder หรือ granulating agent) เพื่อช่วยในการตอกเป็นยาเม็ด, สารช่วยให้ยาเม็ดแตกตัวในทางเดินอาหาร (disintegrant), สารช่วยให้ตัวยาแขวนลอยอยู่ในน้ำ (suspending agent) ใช้ในกรณีที่เป็นยาน้ำแขวนตะกอน, สารแต่งสี ซึ่งใช้เคลือบสียาเม็ด แต่งสีปลอกแคปซูลและแต่งสียาน้ำ, สารแต่งกลิ่นและสารแต่งรสในกรณีที่เป็นยาเม็ดและยาน้ำ เป็นต้น ดังนั้นหากเกิดปฏิกิริยาภูมิไวเกิน (hypersensivity) ต่อยาที่กินหรือการแพ้ยา จะหาสาเหตุได้ยากว่าเกิดจากสารใด
ยากินไม่ได้ออกฤทธิ์โดยทันที ภายหลังกินยาเม็ดหรือยาแคปซูลต้องรอให้เม็ดยาแตกตัวหรือปลอกแคปซูลละลายเพื่อปลดปล่อยตัวยาออกมา หากเป็นยาน้ำไม่มีขั้นตอนนี้ ตัวยาที่ปลดปล่อยออกมาจะละลายในของเหลวในทางเดินอาหารก่อนถูกดูดซึมเข้ากระแสเลือด (คำว่า “ถูกดูดซึม” หมายถึงตัวยาถูกดูดซึมจากบริเวณที่ให้ยาซึ่งในกรณียากินคือจากทางเดินอาหารเพื่อเข้ากระแสเลือด ตัวยาที่ไม่ถูกดูดซึมจะถูกขับออกมากับอุจจาระ) การดูดซึมยาแต่ละชนิดจากทางเดินอาหารมีความแตกต่างกันทั้งด้านความเร็วและปริมาณ ยาในกระแสเลือดจะกระจายไปยังส่วนต่าง ๆ ของร่างกายและไปยังตำแหน่งที่ออกฤทธิ์เพื่อการรักษาโรค ด้วยเหตุนี้ยากินจึงไม่ได้ออกฤทธิ์โดยทันที
เหตุใดยากินจึงใช้ในขนาดที่มากกว่ายาฉีด ไม่ว่ายาเม็ด ยาแคปซูลหรือยาน้ำ ตัวยาที่อยู่ในกระเพาะอาหารบางส่วนอาจถูกทำลายโดยน้ำย่อยซึ่งมีทั้งเอนไซม์และกรดเกลือ (hydrochloric acid) นอกจากนี้มียาบางส่วนที่ไม่ถูกดูดซึมและถูกขับออกทางอุจจาระ ทำให้ปริมาณยาที่ถูกดูดซึมเข้ากระแสเลือดมีน้อยกว่าปริมาณที่กิน อย่างไรก็ตามยากินที่นำมาใช้ส่วนใหญ่ได้รับผลกระทบดังกล่าวน้อยหรือปานกลาง หากยาใดได้รับผลกระทบมากอาจต้องใช้ในรูปยาฉีด (ดูหัวข้อ เหตุใดยาบางชนิดจึงมีเฉพาะยาฉีด) ยาที่ถูกดูดซึมจากทางเดินอาหารจะเข้าหลอดเลือดดำที่ไปตับ (portal vein) ถือเป็นการผ่านตับครั้งแรก ซึ่งตับมีเอนไซม์มากมายที่พร้อมจะเปลี่ยนตัวยาไปเป็นสารอื่น (เกิด first-pass effect) จึงเหลือตัวยาที่จะไปออกฤทธิ์ลดลงไปอีก ด้วยเหตุนี้ยากินจึงใช้ในขนาดที่มากกว่ายาฉีด (โดยเฉพาะเมื่อเทียบกับยาฉีดเข้าหลอดเลือดดำ) ตัวอย่างยาที่มีถูกเปลี่ยนเป็นสารอื่นได้ค่อนข้างชัดเจนเมื่อผ่านตับครั้งแรก เช่น อิมิพรามีน (imipramine), โพรพราโนลอล (propranolol), มอร์ฟีน (morphine)
ข้อมูลทั่วไปเกี่ยวกับยาฉีด
ยาฉีดมีการให้ได้หลายวิธี กรณีที่หวังผลให้ออกฤทธิ์ทั่วร่างกายมักให้โดยการฉีดเข้าหลอดเลือดดำ (intravenous injection), การฉีดเข้ากล้ามเนื้อ (intramuscular injection) และการฉีดเข้าใต้ผิวหนัง (subcutaneous injection) ยาฉีดต้องปราศจากเชื้อ ในกรณีที่เป็นยาฉีดเข้าหลอดเลือดดำต้องเป็นสารละลายใสและปราศจากอนุภาคใด ๆ การฉีดยาไม่ว่าวิธีใดที่กล่าวมาต้องทำโดยใช้เทคนิคปลอดเชื้อ (aseptic technique)
ส่วนประกอบในยาฉีด นอกเหนือจากตัวยาสำคัญยังมีสารอื่นผสมอยู่ ซึ่งแตกต่างกันไปขึ้นกับชนิดของยาฉีด ตัวอย่างสารอื่น เช่น ตัวทำละลาย (solvent), สารบัฟเฟอร์ (buffering agent), สารช่วยละลายตัวยา (solubilizing agent), สารปรับสภาพตึงตัว (tonicity adjusting agent), สารต้านการเจริญของแบคทีเรีย (antibacterial agent), กรดหรือด่างเพื่อปรับพีเอช
ยาฉีดทุกชนิดออกฤทธิ์ทันทีหรือไม่ ยาที่จะกระจายไปส่วนต่าง ๆ ของร่างกายและไปยังตำแหน่งที่ออกฤทธิ์ได้ต้องอยู่ในกระแสเลือด การฉีดยาเข้าหลอดเลือดดำปริมาณยาทั้งหมดจะเข้ากระแสเลือด (100%) และออกฤทธิ์ได้ทันที ส่วนการฉีดเข้ากล้ามเนื้อและการฉีดเข้าใต้ผิวหนังยาจะใช้เวลาในการดูดซึมจากตำแหน่งที่ฉีดเพื่อเข้ากระแสเลือด จึงไม่ได้ออกฤทธิ์โดยทันที นอกจากนี้ปริมาณยาที่เข้ากระแสเลือดไม่เท่ากับปริมาณที่ฉีด อย่างไรก็ตามยาฉีดชนิดที่เป็นสารละลายในน้ำจะออกฤทธิ์ได้เร็วเมื่อฉีดเข้ากล้ามเนื้อหรือฉีดเข้าใต้ผิวหนัง
เหตุใดยาฉีดบางชนิดผลิตในรูปยาผงแห้ง ยาบางชนิดไม่คงตัวในน้ำหรือเมื่อถูกความชื้น ทำให้ยามีอายุการใช้สั้น จึงทำในรูปยาผงแห้ง (lyophilized powder) ก่อนใช้จึงละลายด้วยน้ำหรือตัวทำละลายอื่นที่เหมาะสม ยาฉีดที่ทำในรูปยาผงแห้งส่วนใหญ่เป็นยาประเภทโปรตีนหรือเปปไทด์ กรดนิวคลีอิก และยาที่พัฒนามาจากสารธรรมชาติ
เหตุใดยาบางชนิดจึงมีเฉพาะยาฉีด ยาบางชนิดถูกดูดซึมจากทางเดินอาหารได้ไม่ดีหรือถูกทำลายโดยน้ำย่อยในกระเพาะอาหาร ในน้ำย่อยมีเอนไซม์ย่อยโปรตีนจึงไม่สามารถให้ยาที่เป็นโปรตีนหรือเปปไทด์ เช่น อินซูลิน (insulin), กลูคากอน (glucagon), เฮพาริน (heparin) โดยการกิน (ปัจจุบันอยู่ระหว่างการศึกษาเพื่อพัฒนาตำรับยากินที่ตัวยาเป็นโปรตีน) น้ำย่อยมีสภาพความเป็นกรดสูงเนื่องจากมีกรดเกลือเป็นส่วนประกอบ ยาชีววัตถุ (biological drugs) จะไวต่อสภาพแวดล้อมในกระเพาะอาหาร (ทั้งเอนไซม์และกรด) ซึ่งยาชีววัตถุเป็นกลุ่มยาที่ตัวยาสำคัญได้มาจากสิ่งมีชีวิต (อาจมาจากคน สัตว์หรือจุลชีพ) หรือได้จากการผลิตขึ้นด้วยกรรมวิธีทางเทคโนโลยีชีวภาพ มีส่วนประกอบเป็นพวก น้ำตาล โปรตีน กรดนิวคลิอิก เซลล์หรือชิ้นส่วนของเซลล์ เป็นต้น ตัวอย่างยาชีววัตถุ เช่น วัคซีน, ยากลุ่มโมโนโคลนอลแอนติบอดี (monoclonal antibodies) เช่น ริทูซิแมบ (rituximab), ยากลุ่มโปรตีนลูกผสม (recombinant fusion proteins) เช่น อีทาเนอร์เซป (etanercept) นอกจากนี้ยาชีววัตถุยังมีโมเลกุลขนาดใหญ่จึงถูกดูดซึมผ่านทางเดินอาหารได้ยากต้องให้โดยการฉีด
ยากินกับยาฉีด...เปรียบเทียบข้อดีและข้อด้อย
ทั้งยากินและยาฉีดล้วนมีข้อดีและข้อด้อยหลายอย่าง (ดูตาราง) ดังกล่าวข้างล่างนี้
ยากิน ไม่ว่ายาเม็ด ยาแคปซูลหรือยาน้ำ ล้วนมีความสะดวกในการใช้ยา ไม่ต้องไปสถานพยาบาล ประหยัดค่าใช้จ่าย และหากได้รับยาผิดหรือได้รับยาเกินขนาดสามารถแก้ไขโดยเร็วได้ในเบื้องต้นด้วยการทำให้อาเจียนและการล้างท้อง แต่ยากินเริ่มออกฤทธิ์ช้าจึงไม่เหมาะในรายฉุกเฉิน ยาบางชนิดมีกลิ่นและรสไม่ดี อีกทั้งปริมาณยาที่ถูกดูดซึมเข้ากระแสเลือดน้อยกว่าปริมาณที่กิน เนื่องยาบางส่วนถูกทำลายโดยน้ำย่อยหรือถูกดูดซึมไม่หมด นอกจากนี้ยาอาจถูกทำลายโดยเอนไซม์ในตับเมื่อผ่านตับครั้งแรก (ดังกล่าวแล้วข้างต้น) ด้วยเหตุนี้ยากินจึงมักใช้ในปริมาณที่มากกว่ายาชนิดฉีดเข้าหลอดเลือดดำ ยากินไม่สามารถใช้กับผู้ที่กำลังอาเจียนหรือไม่รู้สึกตัว ผู้ที่มีแผลรุนแรงในปากและหลอดอาหาร (เช่น ผู้ป่วยโรคมะเร็ง) ส่วนผู้ที่มีปัญหาเรื่องการกลืนแม้จะให้ยาผ่านสายให้อาหาร (nasogastric tube) ได้แต่มีความยุ่งยาก ยากินไม่สามารถรักษาระดับยาในเลือดให้คงที่ได้นาน เนื่องจากภายหลังกินยาระดับยาในเลือดจะสูงขึ้นเรื่อย ๆ จนถึงระดับสูงสุดเมื่อยาถูกดูดซึมหมดแล้ว จากนั้นระดับจะลดลงเรื่อย ๆ เนื่องจากการกำจัดยา ระดับยาจึงไม่คงที่ แม้จะมีการพัฒนาเป็นรูปแบบที่ควบคุมการปลดปล่อยตัวยาเพื่อให้ยาออกฤทธิ์ได้นานก็ตาม นอกจากนี้หากเกิดการแพ้ยาจะหาสาเหตุได้ยากเนื่องจากยากินมีส่วนผสมหลายอย่าง
ยาฉีด การฉีดยาเข้าหลอดเลือดดำปริมาณยาทั้งหมด (100%) จะเข้ากระแสเลือดโดยไม่มีขั้นตอนการดูดซึม และยาในกระแสเลือดไปยังตำแหน่งที่ออกฤทธิ์ได้ทันที จึงเหมาะกับภาวะฉุกเฉินที่ต้องให้การรักษาอย่างเร่งด่วน ยาฉีดใช้ได้กับผู้ที่กำลังอาเจียนหรือผู้ที่ไม่รู้สึกตัว การให้ยาฉีดอย่างช้า ๆ โดยการหยดเข้าหลอดเลือดดำแก่ผู้ป่วยที่นอนรักษาตัวในสถานพยาบาล สามารถให้ในปริมาณมากและควบคุมระดับยาในเลือดให้คงที่ได้นานตามที่ต้องการ นอกจากนี้ยังสะดวกเมื่อต้องให้ยาหลายชนิด (โดยการให้ผ่านเข็มที่สอดเข้าหลอดเลือดดำเตรียมไว้อยู่แล้ว) ส่วนกรณีที่ต้องการให้ยาถูกดูดซึมอย่างช้า ๆ เพื่อให้ออกฤทธิ์ต่อเนื่องได้นานสามารถให้ในรูปยาแขวนตะกอนโดยฉีดเข้ากล้ามเนื้อ เช่น ยาฉีดเมดร็อกซีโพรเจสเทอโรนแอซีเทต (medroxyprogesterone acetate) ซึ่งเป็นยาฉีดคุมกำเนิดแบบ 3 เดือน อย่างไรก็ตามยาฉีดมีความไม่สะดวกเนื่องจากต้องให้บุคลากรทางการแพทย์เป็นผู้ฉีด (ยกเว้นยาบางชนิดที่พัฒนาเป็นรูปแบบที่ผู้ป่วยฉีดเองได้) ทำให้เสียเวลาและเสียค่าใช้จ่ายมาก การฉีดทำให้เจ็บตัวและตัวยาบางชนิดทำให้รู้สึกปวด การฉีดยายังทำให้เสี่ยงต่อการติดเชื้อและเป็นอัมพาต (paralysis) เนื่องจากการฉีดที่ไม่ถูกต้อง ยาฉีดทำให้เกิดผลไม่พึงประสงค์ได้มากกว่าและรุนแรงกว่ายากิน โดยเฉพาะอย่างยิ่งหากเกิดการแพ้ยา นอกจากนี้หากฉีดยาผิดหรือฉีดเกินขนาดจะแก้ไขได้ยาก 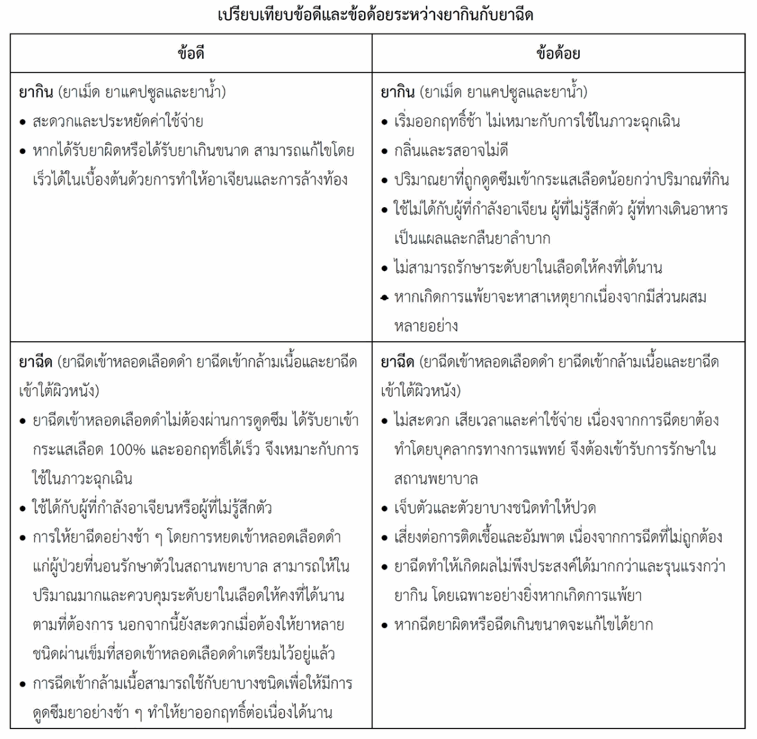
กรณีใดใช้ได้เฉพาะยากิน
หากต้องการให้ยาออกฤทธิ์ภายในทางเดินอาหาร ยาที่ใช้ต้องเป็นยากินที่ไม่ถูกดูดซึมจากทางเดินอาหาร หรือถูกดูดซึมได้ไม่ดี (จะไม่ใช้ยาฉีด) เช่น ยาถ่ายพยาธิในลำไส้, ยาต้านจุลชีพ (หรือที่ประชาชนมักเรียกว่า “ยาฆ่าเชื้อ”) ที่ใช้กำจัดเชื้อแบคทีเรียภายในลำไส้ เช่น ไรฟาซิมิน (rifaximin), ยายับยั้งเอนไซม์แอลฟากลูโคซิเดส (alpha-glucosidase) ในลำไส้เล็ก ซึ่งเอนไซม์นี้ย่อยแป้งและน้ำตาลโมเลกุลคู่ (disacchaide) ให้เป็นน้ำตาลกลูโคส ยาที่ยับยั้งเอนไซม์ดังกล่าวจึงช่วยลดน้ำตาลในเลือดและนำมาใช้รักษาโรคเบาหวาน เช่น อะคาร์โบส (acarbose), โวกลิโบส (voglibose)
กรณีใดควรใช้ยาฉีดมากกว่ายากิน
การฉีดยาเข้าหลอดเลือดดำ การฉีดเข้ากล้ามเนื้อและการฉีดเข้าใต้ผิวหนังเพื่อหวังผลให้ยาออกฤทธิ์ต่อระบบทั่วร่างกายเช่นเดียวกับการกินยา ยาฉีดมีทั้งข้อดีและข้อด้อยหลายอย่างเมื่อเทียบกับยากินดังได้กล่าวข้างต้น อย่างไรก็ตามยาฉีดมีความเหมาะสมกว่ายากินในกรณีดังนี้
- ผู้ป่วยวิกฤติหรือผู้ป่วยในภาวะฉุกเฉินซึ่งต้องได้รับการรักษาอย่างเร่งด่วน ยาฉีดเข้าหลอดเลือดดำให้ปริมาณยาในกระแสเลือดเท่ากับปริมาณยาที่ฉีดและไปยังตำแหน่งที่ออกฤทธิ์ได้ทันที หากพ้นช่วงวิกฤติแล้วและเมื่อผู้ป่วยสามารถกินยาได้ควรเปลี่ยนเป็นยากินที่เหมาะสม (ในกรณีที่ต้องให้การรักษาต่อไปอีก)
- ผู้ที่กำลังอาเจียน ผู้ที่ไม่รู้สึกตัว ผู้ที่กลืนยาไม่ได้ ตลอดจนผู้ที่ทางเดินอาหาร (เช่น ปากและหลอดอาหาร) เป็นแผล
- ผู้ป่วยที่นอนรักษาตัวอยู่ในสถานพยาบาลซึ่งไม่สะดวกในการกินยา การให้ยาทางหลอดเลือดดำผ่านเข็มที่สอดไว้แล้วช่วยเพิ่มความสะดวกเมื่อต้องให้ยาหลายชนิด นอกจากนี้ยังสามารถให้ยาโดยหยดเข้าหลอดเลือดดำอย่างช้า ๆ เพื่อให้มีระดับยาในเลือดคงที่เป็นเวลานานตามที่ต้องการ
- ผู้ป่วยบางรายมีความจำเป็นต้องใช้ยาฉีดซึ่งไม่สามารถทดแทนด้วยยากิน เช่น ผู้ป่วยโรคเบาหวานแบบที่ 1 ซึ่งต้องใช้ยาฉีดอินซูลิน
- ในบางกรณีแม้สามารถใช้ยากินได้ แต่การใช้ยาฉีดจะให้ผลในการรักษาดีกว่า เช่น
--ผู้ที่ต้องได้รับวิตามินรวมถึงสารอาหารอื่นร่วมกันหลายชนิด ซึ่งการกินยาแต่ละชนิดอาจได้รับในปริมาณไม่ครบตามต้องการ เพราะการดูดซึมวิตามินและสารอาหารอื่นจากทางเดินอาหารเข้ากระแสเลือดมีความซับซ้อน จึงต่างจากการให้โดยการฉีดเข้าหลอดเลือดดำโดยตรง
--ผู้ป่วยที่ไม่ให้ความร่วมมือในการกินยา อีกทั้งผู้ดูแลอาจไม่สะดวกในการให้ผู้ป่วยกินยาทุกวัน ด้วยเหตุนี้การใช้ยาฉีดชนิดออกฤทธิ์ได้นานจึงเป็นทางเลือกที่ดี เพื่อจะได้มั่นใจว่าผู้ป่วยได้รับยาสม่ำเสมอและมีระดับยาในเลือดค่อนข้างดีกว่ายากิน เช่น ยาบำบัดโรคจิต ชนิดฉีดทุก 2-4 สัปดาห์หรืออาจนานกว่านี้
--ผู้ที่ต้องการคุมกำเนิด แต่ไม่เหมาะที่จะใช้ยาเม็ดฮอร์โมนรวมชนิดรับประทานทุกวัน เนื่องจากการลืมกินยา หรือเป็นผู้ที่เสี่ยงต่อการได้รับผลเสียจากฮอร์โมนประเภทเอสโตรเจน ยาฉีดคุมกำเนิดเมดร็อกซีโพรเจสเทอโรนแอซีเทตชนิดฉีดเข้ากล้ามเนื้อทุก 3 เดือนจึงเป็นทางเลือกที่ดีทางหนึ่ง เนื่องจากตัวยาเป็นฮอร์โมนประเภทโพรเจสตินและการฉีดแต่ละครั้งสามารถป้องกันการตั้งครรภ์ได้นาน 3 เดือน
ประสิทธิภาพของยากินไม่ด้อยกว่ายาฉีด
แม้ว่ายาฉีดโดยเฉพาะอย่างยิ่งชนิดฉีดเข้าหลอดเลือดดำจะออกฤทธิ์ได้เร็ว ซึ่งเหมาะกับการใช้ในภาวะฉุกเฉิน แต่ในด้านประสิทธิภาพหากเป็นตัวยาชนิดเดียวกันแล้ว ไม่ว่าจะเป็นยากินหรือยาฉีดเมื่อใช้ในขนาดที่แนะนำมีประสิทธิภาพในการรักษาโรคพอ ๆ กัน ซึ่งยาแต่ละชนิดก่อนได้รับอนุมัติให้ใช้รักษาโรคล้วนผ่านการศึกษาด้านประสิทธิภาพและความปลอดภัยมาแล้ว ด้วยเหตุนี้หากผู้ป่วยไม่เข้าข่ายว่าเป็นผู้ที่ควรใช้ยาฉีดมากกว่ายากิน (ดูหัวข้อ กรณีใดควรใช้ยาฉีดมากกว่ายากิน) แนะนำว่าควรใช้ยากิน เนื่องจากมีความสะดวกและมีผลไม่พึงประสงค์น้อยกว่ายาฉีด
แหล่งอ้างอิง/ที่มา
- Ruiz ME, Montoto SS. Chapter 6: Routes of drug administration. In: Talevi A, Quiroga PAM, editors. ADME Processes in Pharmaceutical Sciences: dosage, design, and pharmacotherapy success. Cham, Switzerland: Springer, 2018:97-133.
- Verma P, Thakur AS, Deshmukh K, Jha AK, Verma S. Routes of drug administration. IJPSR 2010; 1:54-9.
- Alagga AA, Gupta V. Drug absorption, updated: February 6, 2021. In: StatPearls. Treasure Island (FL): StatPearls Publishing, 2021. https://www.ncbi.nlm.nih.gov/books/NBK557405/. Accessed: April 2, 2021.
- Le J. Drug administration, revision: October 2020. https://www.msdmanuals.com/home/drugs/administration-and-kinetics-of-drugs/drug-administration#. Accessed: April 2, 2021.
- Correll CU, Kim E, Sliwa JK, Hamm W, Gopal S, Mathews M, et al. Pharmacokinetic characteristics of long-acting injectable antipsychotics for schizophrenia: an overview. CNS Drugs 2021; 35:39-59.
- Titus-Lay EN, Ansara ED, Isaacs AN, Ott CA. Evaluation of adherence and persistence with oral versus long-acting injectable antipsychotics in patients with early psychosis. Ment Health Clin 2018; 8:56-62.
- McCarthy K, Avent M. Oral or intravenous antibiotics? Aust Prescr 2020; 43:45-8.
- Zizzari AT, Pliatsika D, Gall FM, Fischer T, Riedl R. New perspectives in oral peptide delivery. Drug Discov Today 2021. doi: 10.1016/j.drudis.2021.01.020. Accessed: April 2, 2021.
บทความที่ถูกอ่านล่าสุด

|
น้ำมันมะพร้าวรักษาโรค อัลไซม์เมอร์ (Alzheimer ) ได้จริงหรือ 1 นาทีที่แล้ว |

|
ยารักษาโรคเท้าเหม็นจากเชื้อแบคทีเรีย 1 นาทีที่แล้ว |

|
ยาเลื่อนประจำเดือน .. ที่นี่มีคำตอบ 1 นาทีที่แล้ว |

|
กินมะเขือเทศอย่างไรได้ไลโคปีน (lycopene) สูง 2 นาทีที่แล้ว |

|
ปวดประจำเดือนกับยาตำรับประสะไพล 2 นาทีที่แล้ว |

|
ยาแก้วิงเวียน ระวัง! อย่าใช้พร่ำเพรื่อ 2 นาทีที่แล้ว |
|
โรคงูสวัดในผู้สูงอายุ : แนวทางรักษาและการดูแล 2 นาทีที่แล้ว |

|
เทมเป้ (Tempeh) อาหารทางเลือกเพื่อสุขภาพ 2 นาทีที่แล้ว |

|
การแพ้อาหารในเด็ก.........ข้อมูลสรุปสำหรับพ่อแม่มือใหม่ 2 นาทีที่แล้ว |

|
ชะเอมเทศ กับความดันโลหิตสูง 3 นาทีที่แล้ว |
