|
รองศาสตราจารย์ ดร. เภสัชกรหญิง นงลักษณ์ สุขวาณิชย์ศิลป์ หน่วยคลังข้อมูลยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 28,063 ครั้ง เมื่อ 3 ช.ม.ที่แล้ว | |
| 2021-03-11 |
ปัจจัยเสี่ยงของโรคกระดูกพรุนมีหลายอย่าง ทั้งเรื่องพันธุกรรม การทำงานของระบบต่อมไร้ท่อ พฤติกรรมการดำรงชีวิต (เช่น การบริโภคอาหาร การออกกำลังกาย การสูบบุหรี่ การดื่มสุรา) การใช้ยา เป็นต้น ในกรณีที่เกี่ยวกับการใช้ยานั้นมียาหลายอย่างที่ส่งผลเสียต่อกระดูก หากใช้เป็นเวลานานอาจทำให้เกิดโรคกระดูกพรุนและเพิ่มความเสี่ยงต่อการเกิดกระดูกหัก ในบทความนี้จะให้ข้อมูลทั่วไปเกี่ยวกับโรคกระดูกพรุน การสร้างและการสลายกระดูก ยาที่อาจทำให้เกิดของโรคกระดูกพรุน กลไกสำคัญที่ยาทำให้เกิดโรคกระดูกพรุน ปัจจัยส่งเสริมการเกิดโรคกระดูกพรุนจากยา และข้อแนะนำเมื่อต้องใช้ยาที่มีความเสี่ยงต่อการเกิดโรคกระดูกพรุน 
ภาพจาก : https://image.makewebeasy.net/makeweb/0/xPMNyI11J/content/bone.jpg
โรคกระดูกพรุน
โรคกระดูกพรุน (osteoporosis) เป็นความผิดปกติเกี่ยวกับลักษณะโครงสร้างของกระดูกที่เปลี่ยนแปลงไป โดยมีความพรุนมากขึ้น ความแข็งแรงและคุณภาพของกระดูกลดลง ความหนาแน่นแร่ธาตุในกระดูก (bone mineral density หรือ BMD) ลดลงอย่างมาก สิ่งแสดงออกทางคลินิกที่สำคัญคือกระดูกหัก โดยเฉพาะการหักที่กระดูกสันหลัง (vertebral fracture) และการหักที่กระดูกสะโพก (hip fracture) แม้ว่าอาจพบการหักของกระดูกที่อื่นได้ด้วย โรคกระดูกพรุนพบมากในผู้หญิงวัยหมดประจำเดือน องค์การอนามัยโลก (WHO) พิจารณาความผิดปกติของกระดูกที่จะนำไปสู่โรคกระดูกพรุนจากค่าความหนาแน่นแร่ธาตุในกระดูกที่วัดด้วยเครื่องมือที่ใช้รังสีเอ็กซ์ 2 พลังงาน (dual-energy X-ray absorptiometry หรือ DEXA หรือ DXA) โดยอาศัยตัวชี้วัดคือค่า “ทีสกอร์ (T-score)” ซึ่งตัวเลขที่ระบุนั้นเป็นค่าความเบี่ยงเบนมาตรฐาน (standard deviation หรือ SD) ที่ต่ำกว่าค่าเฉลี่ยของคนวัยสาวที่เป็นชาวผิวขาว (ตาม WHO-1 ปี ค.ศ. 1994) หากความหนาแน่นแร่ธาตุในกระดูกต่ำกว่าค่าเฉลี่ยเกินกว่า 2.5 SD (หรือค่าทีสกอร์ต่ำกว่า –2.5) ถือว่าเป็นโรคกระดูกพรุน ซึ่งมีความเสี่ยงต่อการเกิดกระดูกหัก อย่างไรก็ตาม ความเสี่ยงต่อการเกิดกระดูกหักไม่ได้ขึ้นอยู่กับค่าความหนาแน่นแร่ธาตุในกระดูกเพียงอย่างเดียวเนื่องจากยังมีปัจจัยอีกหลายอย่างร่วมด้วย ด้วยเหตุนี้จึงมีการนำเครื่องมืออื่นมาช่วยในการประเมินความเสี่ยงต่อการเกิดกระดูกหักด้วย รวมถึงเครื่องมือ “แฟร็กซ์ (FRAX®)” ซึ่งนำปัจจัยเสี่ยงต่างๆ ของการเกิดกระดูกหักรวมถึงน้ำหนักตัวและส่วนสูงมาใช้ในการคำนวณด้วย เครื่องมือนี้สามารถเข้าใช้งานได้ตลอดเวลา จึงมีความสะดวกและไม่สิ้นเปลืองค่าใช้จ่าย (ดูข้อมูลเพิ่มเติมได้ในบทความเรื่อง ประเมินความเสี่ยงต่อการเกิดกระดูกหัก (โรคกระดูกพรุน) ด้วยตนเอง...กับเครื่องมือ “แฟร็กซ์ (FRAX®)”) ความเสี่ยงที่จะเกิดโรคกระดูกพรุนจึงมีการปรับปรุงคำจำกัดความใหม่ (ตาม WHO-2 ปี 2008) โดยคำนึงถึงปัจจัยเสี่ยงบางอย่างและนำค่าความเสี่ยงจากการประเมินด้วยเครื่องมือ “แฟร็กซ์” มาใช้ด้วย
การสร้างและการสลายกระดูกเกิดขึ้นตลอดช่วงชีวิต หากการสลายเกิดมากกว่าการสร้าง มวลกระดูกจะน้อยลงจนอาจนำไปสู่โรคกระดูกพรุนและการเกิดกระดูกหักได้ ปัจจัยเสี่ยงของโรคกระดูกพรุนมีหลายอย่าง (รวมกล่าวไว้ในหัวข้อ ปัจจัยส่งเสริมการเกิดโรคกระดูกพรุนจากยา) มียาหลายอย่างที่นำมาใช้ป้องกันและรักษาโรคกระดูกพรุน เช่น (1) ยาในกลุ่มบิสฟอสโฟเนต (bisphosphonates) ตัวอย่างยา เช่น อะเลนโดรเนต (alendronate), ไอแบนโดรเนต (ibandronate), ไรเซโดรเนต (risedronate), (2) เทอริพาราไทด์ (teriparatide), (3) ดีโนซูแมบ (denosumab), (4) ยาที่เลือกออกฤทธิ์ที่ตัวรับเอสโตรเจนเฉพาะบางเนื้อเยื่อ (selective estrogen receptor modulators หรือ SERMs) ตัวอย่างยา เช่น ราล็อกซิฟีน (raloxifene) นอกจากนี้ยังมียาใหม่อีกมากมาย ยาเหล่านี้มีกลไกการออกฤทธิ์แตกต่างกัน และหลายชนิดนำมาใช้ป้องกันและรักษาโรคกระดูกพรุนที่เกิดจากยาด้วย
การสร้างและการสลายกระดูก
กระดูกเป็นเนื้อเยื่อเกี่ยวพัน (connective tissue) ชนิดหนึ่งซึ่งมีลักษณะเฉพาะ มีส่วนประกอบที่เป็นสารอินทรีย์ (organic components) ประมาณ 30% และเป็นสารอนินทรีย์ (inorganic components) ประมาณ 70% พวกที่เป็นสารอินทรีย์ ได้แก่ เซลล์ต่าง ๆ ซึ่งมีทั้งออสติโอบลาสต์ (osteoblast) หรือเซลล์สร้างกระดูก, ออสติโอคลาสต์ (osteoclast) หรือเซลล์สลายกระดูก และออสติโอไซต์ (osteocyte) หรือเซลล์กระดูก และเมทริกซ์ (matrix) ซึ่งส่วนใหญ่เป็นคอลลาเจน (collagen type 1) และมีโปรตีนอื่นเล็กน้อย ซึ่งโปรตีนเหล่านี้มีบทบาทในการจับแคลเซียมสะสมเป็นเนื้อกระดูก เช่น ออสทีโอแคลซิน (osteocalcin), ออสทีโอเนกติน (osteonectin), ออสทีโอพอนทิน (osteopontin) ส่วนพวกที่เป็นสารอนินทรีย์ส่วนใหญ่เป็นแคลเซียมและฟอสฟอรัสซึ่งอยู่ในรูปผลึกไฮดรอกซีอะพาไทต์ (hydroxyapatite หรือ Ca10(PO4)6(OH)2) มีธาตุอื่นเพียงเล็กน้อย เช่น แมกนีเซียม โซเดียม โพแทสเซียม การสร้างและการสลายกระดูกเป็นกระบวนการซับซ้อนและเกิดขึ้นตลอดช่วงชีวิต โดยในวัยเด็กการสร้างกระดูกเกิดมากกว่าการสลาย มวลกระดูก (bone mass) จึงเพิ่มขึ้นตามอายุจนมีระดับสูงสุดตอนช่วงอายุ 30-40 ปี (ดูรูป) จากนั้นเมื่ออายุมากขึ้นการสร้างกระดูกเกิดน้อยลงและไม่สมดุลกับการสลายกระดูก ทำให้มวลกระดูกลดลงเรื่อย ๆ จนเสี่ยงต่อการเกิดกระดูกหักโดยเฉพาะในผู้หญิงหลังหมดประจำเดือน ส่วนผู้ชายมีมวลกระดูกสะสมไว้มากกว่าผู้หญิงในทุกช่วงอายุ การสร้างและหลั่งฮอร์โมนเพศในผู้ชายสูงอายุแม้จะลดลงแต่ยังคงมีระดับสูงจนถึงอายุกว่า 70 ปี ด้วยเหตุนี้ผู้ชายจึงมีความเสี่ยงต่อการเกิดโรคกระดูกพรุนน้อยกว่าผู้หญิง 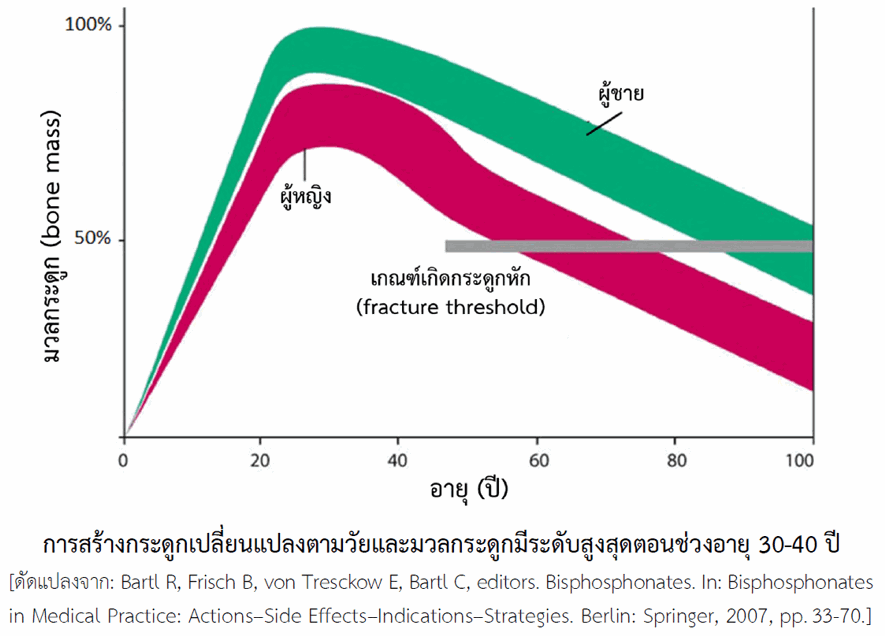
- ออสติโอบลาสต์ (หรือเซลล์สร้างกระดูก) ทำหน้าที่สร้างกระดูก โดยออสติโอบลาสต์บางส่วนเจริญเป็นออสติโอไซต์ (หรือเซลล์กระดูก)
- ออสติโอคลาสต์ (หรือเซลล์สลายกระดูก) ในการปรับแต่งรูปกระดูก (bone remodeling) เพื่อการเจริญเติบโตหรือเพื่อคงสภาพในการทำหน้าที่ อาศัยการทำงานร่วมกันของเซลล์สร้างกระดูกและเซลล์สลายกระดูก
- แคลเซียม เป็นองค์ประกอบที่สำคัญของกระดูก โดยแคลเซียมส่วนใหญ่จะจับกับฟอสฟอรัสเกิดเป็นผลึกไฮดรอกซีอะพาไทต์ ร่างกายต้องได้รับแคลเซียมอย่างเพียงพอตามวัย
- วิตามินดี ช่วยดูดซึมแคลเซียม (และฟอสฟอรัส) จากทางเดินอาหาร และลดการขับแคลเซียมออกทางปัสสาวะ ทำให้ระดับแคลเซียมในเลือดเพิ่มขึ้น จึงยับยั้งการหลั่งพาราไทรอยด์ฮอร์โมนซึ่งฮอร์โมนนี้มีฤทธิ์สลายกระดูก ร่างกายสร้างวิตามินดีรูปที่มีฤทธิ์ (คือ 1,25-dihydroxycholecalciferol หรือ calcitriol หรือ 1,25(OH)2D3) ได้ที่ไต ผู้สูงอายุไตสร้างวิตามินดีได้น้อยลง
- ฮอร์โมนเพศ ในผู้หญิงหมายถึงฮอร์โมนในกลุ่มเอสโตรเจน (estrogens) ชนิดที่สำคัญในร่างกาย คือ เอสตราไอออล (estradiol) ส่วนในผู้ชายหมายถึงฮอร์โมนในกลุ่มเอนโดรเจน (androgens) ชนิดที่สำคัญในร่างกาย คือ เทสโทสเตอโรน (testosterone) ฮอร์โมนเพศลดการทำงานของออสติโอคลาสต์ (เซลล์สลายกระดูก) จึงลดการสลายกระดูก และอาจมีบทบาทอย่างอื่นอีกที่ส่งผลดีต่อกระดูก ด้วยเหตุนี้ผู้ที่มีภาวะต่อมเพศทำงานน้อย (hypogonadism) และผู้สูงอายุซึ่งมีฮอร์โมนเพศลดลงจึงเสี่ยงต่อการเกิดโรคกระดูกพรุน
- แคลซิโทนิน (calcitonin) เป็นฮอร์โมนที่ช่วยรักษาสมดุลแคลเซียมในเลือด หากมีระดับแคลเซียมในเลือดสูงจะกระตุ้นเซลล์ซี (C cell) ที่ต่อมไทรอยด์ให้หลั่งแคลซิโทนิน ฮอร์โมนนี้มีฤทธิ์ยับยั้งการทำงานของออสติโอคลาสต์ (เซลล์สลายกระดูก) ลดการหลั่งพาราไทรอยด์ฮอร์โมน และเพิ่มการขับถ่ายแคลเซียม (และฟอสเฟต) ออกทางปัสสาวะ สิ่งเหล่านี้ทำให้ระดับแคลเซียมในเลือดลดลง
- พาราไทรอยด์ฮอร์โมน (parathyroid hormone หรือ PTH) ช่วยรักษาสมดุลแคลเซียมในเลือด หากมีระดับแคลเซียมในเลือดต่ำจะกระตุ้นต่อมพาราไทรอยด์ให้หลั่งฮอร์โมน ฮอร์โมนนี้เพิ่มการสลายกระดูก (ทำงานตรงกันข้ามกับแคลซิโทนิน) ลดการขับแคลเซียมออกทางปัสสาวะ กระตุ้นการสร้างวิตามินดีที่ไตให้อยู่ในรูปที่มีฤทธิ์ ทั้งนี้เพื่อทำให้ระดับแคลเซียมในเลือดเพิ่มขึ้น
ยาที่มีผลทำให้เกิดโรคกระดูกพรุน
มียาหลายชนิดที่อาจทำให้เกิดโรคกระดูกพรุนและเพิ่มความเสี่ยงต่อการเกิดกระดูกหักได้เมื่อใช้เป็นเวลานาน ความเสี่ยงต่อการเกิดโรคกระดูกพรุนและกระดูกหักที่เกิดจากยาพบได้ทั้งในผู้ชายและผู้หญิง ผู้สูงอายุและคนหนุ่มสาว ตัวอย่างยาที่จะกล่าวถึงมีดังนี้
- กลุ่มกลูโคคอร์ติคอยด์ (glucocorticoids) หรือที่รู้จักกันว่า “ยาสเตียรอยด์” เป็นยาที่ใช้กันมากเนื่องจากมีประโยชน์ทางการแพทย์กว้างขวาง ใช้ลดการอักเสบ ลดอาการแพ้ และกดภูมิคุ้มกันในโรคต่าง ๆ ตัวอย่างยา เช่น เดกซาเมทาโซน (dexamethasone), เพรดนิโซน (prednisone), เพรดนิโซโลน (prednisolone) ผู้ที่ใช้ยาในกลุ่มกลูโคคอร์ติคอยด์ชนิดรับประทานหรือชนิดฉีดอย่างต่อเนื่องเป็นเวลานานพบว่ามีความเสี่ยงสูงต่อการเกิดกระดูกหัก ซึ่งเกิดได้แม้ใช้ยาขนาดยาต่ำ (เทียบเท่าเพรดนิโซนขนาด 3-10 มิลลิกรัม) ความเสี่ยงเพิ่มขึ้นตามขนาดยาและระยะเวลาที่ใช้ยา เริ่มพบได้ตั้งแต่ใช้ยาอย่างต่อเนื่องนาน 3-6 เดือน และพบมากช่วง 6-12 เดือนแรกที่ใช้ยา ความเสี่ยงต่อการเกิดกระดูกสันหลังหักพบได้มากกว่ากระดูกสะโพกและกระดูกที่อื่น ความเสี่ยงต่อกระดูกหักเกิดก่อนที่ความหนาแน่นแร่ธาตุในกระดูกจะลดต่ำมาก กระดูกหักเกิดขึ้นได้แม้ค่าความหนาแน่นแร่ธาตุในกระดูกสูงกว่าในหญิงวัยหมดประจำเดือนที่เป็นโรคกระดูกพรุน ทำให้เชื่อว่านอกจากการกระตุ้นการทำงานของออสติโอคลาสต์ (หรือเซลล์สลายกระดูก) และลดการทำงานของออสติโอบลาสต์ (หรือเซลล์สร้างกระดูก) แล้ว ยายังอาจมีฤทธิ์โดยตรงในการทำให้เซลล์กระดูกตาย
- ยาต้านชัก (antiepileptic drugs หรือ anticonvulsants) ใช้ประโยชน์ทางการแพทย์กว้างขวาง ซึ่งนอกจากใช้ป้องกันและรักษาอาการชักแล้วยังใช้ประโยชน์ในโรคอื่น เช่น โรคไมเกรน, โรคทางจิต (psychiatric disorders), โรคที่มีอาการปวดเรื้อรัง, โรคเส้นประสาทอักเสบ (neuropathy) ตัวอย่างยา เช่น เฟนิโทอิน (phenytoin), ฟีโนบาร์บิทาล (phenobarbital), คาร์บามาเซพีน (carbamazepine), ไพรมิโดน (primidone), โคลนาซีแพม (clonazepam), กาบาเพนติน (gabapentin), โทพิราเมต (topiramate), ลาโมทริจีน (lamotrigine) ความเสี่ยงต่อการสูญเสียมวลกระดูกเพิ่มเป็น 2 เท่าของคนทั่วไป ความเสี่ยงต่อการเกิดกระดูกหักแปรผันตามระยะเวลาที่ใช้ยาและขนาดยาสะสม (cumulative dose) สำหรับวาลโปรเอต (valproate) พบความเสี่ยงน้อยกว่า
- ยาต้านการหลั่งกรดกลุ่มที่ยับยั้งการทำงานของโปรตอนปั๊ม (proton pump inhibitors) เป็นยาที่ใช้กันมากในการรักษาโรคแผลในกระเพาะอาหารและลำไส้ ตัวอย่างยา เช่น โอเมพราโซล (omeprazole), เอสโซเมพราโซล (esomeprazole), แลนโซพราโซล (lansoprazole), เด็กซ์แลนโซพราโซล (dexlansoprazole), แพนโทพราโซล (pantoprazole), ราเบพราโซล (rabeprazole) ความเสี่ยงต่อการเกิดโรคกระดูกพรุนและกระดูกหักทั้งกระดูกสะโพกและกระดูกสันหลังเพิ่มขึ้นเมื่อใช้ยานานกว่า 1 ปี ความเสี่ยงเพิ่มตามขนาดยาและระยะเวลาที่ใช้ยา
- ยาต้านซึมเศร้ากลุ่มที่ยับยั้งการเก็บกลับของซีโรโทนิน ไม่ว่าจะเป็นชนิดที่ยับยั้งการเก็บกลับเฉพาะซีโรโทนิน (selective serotonin reuptake inhibitors หรือ SSRIs) ตัวอย่างยา เช่น ฟลูอ็อกเซทีน (fluoxetine), เซอร์ทราลีน (sertraline), พาร็อกเซทีน (paroxetine), ฟลูว็อกซามีน (fluvoxamine), ไซทาโลแพรม (citalopram) หรือชนิดที่ยับยั้งการเก็บกลับทั้งซีโรโทนินและนอร์เอพิเนฟริน (serotonin and norepinephrine reuptake inhibitors หรือ SNRIs) ตัวอย่างยา เช่น ดูล็อกเซทีน (duloxetine) ยาเหล่านี้ใช้รักษาโรคซึมเศร้า (depression), โรควิตกกังวล (anxiety disorders), กลุ่มอาการก่อนมีประจำเดือน (premenstrual syndrome), โรคปลายประสาทอักเสบ (peripheral neuropathy), ไฟโบรไมอัลเจีย (fibromyalgia) และอาการปวดกล้ามเนื้อและกระดูกเรื้อรัง (chronic musculoskeletal pain) ความเสี่ยงต่อการสูญเสียมวลกระดูกและกระดูกหักเกิดกับกระดูกสะโพกหรือกระดูกที่อื่นมากกว่ากระดูกสันหลัง โดยมีความสัมพันธ์กับขนาดยาและระยะเวลาที่ใช้ยา พบได้ตั้งแต่การใช้ยาน้อยกว่า 6 สัปดาห์ ไปจนถึงการใช้ยานาน 3-5 ปีหรือนานกว่านี้ ความเสี่ยงต่อกระดูกหักเกิดได้แม้ความหนาแน่นแร่ธาตุในกระดูกไม่ได้ต่ำมากนัก
- ยาลดน้ำตาลในเลือดกลุ่มไทอะโซลิดีนไดโอน (thiazolidinediones) ใช้รักษาโรคเบาหวานแบบที่ 2 ตัวอย่างยา เช่น โรสิกลิตาโซน (rosiglitazone), ไพโอกลิตาโซน (pioglitazone) ข้อมูลทั้งในคนและสัตว์พบว่ายาลดความหนาแน่นแร่ธาตุในกระดูกไม่ว่าจะเป็นที่กระดูกสันหลังหรือกระดูกสะโพก และเพิ่มความเสี่ยงต่อการเกิดกระดูกหักในผู้หญิงที่เป็นโรคเบาหวานแบบที่ 2 แม้อยู่ในวัยสาว
- ยาฮอร์โมนคุมกำเนิดกลุ่มโพรเจสติน (progestins) โพรเจสตินเป็นสารสังเคราะห์เลียนแบบฮอร์โมนโพรเจสเตอโรนในร่างกาย ตัวอย่างยา เช่น เมดร็อกซีโพรเจสเทอโรนแอซีเทต (medroxyprogesterone acetate) นอกจากใช้เป็นยาฉีดคุมกำเนิดแล้ว ยังใช้รักษาภาวะเยื่อบุโพรงมดลูกเจริญผิดที่ (endometriosis) การใช้ยาในกลุ่มโพรเจสตินเป็นเวลานานโดยลำพัง (ไม่ได้ผสมร่วมกับยาในกลุ่มเอสโตรเจน) อาจทำให้ความหนาแน่นแร่ธาตุในกระดูกลดลงเล็กน้อย
- ยาเคมีบำบัดกลุ่มที่ลดการสร้าง การหลั่ง หรือการออกฤทธิ์ของฮอร์โมนเพศ ฮอร์โมนเพศลดการทำงานของออสติโอคลาสต์ (เซลล์สลายกระดูก) จึงลดการสลายกระดูก และอาจมีบทบาทอย่างอื่นอีกที่ส่งผลดีต่อกระดูก ด้วยเหตุนี้การใช้ยาเคมีบำบัดกลุ่มที่กล่าวถึงข้างล่างจึงส่งผลเสียต่อกระดูกได้
- ยายับยั้งอะโรมาเตส (aromatase inhibitors) อะโรมาเตสเป็นเอนไซม์ที่ใช้ในการเปลี่ยนฮอร์โมนพวกเอนโดรเจนไปเป็นฮอร์โมนพวกเอสโตรเจน เช่น เปลี่ยนเทสโทสเตอโรนเป็นเอสตราไอออล การยับยั้งเอนไซม์ดังกล่าวจึงลดปริมาณเอสโตรเจน ตัวอย่างยา เช่น เลโทรโซล (letrozole), อะแนสโทรโซล (anastrozole), เอ็กเซเมสเทน (exemestane) ใช้รักษาโรคมะเร็งเต้านมชนิดที่พบตัวรับเอสโตรเจนในผู้หญิงวัยหมดประจำเดือน
- ยาลดการหลั่งฮอร์โมนที่ควบคุมการหลั่งฮอร์โมนเพศ (gonadotropin-releasing hormone agonists/antagonists) การหลั่งฮอร์โมนเพศไม่ว่าจะเป็นเทสโทสเตอโรนในผู้ชายหรือเอสตราไอออลในผู้หญิงถูกควบคุมโดยโกนาโดโทรปิน (gonadotropins) ซึ่งเป็นฮอร์โมนที่หลั่งจากต่อมใต้สมองส่วนหน้า (anterior pituitary) ยาลดการหลั่งโกนาโดโทรปินจะทำให้ปริมาณเทสโทสเตอโรนในผู้ชายหรือเอสตราไอออลในผู้หญิงลดลงด้วย จึงส่งผลเสียต่อกระดูก ยาลดการหลั่งโกนาโดโทรปินมีทั้งชนิดที่ออกฤทธิ์กระตุ้นตัวรับ (ตัวรับของ gonadotropin-releasing hormone ที่ต่อมใต้สมองส่วนหน้า) อย่างมากในตอนแรกจนต่อมาตัวรับไม่ตอบสนอง (คือกลุ่ม gonadotropin-releasing hormone agonists) ตัวอย่างยา เช่น ลิวโพรเรลิน (leuprorelin) หรือลิวโพรไลด์ (leuprolide), โกเซอเรลิน (goserelin) และชนิดที่ออกฤทธิ์ยับยั้งตัวรับดังกล่าว (คือกลุ่ม gonadotropin-releasing hormone antagonists) ตัวอย่างยา เช่น แกเนอเรลิก (ganirelix), เดกาเรลิก (degarelix) ในผู้ชายยาเหล่านี้ใช้รักษาโรคมะเร็งต่อมลูกหมาก ส่วนในผู้หญิงใช้รักษาภาวะเยื่อบุโพรงมดลูกเจริญผิดที่, ภาวะถุงน้ำหลายใบในรังไข่ (polycystic ovary syndromes), โรคมะเร็งเต้านม, โรคเนื้องอกมดลูก เป็นต้น
- ยาต้านแอนโดรเจน (anti-androgens) ตัวอย่างยา เช่น ฟลูทาไมด์ (flutamide), ไบคาลูทาไมด์ (bicalutamide) ใช้รักษาโรคมะเร็งต่อมลูกหมาก ยาเหล่านี้ออกฤทธิ์แย่งจับที่ตัวรับของเทสโทสเตอโรน (ซึ่งเป็นแอนโดรเจน) จึงให้ขัดขวางการออกฤทธิ์ของเทสโทสเตอโรนตรงเนื้อเยื่อที่มีตัวรับดังกล่าวรวมถึงที่กระดูก
- ยาต้านการแข็งตัวของเลือด (anticoagulants) ตัวอย่างยา เช่น เฮพาริน (heparin), วาร์ฟาริน (warfarin) ใช้ป้องกันและรักษาภาวะลิ่มเลือดอุดหลอดเลือดดำ การใช้เป็นเวลานานอาจทำให้ความหนาแน่นแร่ธาตุในกระดูกลดลงและเพิ่มความเสี่ยงต่อการเกิดกระดูกหักได้แม้ในคนหนุ่มสาว
- ยากดภูมิคุ้มกันกลุ่มที่ยับยั้งแคลซินิวริน (calcineurin inhibitors) แคลซินิวรินเป็นเอนไซม์ในระบบภูมิคุ้มกันที่กระตุ้นการเจริญและการตอบสนองของที-ลิมโฟไชต์ (T-lymphocyte หรือ T-cell) ยาที่ออกฤทธิ์ยับยั้งแคลซินิวรินจึงใช้เป็นยากดภูมิคุ้มกันในการปลูกถ่ายอวัยวะหรือเนื้อเยื่อและรักษาโรคภูมิต้านตนเอง ตัวอย่างยา เช่น ไซโคลสปอรีน (cyclosporine), ทาโครลิมัส (tacrolimus) การใช้ยาเหล่านี้ในขนาดสูงและใช้เป็นเวลานาน เช่นการใช้ไซโคลสปอรีนนานกว่า 2 ปี ทำให้ความหนาแน่นแร่ธาตุในกระดูกลดลงได้
- ยาอื่น เช่น เมโทเทรกเซต (methotrexate), ไซโคลฟอสฟาไมด์ (cyclophosphamide) ซึ่งยาสองชนิดนี้เป็นยากดภูมิคุ้มกันและใช้รักษาโรคมะเร็งบางชนิด, ไอฟอสฟาไมด์ (ifosfamide) ใช้รักษาโรคมะเร็ง, ยาไทรอยด์ฮอร์โมน เช่น เลโวไทรอกซิน (levothyroxine) ใช้ในรายที่ขาดไทรอยด์ฮอร์โมน การใช้ยาเหล่านี้ในขนาดสูงเป็นเวลานานอาจทำให้ความหนาแน่นแร่ธาตุในกระดูกลดลงได้
ยาทำให้เกิดโรคกระดูกพรุนได้อย่างไร?
ยาที่กล่าวข้างต้นอาจทำให้เกิดโรคกระดูกพรุนและเพิ่มความเสี่ยงต่อการเกิดกระดูกหักเมื่อใช้เป็นเวลานานได้ด้วยกลไกหลายอย่างดังนี้
- ทำให้เซลล์กระดูกตาย ส่งผลให้กระดูกหักได้แม้ความหนาแน่นแร่ธาตุในกระดูกอาจต่ำไม่มากนัก เช่น กลุ่มกลูโคคอร์ติคอยด์
- กระตุ้นการทำงานของเซลล์สลายกระดูก และ/หรือ ลดการทำงานของเซลล์สร้างกระดูก เช่น กลุ่มกลูโคคอร์ติคอยด์, กลุ่มไทอะโซลิดีนไดโอน, ยายับยั้งแคลซินิวริน, ยาต้านการแข็งตัวของเลือด (เฮพาริน), ยาไทรอยด์ฮอร์โมน, ยาต้านชัก, เมโทเทรกเซต
- ลดปริมาณหรือขัดขวางการออกฤทธิ์ของฮอร์โมนเพศ ยาที่ลดปริมาณเอสโตรเจนในเลือด ได้แก่ เมดร็อกซีโพรเจสเทอโรนแอซีเทตและยายับยั้งอะโรมาเตส, ยาที่ขัดขวางการออกฤทธิ์ของแอนโดรเจน ได้แก่ ยาต้านแอนโดรเจน และยาที่ลดปริมาณทั้งเอสโตรเจน (เมื่อใช้ในผู้หญิง) และแอนโดรเจน (เมื่อใช้ในผู้ชาย) ได้แก่ ยาลดการหลั่งฮอร์โมนที่ควบคุมการหลั่งฮอร์โมนเพศ นอกจากนี้ยาต้านมะเร็งบางชนิด เช่น ไซโคลฟอสฟาไมด์ อาจลดการทำงานของต่อมเพศทำให้หลั่งฮอร์โมนลดลง
- ชักนำการสร้างเอนไซม์กลุ่มไซโตโครมพี 450 (cytochrome P450 isoenzymes) ซึ่งใช้ในเปลี่ยนแปลงวิตามินดีและเอสโตรเจนไปเป็นสารอื่นที่ไม่มีฤทธิ์หรือมีฤทธิ์ลดลง เช่น ยาต้านชักบางชนิดโดยเฉพาะเฟนิโทอิน, ฟีโนบาร์บิทาลและคาร์บามาเซพีน
- เพิ่มการขับฟอสเฟตทิ้งทางไต ทำให้ฟอสเฟตในเลือดต่ำ เช่น วาลโปรเอต, ไอฟอสฟาไมด์ ซึ่งการเกิดฟอสเฟตในเลือดต่ำเรื้อรังทำคุณภาพกระดูกเปลี่ยนแปลงและความหนาแน่นแร่ธาตุในกระดูกลดลง
- ลดการดูดซึมแคลเซียมจากทางเดินอาหาร เช่น ยายับยั้งการหลั่งกรดกลุ่มที่ออกฤทธิ์ยับยั้งการทำงานของโปรตอนปั๊ม
- ลดปริมาณหรือการทำหน้าที่ของออสทีโอแคลซิน เช่น ยายับยั้งแคลซินิวริน, วาร์ฟาริน
- เพิ่มการหลั่งพาราไทรอยด์ฮอร์โมน (อาจเนื่องปริมาณมีวิตามินดีลดลง) เช่น ยายับยั้งแคลซินิวริน, ยาต้านชักบางชนิดที่มีฤทธิ์ชักนำการสร้างเอนไซม์กลุ่มไซโตโครมพี 450
- อื่น ๆ เช่น การที่พบตัวรับของซีโรนินที่เซลล์สร้างกระดูกและเซลล์สลายกระดูก คาดว่ายาต้านซึมเศร้ากลุ่มที่ยับยั้งการเก็บกลับของซีโรโทนินอาจมีผลโดยตรงต่อกระดูกผ่านตัวรับดังกล่าวหรือผ่านทางวิถีประสาทซีโรโทนินที่มาควบคุมสมดุลกระดูก
ปัจจัยส่งเสริมการเกิดโรคกระดูกพรุนจากยา
ปัจจัยส่งเสริมการเกิดโรคกระดูกพรุนจากยามีหลายอย่างดังนี้
- ชนิดของยา ยาแต่ละชนิดมีการออกฤทธิ์ที่แตกต่างกัน จึงส่งผลต่อกระบวนการสร้างและสลายกระดูกทั้งทางตรงและทางอ้อม ตลอดจนผลกระทบอื่นต่อกระดูกได้แตกต่างกันไป
- ขนาดยา การใช้ยาในขนาดสูงส่งผลเสียต่อกระดูกได้มากกว่าขนาดต่ำ
- ระยะเวลาที่ใช้ยา กระบวนการสร้างและสลายกระดูกดำเนินไปอย่างช้า ๆ ยาที่จะส่งผลเสียต่อกระดูกจนนำไปสู่การเกิดโรคกระดูกพรุนจึงใช้เวลา การใช้ยาเป็นเวลานานเพื่อรักษาโรคหรือความผิดปกติเรื้อรังจึงมีความเสี่ยงมากกว่าการใช้ระยะสั้น
- การใช้ร่วมกับยาอื่น หากใช้ยาที่มีผลเสียต่อกระดูกร่วมกัน ความเสี่ยงต่อการเกิดโรคกระดูกพรุนจะเพิ่มขึ้น
- ผู้ที่ใช้ยา เป็นผู้ที่มีความเสี่ยงที่จะเกิดโรคกระดูกพรุนอยู่แล้ว เช่น ผู้สูงอายุ (ซึ่งมีฮอร์โมนเพศลดลงและไตสร้างวิตามินดีชนิดที่มีฤทธิ์ได้น้อยลง) ผู้หญิงผอมและผิวขาว ผู้หญิงในวัยหมดประจำเดือน ผู้ที่มีประวัติว่าคนในครอบครัวมีสะโพกหัก ผู้ที่มีความหนาแน่นแร่ธาตุในกระดูกอยู่ในเกณฑ์ต่ำ ผู้ที่เป็นโรคกระดูกพรุนอยู่แล้วและไม่ได้รับการรักษา ผู้ที่มีภาวะต่อมเพศทำงานน้อย (ทำให้มีฮอร์โมนเพศน้อย) ผู้ที่มีภาวะต่อมไทรอยด์ทำงานมาก (จะเร่งการสูญเสียมวลกระดูก)
- ปัจจัยเสี่ยงอื่น เช่น การสูบบุหรี่ การดื่มสุราปริมาณมากเป็นประจำ การไม่ออกกำลังกาย การลุกเดินหรือการเคลื่อนที่ของร่างกายเกิดขึ้นน้อย
หลังจากหยุดยาแล้ว มวลกระดูกกลับสู่ปกติได้หรือไม่?
ยังไม่มีการศึกษาที่ชัดเจนว่าภายหลังหยุดใช้ยาที่มีผลเสียต่อกระดูกแล้ว มวลกระดูกจะค่อย ๆ ฟื้นตัวกลับสู่ระดับเดิมก่อนใช้ยาหรือไม่ อย่างไรก็ตามบางรายงานคาดว่าความเสี่ยงต่อการเกิดกระดูกหักหลังหยุดใช้ยากลุ่มกลูโคคอร์ติคอยด์จะลดสู่ระดับเดิมภายใน 1 หรือ 2 ปี หากเป็นยายับยั้งการหลั่งกรดกลุ่มที่ออกฤทธิ์ยับยั้งการทำงานของโปรตอนปั๊มความเสี่ยงต่อการเกิดกระดูกหักจะลดสู่ระดับเดิมภายใน 1 ปี ยาฮอร์โมนเมดร็อกซีโพรเจสเทอโรนแอซีเทตและเฮพารินก็เช่นเดียวกันคาดว่าความหนาแน่นแร่ธาตุในกระดูกค่อย ๆ กลับสู่ระดับเดิมภายหลังหยุดใช้ยา ส่วนยาอื่นแม้ไม่มีข้อมูลแต่คาดว่าความเสี่ยงต่อการเกิดกระดูกหักจะค่อย ๆ ลดลงภายหลังหยุดใช้ยา
ข้อแนะนำเมื่อต้องใช้ยาที่มีความเสี่ยงต่อการเกิดโรคกระดูกพรุน
เมื่อต้องใช้ยาที่มีความเสี่ยงต่อการเกิดโรคกระดูกพรุนและคาดว่าจะใช้ยาเป็นเวลานาน มีข้อแนะนำดังนี้
- ก่อนเริ่มใช้ยาควรได้รับการประเมินความเสี่ยงที่จะเกิดกระดูกหักด้วยเครื่องมือ “แฟร็กซ์ (FRAX®)” หรือเครื่องมือที่ใช้รังสีเอ็กซ์ 2 พลังงาน (DXA) และติดตามการเปลี่ยนแปลงความหนาแน่นแร่ธาตุในกระดูกเป็นระยะ ๆ ตลอดช่วงที่ใช้ยา
- ก่อนเริ่มการรักษาด้วยาที่มีฤทธิ์แรงในการชักนำการสร้างเอนไซม์กลุ่มไซโตโครมพี 450 เช่น ยาต้านชักบางชนิด ควรได้รับการวัดระดับวิตามินดี และวัดทุก 6-12 เดือนในช่วงที่ใช้ยา เพื่อมั่นใจว่ามีระดับวิตามินดีที่เพียงพอ
- อาจมีการเปลี่ยนไปใช้ยาทางเลือกอื่นที่มีผลเสียน้อยหรือไม่มีผลเสียต่อกระดูก หรือได้รับยาป้องกันหรือรักษาโรคกระดูกพรุนที่เกิดขึ้น ซึ่งแพทย์ผู้ให้การรักษาเป็นผู้พิจารณาแล้วแต่กรณีตามความเหมาะสม ยาหลายชนิดที่ใช้รักษาโรคกระดูกพรุนในผู้หญิงวัยหมดประจำเดือนสามารถนำมาใช้ในการป้องกันหรือรักษาโรคกระดูกพรุนที่เกิดจากยาได้
- รับประทานอาหารที่มีแคลเซียมและโปรตีนอย่างเพียงพอ ออกกำลังและได้รับแสงแดดอย่างสม่ำเสมอ และหลีกเลี่ยงปัจจัยที่ส่งเสริมการเกิดโรคกระดูกพรุน เช่น การบุหรี่ การดื่มสุราปริมาณมากเป็นประจำ
- แม้ยาจะทำให้เกิดผลเสียต่อกระดูกจนนำไปสู่โรคกระดูกพรุนและเสี่ยงต่อการเกิดกระดูกหัก แต่ประโยชน์ที่ได้รับจากการใช้ยาเพื่อรักษาความเจ็บป่วยมีมากกว่าความเสี่ยงเหล่านี้ ด้วยเหตุนี้จึงไม่ควรหยุดใช้ยาเองหรือกลัวจนไม่ยอมใช้ยา
แหล่งอ้างอิง/ที่มา
- World Health Organization – WHO criteria for diagnosis of osteoporosis. http://www.4bonehealth.org/education/world-health-organization-criteria-diagnosis-osteoporosis/. Accessed: March 1, 2021.
- นงลักษณ์ สุขวาณิชย์ศิลป์. “FRAX® เครื่องมือประเมินความเสี่ยงต่อการเกิดกระดูกหัก” กับการใช้ประโยชน์ในโรคกระดูกพรุน. สารคลังข้อมูลยา 2560; 19(4):22-9.
- นงลักษณ์ สุขวาณิชย์ศิลป์. ยารักษาโรคกระดูกพรุนกลุ่ม Bisphosphonates. สารคลังข้อมูลยา 2560; 19(1):15-32.
- Bartl R, Frisch B, von Tresckow E, Bartl C, editors. Bisphosphonates. In: Bisphosphonates in Medical Practice: Actions–Side Effects–Indications–Strategies. Berlin: Springer, 2007, pp. 33-70.
- Blackie R. Diagnosis, assessment and management of osteoporosis. Prescriber 2020; 31:14-9.
- Whitaker Elam RE, Diamond HS. Osteoporosis, updated: January 20, 2021. https://emedicine.medscape.com/article/330598-overview. Accessed: March 1, 2021.
- Panday K, Gona A, Humphrey MB. Medication-induced osteoporosis: screening and treatment strategies. Ther Adv Musculoskelet Dis 2014; 6:185-202.
- Taqui M, Swamivelmanickam M, Mohathasim Billah A. Adverse drug reactions associated with drugs inducing osteoporosis. Nat J Physiol Pharm Pharmacol 2021. doi: 10.5455/njppp.2021.11.12367202020122020. Accessed: March 1, 2021.
- Compston J. Glucocorticoid-induced osteoporosis: an update. Endocrine 2018; 61:7-16.
- Hayat S, Magrey MN. Glucocorticoid-induced osteoporosis: insights for the clinician. Cleve Clin J Med 2020; 87:417-26.
- Chandrasekaran V, Pasco JA, Stuart AL, Brennan-Olsen SL, Berk M, Hodge JM, et al. Anticonvulsant use and bone health in a population-based study of men and women: cross-sectional data from the Geelong Osteoporosis Study. BMC Musculoskelet Disord 2021. doi: 10.1186/s12891-021-04042-w. Accessed: March 1, 2021.
- Min YW, Lee YC, Kim K, Ryu S, Hong KS, Jeon HH, et al. Proton pump inhibitor use is associated with hip fracture development: a nationwide population-based cohort study. Korean J Intern Med 2020; 35:1084-93.
- Shapiro CL, Van Poznak C, Lacchetti C, Kirshner J, Eastell R, Gagel R, et al. Management of osteoporosis in survivors of adult cancers with nonmetastatic disease: ASCO Clinical Practice Guideline. J Clin Oncol 2019; 37:2916-46.
- Lopez LM, Grimes DA, Schulz KF, Curtis KM. Steroidal contraceptives: effect on bone fractures in women. Cochrane Database Syst Rev 2011. doi: 10.1002/14651858.CD006033.pub4. Accessed: March 1, 2021.
บทความที่ถูกอ่านล่าสุด

|
ถั่วเหลือง .. ธัญพืชมีประโยชน์ 11 วินาทีที่แล้ว |

|
รางจืด สมุนไพรแก้พิษและล้างพิษ 19 วินาทีที่แล้ว |

|
ยาเม็ดคุมกำเนิดชนิดฮอร์โมนเดี่ยว 21 วินาทีที่แล้ว |
|
วัคซีนโควิด-19 ให้ประสิทธิผลในการป้องกันโรคเพียงใด? 25 วินาทีที่แล้ว |

|
วิตามินดี แสงแดด และอาการซึมเศร้า 44 วินาทีที่แล้ว |
|
การใช้ยาในหญิงมีครรภ์ : ข้อแนะนำเพื่อหลีกเลี่ยงอันตรายต่อทารกในครรภ์ 1 นาทีที่แล้ว |
|
ไขข้อข้องใจ...การตรวจเพื่อวินิจฉัยการติดเชื้อเอชไอวี (HIV) 1 นาทีที่แล้ว |

|
ตรวจเลือดกับการตรวจร่างกายประจำปี 1 นาทีที่แล้ว |
|
รู้รอบตอบชัด สารพัด “ยาลดกรด” 1 นาทีที่แล้ว |

|
กลูต้าไธโอน (glutathione) ทำให้ขาวจริงหรือ?? 1 นาทีที่แล้ว |
