|
รองศาสตราจารย์ ดร. เภสัชกรหญิง นงลักษณ์ สุขวาณิชย์ศิลป์ หน่วยคลังข้อมูลยา คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 43,472 ครั้ง เมื่อ 1 ช.ม.ที่แล้ว | |
| 2020-06-02 |
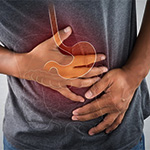
ยามีผลไม่พึงประสงค์ต่อทางเดินอาหารได้หลายอย่าง ยาบางชนิดทำให้เกิดโรคแผลในกระเพาะอาหาร (gastric ulcer) หรือ “โรคกระเพาะ” โดยเฉพาะอย่างยิ่งกลุ่ม “ยาบรรเทาอาการอักเสบที่ไม่ใช่สเตียรอยด์ (non-steroidal antiinflammatory drugs หรือ NSAIDs)” ซึ่งคนทั่วไปมักเรียกว่า “ยาแก้ปวดข้อ” หรือ "ยาแก้ข้ออักเสบ" และบุคลากรทางการแพทย์มักเรียกสั้น ๆ ตามชื่อย่อในภาษาอังกฤษว่า "เอ็นเสด (NSAIDs)" (อ่านข้อมูล "ยาแก้ปวดข้อ ข้ออักเสบ-กลุ่มเอ็นเสด (NSAIDs)") ส่วนยาอื่นที่ทำให้เกิดโรคแผลในกระเพาะอาหารได้เช่นกันแม้จะพบได้น้อยกว่า เช่น ยาในกลุ่มกลูโคคอร์ติคอยด์ (glucocorticoids) หรือที่รู้จักกันว่า “ยาสเตียรอยด์” สำหรับใช้ลดการอักเสบและกดภูมิคุ้มกัน, ยาในกลุ่มบิสฟอสโฟเนต (bisphosphonates) ชนิดรับประทานสำหรับใช้ป้องกันและรักษาโรคกระดูกพรุน, ยากดภูมิคุ้มกัน (immunosuppressive drugs) สำหรับใช้ในผู้ที่มีการปลูกถ่ายอวัยวะและรักษาโรคมะเร็งบางชนิด ในบทความนี้กล่าวถึงโรคแผลในกระเพาะอาหารและยาที่เป็นสาเหตุ โดยเน้นยาในกลุ่มเอ็นเสด (NSAIDs) กลไกที่ยาเหล่านั้นทำให้เกิดโรคแผลในกระเพาะอาหาร ปัจจัยส่งเสริมการเกิดโรคแผลในกระเพาะอาหารจากยา และข้อแนะนำในการใช้ยาเพื่อลดความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหาร
โรคแผลในกระเพาะอาหารและยาที่เป็นสาเหตุ
โรคแผลในทางเดินอาหารที่เนื่องจากกรด (peptic ulcers) ซึ่งรวมถึงโรคแผลที่กระเพาะอาหาร เกิดได้จากหลายสาเหตุ สาเหตุที่สำคัญคือการติดเชื้อแบคทีเรียชื่อเฮลิโคแบคเตอร์ไพโลไร (Helicobacter pylori) และการใช้ยาในกลุ่มเอ็นเสด (NSAIDs) ผู้ป่วยมีอาการปวดและแสบท้องบริเวนใต้ลิ้นปี่ ส่วนใหญ่ปวดขณะท้องว่าง อาการแย่ลงตอนกลางคืนหรือตื่นนอนตอนเช้า แต่บางรายอาจมีอาการปวดเพิ่มขึ้นหลังรับประทานอาหาร นอกจากนี้ยังมีอาการอื่น เช่น คลื่นไส้ อาเจียน น้ำหนักตัวลด ถ่ายอุจจาระดำ ยาที่เป็นสาเหตุของโรคแผลในกระเพาะอาหารซึ่งนอกจากยาในกลุ่มเอ็นเสด (NSAIDs) แล้วยังมียาอื่นอีกมากมายแม้จะเป็นสาเหตุที่พบได้น้อยกว่า
ยากลุ่มเอ็นเสด (NSAIDs) มียามากมายที่จัดอยู่ในกลุ่มนี้ หากแบ่งตามการออกฤทธิ์ในการยับยั้งเอนไซม์ "ไซโคลออกซิจีเนส" หรือ "ค็อกซ์" (cyclooxygenase หรือ COX) ซึ่งเอนไซม์นี้ทำหน้าที่สร้างสารพรอสตาแกลนดิน (prostaglandins) อาจแบ่งยาเอ็นเสด (NSAIDs) ออกเป็นกลุ่มที่ยับยั้งทั้งค็อกซ์-1 และค็อกซ์-2 และกลุ่มที่เลือกยับยั้งหรือมีความเจาะจงในการยับยั้งค็อกซ์-2 ซึ่งการยับยั้งค็อกซ์-1 จะสัมพันธ์กับการเกิดแผลในกระเพาะอาหาร ตัวอย่างยาที่ยับยั้งค็อกซ์-1 ได้ เช่น แอสไพริน (aspirin หรือ acetyl salicylic acid), ไอบูโพรเฟน (ibuprofen), ไดโคลฟีแน็ก (diclofenac), นาพร็อกเซน (naproxen), ไพร็อกซิแคม (piroxicam) ดูชื่อยาเพิ่มเติมได้ในตาราง
ยาอื่น นอกจากยาในกลุ่มเอ็นเสด (NSAIDs) ยังมียากลุ่มอื่นที่อาจทำให้เกิดโรคแผลในกระเพาะอาหารแต่พบได้น้อยกว่า (ดูตัวอย่างชื่อยาในตาราง) กลุ่มที่จะกล่าวถึงได้แก่ (1) กลุ่มกลูโคคอร์ติคอยด์ (glucocorticoids) หรือที่รู้จักกันว่า “ยาสเตียรอยด์” ใช้ลดการอักเสบและกดภูมิคุ้มกันในโรคต่าง ๆ ยาในกลุ่มนี้เช่น เดกซาเมทาโซน (dexamethasone), เพรดนิโซน (prednisone), เพรดนิโซโลน (prednisolone); (2) กลุ่มบิสฟอสโฟเนต (bisphosphonates) ชนิดรับประทาน ใช้ป้องกันและรักษาโรคกระดูกพรุน ยาในกลุ่มนี้เช่น อะเลนโดรเนต (alendronate), ไอแบนโดรเนต (ibandronate), ไรเซโดรเนต (risedronate) และ (3) กลุ่มยากดภูมิคุ้มกัน (immunosuppressive drugs) ใช้ในผู้ที่มีการปลูกถ่ายอวัยวะและใช้รักษาโรคมะเร็งบางชนิด ยาในกลุ่มนี้เช่น ไซโคลฟอสฟาไมด์ (cyclophosphamide), เมโทเทรกเซต (methotrexate), ฟลูออโรยูราซิล (5-fluorouracil หรือ 5-FU), ทาโครลิมัส (tacrolimus) 
ยาทำให้เกิดโรคแผลในกระเพาะอาหารได้อย่างไร?
ยากลุ่มเอ็นเสด (NSAIDs) ยาในกลุ่มนี้อาจทำให้เกิดโรคแผลในกระเพาะอาหารได้ด้วยกลไกหลายอย่าง เช่น ทำให้เกิดการระคายเนื้อเยื่อบุผิว (epithelium) ในกระเพาะอาหารโดยตรง ทำอันตรายต่อชั้นเยื่อเมือก (mucosa) ผ่านการชักนำให้เกิดการสร้างอนุมูลอิสระ ทำให้หลอดเลือดขนาดเล็กที่ชั้นเยื่อเมือกเสียหาย เกิดการรั่วของเม็ดเลือดขาวและสารอื่น ส่งผลให้เกิดการขัดขวางการไหลเวียนเลือดบริเวณนั้นและเกิดแผลเรื้อรังได้ แต่กลไกที่สำคัญเชื่อว่าเกี่ยวข้องกับฤทธิ์ยับยั้งเอนไซม์ชนิดค็อกซ์-1 จึงยับยั้งการสร้างสารพรอสตาแกลนดินที่กระเพาะอาหาร (ดังกล่าวข้างต้น) ซึ่งที่กระเพาะอาหารนี้สารพรอสตาแกลนดินมีฤทธิ์ยับยั้งการหลั่งกรด ยับยั้งการหลั่งแกสตริน (gastrin) ซึ่งเป็นฮอร์โมนที่มีฤทธิ์กระตุ้นการหลั่งกรด และยังกระตุ้นการหลั่งไบคาร์บอเนตและเมือก (สิ่งเหล่านี้ช่วยเคลือบกระเพาะอาหาร) ดังนั้นสารพรอสตาแกลนดินจึงมีบทบาทในการช่วยปกป้องผนังกระเพาะอาหาร นอกจากนี้ช่วยให้เกล็ดเลือดเกาะกลุ่ม ทำให้เลือดที่ไหลออกมากลายเป็นลิ่มเลือดและหยุดไหล ด้วยเหตุนี้การใช้ยาในกลุ่มเอ็นเสด (NSAIDs) ซึ่งยับยั้งการสร้างพรอสตาแกลนดินจึงขาดสิ่งที่ช่วยลดการหลั่งกรดและสิ่งที่ช่วยปกป้องผนังกระเพาะอาหารดังกล่าว จึงเป็นเหตุชักนำให้เกิดโรคแผลในกระเพาะอาหารได้
ยาอื่น ยาในกลุ่มกลูโคคอร์ติคอยด์ (ยาสเตียรอยด์) แม้ยังไม่ทราบกลไกที่แน่ชัดถึงการทำให้เกิดโรคแผลในกระเพาะอาหาร แต่เชื่อว่าเกี่ยวข้องกับฤทธิ์ยับยั้งการสร้างสารพรอสตาแกลนดินคล้ายกับยาในกลุ่มเอ็นเสด (NSAIDs) จึงขาดสิ่งที่ช่วยลดการหลั่งกรดและสิ่งที่ช่วยปกป้องผนังกระเพาะอาหาร นอกจากนี้ยาในกลุ่มกลูโคคอร์ติคอยด์ยังมีฤทธิ์เพิ่มจำนวนเซลล์ที่ผลิตกรด (parietal cell), ทำให้เนื้อเยื่อบุผิวในกระเพาะอาหารบางลง, รบกวนการซ่อมแซมเนื้อเยื่อจึงทำให้แผลหายช้า และยังบดบังอาการต่าง ๆ ของโรคแผลในกระเพาะอาหารที่เกิดขึ้นทำให้ไม่ได้รับการรักษา ส่วนกรณียาในกลุ่มบิสฟอสโฟเนตซึ่งแม้ว่าส่วนใหญ่จะทำให้เกิดแผลที่หลอดอาหารได้มากกกว่า อย่างไรก็ตามยาอาจทำให้เกิดโรคแผลในกระเพาะอาหารได้เช่นกันโดยเฉพาะเมื่อใช้ในขนาดสูง ยังไม่ทราบกลไกอย่างแน่ชัดที่ยาทำให้เกิดแผลในกระเพาะอาหาร แต่คาดว่ายาอาจทำอันตรายต่อชั้นเยื่อเมือกโดยผ่านการชักนำให้เกิดอนุมูลอิสระคล้ายกับยาในกลุ่มเอ็นเสด (NSAIDs) ทำให้ความต้านทานของชั้นเยื่อเมือกในกระเพาะอาหารลดลง กรดจึงมีโอกาสทำให้เกิดการระคายเนื้อเยื่อบุผิวและทำให้เกิดแผลได้ ส่วนยากดภูมิคุ้มกันนั้นยังไม่ทราบถึงกลไกอย่างแน่ชัดที่ยาทำให้เกิดโรคแผลในกระเพาะอาหาร แต่ยาเหล่านี้ทำให้แผลหายช้าได้เช่นเดียวกับยาในกลุ่มกลูโคคอร์ติคอยด์
ปัจจัยส่งเสริมการเกิดโรคแผลในกระเพาะอาหารจากยา
มีปัจจัยหลายอย่างที่ส่งเสริมการเกิดโรคแผลในกระเพาะอาหารจากยา ดังที่จะกล่าวต่อไปนี้
- ผู้สูงอายุ
- ผู้ที่มีโรคแผลในกระเพาะอาหารอยู่ก่อนแล้ว
- การใช้ยาที่มีความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหารในขนาดสูงและใช้เป็นเวลานาน
- การใช้ยาที่มีความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหารร่วมกัน เช่น การใช้ยาในกลุ่มเอ็นเสด (NSAIDs) ร่วมกับยาในกลุ่มคอร์ติโคสเตียรอยด์
- การดื่มสุรา สุราทำให้ความต้านทานของชั้นเยื่อเมือกในกระเพาะอาหารลดลง จึงเพิ่มความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหารจากยา
- การสูบบุหรี่ แม้ว่าการสูบบุหรี่ไม่ได้เป็นสาเหตุของการเกิดโรคแผลในกระเพาะอาหาร แต่อาจเพิ่มความเสี่ยงของยาต่อเกิดโรคแผลในกระเพาะอาหาร และอาจทำให้การรักษาแผลในกระเพาะอาหารให้ประสิทธิผลไม่ดีเท่าที่ควร
ข้อแนะนำในการใช้ยาเพื่อลดความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหาร
- การรับประทานยาพร้อมอาหารหรือหลังอาหารทันทีช่วยลดการระคายกระเพาะอาหารได้บางส่วน
- ไม่ใช้ยาที่อาจทำให้เกิดโรคแผลในกระเพาะอาหารดังกล่าวข้างต้นร่วมกัน
- ระมัดระวังการใช้ยาที่อาจทำให้เกิดโรคแผลในกระเพาะอาหารร่วมกับยาต้านการแข็งตัวของเลือดหรือยากันเลือดเป็นลิ่ม (anticoagulants) และยาต้านเกล็ดเลือด (antiplatelets) เพราะการใช้ยากลุ่มดังกล่าวมีความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหารได้เช่นกัน นอกจากนี้หากมีแผลในกระเพาะอาหารจะเสี่ยงต่อการเกิดภาวะเลือดไหล (bleeding) ได้
- หากจำเป็นต้องใช้ยาในกลุ่มเอ็นเสด (NSAIDs) เป็นเวลานานเพื่อรักษาโรคเรื้อรัง อาจใช้ยากลุ่มที่เลือกยับยั้งหรือมีความเจาะจงในการยับยั้งค็อกซ์-2 เพราะมีความเสี่ยงที่จะเกิดโรคแผลในกระเพาะอาหารได้ต่ำกว่ากลุ่มที่ยับยั้งค็อกซ์-1 ได้ดี อย่างไรก็ตามยาเหล่านั้นจะเพิ่มความเสี่ยงต่อการเกิดลิ่มเลือดในหลอดเลือดได้
- ผู้ที่มีความเสี่ยงต่อการเกิดโรคแผลในกระเพาะอาหาร หากจำเป็นต้องใช้ยาในกลุ่มเอ็นเสด (NSAIDs) เป็นเวลานาน อาจใช้ร่วมกับยายับยั้งการหลั่งกรดกลุ่มที่ออกฤทธิ์ยับยั้งการทำงานของโปรตอนปั๊ม (proton pump inhibitors) โดยอยู่ในดุลยพินิจของแพทย์ผู้ให้การรักษา ทั้งนี้ไม่แนะนำให้หาซื้อยายับยั้งการหลั่งกรดมาใช้เองเพราะยากลุ่มดังกล่าวก็มีผลไม่พึงประสงค์มากเช่นกัน
แหล่งอ้างอิง/ที่มา
- Bjarnason I, Scarpignato C, Holmgren E, Olszewski M, Rainsford KD, Lanas A. Mechanisms of damage to the gastrointestinal tract from nonsteroidal anti-inflammatory drugs. Gastroenterology 2018; 154:500-14.
- Drini M. Peptic ulcer disease and non-steroidal anti-inflammatory drugs. Aust Prescr 2017; 40:91-3.
- Moore N, Scheiman JM. Gastrointestinal safety and tolerability of oral non-aspirin over-the-counter analgesics. Postgrad Med 2018; 130:188-99.
- Bisphosphonates mechanism of esophageal and gastrointestinal irritation. https://www.ebmconsult.com/articles/what-is-the-mechanism-by-which-bisphosphonates-cause-esophageal-and-gastrointestinal-irritation. Accessed: May 25, 2020.
- Narum S, Westergren T, Klemp M. Corticosteroids and risk of gastrointestinal bleeding: a systematic review and meta-analysis. BMJ Open 2014.doi:10.1136/bmjopen-2013-004587. Accessed: May 25, 2020.
- Donahue JG, Chan KA, Andrade SE, Beck A, Boles M, Buist DS, et al. Gastric and duodenal safety of daily alendronate. Arch Intern Med 2002; 162:936-42.
- McGettigan MJ, Menias CO, Gao ZJ, Mellnick VM, Hara AK. Imaging of drug-induced complications in the gastrointestinal system. Radiographics 2016; 36:71-7.
- Yasir M, Goyal A, Bansal P, Sonthalia S. Corticosteroid adverse effects. In: StatPearls. Treasure Island (FL): StatPearls Publishing, 2020. Accessed: May 25, 2020.
- Graham DY, Malaty HM. Alendronate gastric ulcers. Aliment Pharmacol Ther 1999; 13:515-9.
- Nagano Y, Matsui H, Shimokawa O, Hirayama A, Nakamura Y, Tamura M, et al. Bisphosphonate-induced gastrointestinal mucosal injury is mediated by mitochondrial superoxide production and lipid peroxidation. J Clin Biochem Nutr 2012; 51:196-203.
- Tomizawa M, Shinozaki F, Hasegawa R, Shirai Y, Motoyoshi Y, Sugiyama T, et al. Immunosuppressive agents are associated with peptic ulcer bleeding. Exp Ther Med 2017; 13:1927-31.
- Hsu PI. New look at antiplatelet agent-related peptic ulcer: an update of prevention and treatment. J Gastroenterol Hepatol 2012; 27:654-61.
- Kang JM, Kim N, Lee BH, Park HK, Jo HJ, Shin CM, et al. Risk factors for peptic ulcer bleeding in terms of Helicobacter pylori, NSAIDs, and antiplatelet agents. Scand J Gastroenterol 2011; 46:1295-301.
บทความที่ถูกอ่านล่าสุด

|
มหาหิงคุ์...ยาเก่าเอามาเล่าใหม่ 3 วินาทีที่แล้ว |

|
ยาลดไขมัน...ผลไม่พึงประสงค์ต่อกล้ามเนื้อ 4 วินาทีที่แล้ว |
|
ยารักษาโรคเชื้อราที่เล็บ 1 นาทีที่แล้ว |

|
กว่าจะมาเป็นยา 1 นาทีที่แล้ว |

|
มะระขี้นก 1 นาทีที่แล้ว |

|
ยารักษาสิว isotretinoin อันตรายที่ไม่ควรมองข้าม 1 นาทีที่แล้ว |

|
กลูต้าไธโอน (glutathione) ทำให้ขาวจริงหรือ?? 1 นาทีที่แล้ว |

|
กระชายดำกับสมรรถภาพทางเพศชาย 2 นาทีที่แล้ว |

|
ยาใหม่สำหรับรักษาโรคไมเกรน 2 นาทีที่แล้ว |
|
การใช้ธาตุเหล็กแก้ภาวะโลหิตจาง 2 นาทีที่แล้ว |
