|
รองศาสตราจารย์ วิมล ศรีศุข ภาควิชาอาหารเคมี คณะเภสัชศาสตร์ มหาวิทยาลัยมหิดล |
|
| 220,481 ครั้ง เมื่อ 2 ช.ม.ที่แล้ว | |
| 2014-03-23 |
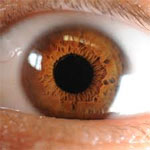
โรคจอประสาทตาเสื่อม คืออะไร
จอประสาทตา (retina) เป็นส่วนที่อยู่บริเวณหลังสุดของตา เมื่อใช้สายตามองดูสิ่งของ แสงที่กระทบสิ่งของจะสะท้อนผ่านเข้ามายังจอประสาทตา ซึ่งจอประสาทตาจะเปลี่ยนแสงให้อยู่ในรูปของสัญญาณไฟฟ้าแล้วส่งผ่านเส้นประสาทตา (optic nerve) ไปยังสมอง ที่จอประสาทตานี้ จะมีบริเวณที่ไวที่สุดของจอประสาทตา เรียกชื่อว่า แมคูลา ลูเตีย (macula lutea) แมคูลานี้จะประกอบไปด้วยเซลล์รับแสงนับล้านๆเซลล์ที่ช่วยการมองภาพที่คมชัดตรงส่วนกลางของภาพ หากมีการทำลายของแมคูลา การมองภาพก็จะขาดความคมชัด
โรคจอประสาทตาเสื่อม (Age-related macular degeneration (AMD)) เป็นโรคซึ่งเกิดที่บริเวณ แมคูลา ลูเตีย (macula lutea) โดยเฉพาะ ในโรคนี้จะมีการทำลายแมคูลาไปทีละน้อย โรคอาจจะลุกลามไปช้ามากในคนบางคน ก็จะใช้เวลานานมากกว่าที่จะสูญเสียการมองเห็น แต่สำหรับในบางคนการลุกลามของโรคเป็นไปอย่างรวดเร็วและอาจมีผลทำให้ตาบอดข้างเดียวหรือทั้งสองข้างได้ โรคนี้เป็นสาเหตุหลักของตาบอดที่เกิดขึ้นในคนที่มีอายุ 65 ปีขึ้นไปในประเทศทางแถบตะวันตก
โรคจอประสาทตาเสื่อมมีกี่ชนิด
โรคจอประสาทตาเสื่อมแบ่งตามความรุนแรงออกได้เป็น 2 ประเภท
- โรคจอประสาทตาเสื่อมแบบแห้ง (early (or dry) AMD) เป็นรูปแบบที่พบได้มากที่สุด ในขั้นเริ่มต้นหรือขั้นปานกลาง พบได้ประมาณร้อยละ 90 ของผู้ป่วยโรคนี้ เกิดจากการสลายตัวของเซลล์ไวแสงที่บริเวณแมคูลา
- โรคจอประสาทตาเสื่อมแบบเปียก (late (or wet) AMD) พบได้ประมาณร้อยละ 10 ของผู้ป่วยโรคนี้ เกิดจากการที่มีหลอดเลือดผิดปกติที่บริเวณหลังจอประสาทตา มีการเจริญของหลอดเลือดใต้แมคูลา หลอดเลือดใหม่ๆเหล่านี้อาจจะมีความเปราะบางและเกิดการรั่วของเลือดและของเหลวได้ทำให้แมคูลาบวมและเกิดการทำลายอย่างรวดเร็ว การทำลายนี้อาจจะทำให้เกิดแผลเป็นที่จอประสาทตาได้ ในช่วงเริ่มต้นของโรคจอประสาทตาแบบเปียกนี้ อาจทำให้มองเห็นเส้นตรงปรากฏลักษณะคล้ายคลื่น ผู้ป่วยอาจจะมี “จุดบอด” ซึ่งเป็นผลมาจากการที่มีการสูญเสียการมองเห็นภาพในบริเวณตรงกลางของภาพ
ปัจจัยที่เพิ่มความเสี่ยงในการเกิดโรคจอประสาทตาเสื่อม มีอะไรบ้าง
มีปัจจัยหลายอย่างที่มีส่วนทำให้เพิ่มความเสี่ยงในการเกิดโรคจอประสาทตาเสื่อม เช่น อายุ การสูบบุหรี่ ม่านตาสีอ่อน (light iris coloration) แสงแดด การกินอาหารไม่ถูกหลักโภชนาการ และกรรมพันธุ์ เป็นต้น นอกจากนี้ยังพบว่าโรคจอประสาทตาเสื่อมจะเกิดกับผู้หญิงมากกว่าผู้ชาย
ร่างกายมีกลไกที่จะสามารถป้องกันจอประสาทตาได้หรือไม่
ก่อนอื่นลองมาดูว่าแสงที่ผ่านตาเข้ามาแล้วจะไปที่ใดบ้าง เมื่อแสงผ่านเข้าสู่ตา แสงจะผ่านกระจกตา (cornea) และ แก้วตา (lens) ทั้งนี้ กระจกตาจะสามารถกรองแสงอัลตร้าไวโอเล็ต (UV) บางส่วนไว้ได้ แสงส่วนใหญ่จะถูกส่งผ่านไปยัง จอประสาทตา (retina) พบว่าในบรรดาคลื่นแสงที่เรามองเห็นได้นี้ คลื่นแสงสีฟ้าซึ่งมีพลังงานสูงจะมีผลเหนี่ยวนำให้เกิดการสร้างอนุมูลอิสระ (free radical) ในเซลล์ของจอประสาทตาได้สูงเป็น 100 เท่าของคลื่นแสงสีแดงซึ่งมีพลังงานต่ำ สำหรับที่จอประสาทตานี้ จะมีจุดโฟกัสที่เรียกว่า แมคูลา ลูเตีย (macula lutea) มีสารสี (macular pigment) ที่เป็นสีเหลืองซึ่งประกอบไปด้วย ลูทีน (lutein) และซีแซนทีน (zeaxanthin) เชื่อว่าสารประกอบทั้งสองนี้ทำหน้าที่เป็นสารต้านออกซิเดชันเพื่อป้องกันเซลล์รับแสง (photoreceptor cells) จากอันตรายจากอนุมูลอิสระที่เซลล์สร้างขึ้นเนื่องมาจากมีปริมาณออกซิเจนสูง (oxygen tension) และจากการถูกแสง นอกจากนี้ยังเชื่อว่าสารประกอบทั้งสองนี้มีหน้าที่ในการกรองแสงสีฟ้าที่เป็นคลื่นแสงที่มีพลังงานสูง โดยประมาณว่าจะสามารถกรองแสงสีฟ้าลงได้ถึง 40 % ก่อนที่แสงจะตกถึงแมคูลา ดังนั้นจะสามารถลดสภาวะความเครียดออกซิเดชันต่อจอประสาทตาได้อย่างมีนัยสำคัญ
กินอะไร ชะลอโรคจอประสาทตาเสื่อม
ลูทีน และ ซีแซนทีน เป็นสารประกอบที่จัดอยู่ในกลุ่มของแคโรทีนอยด์ที่ไม่สามารถเปลี่ยนเป็นวิตะมิน เอ ได้ (non-provitamin A carotenoids) โดยทั่วไป หรือเรียกอีกอย่างว่าเป็นกลุ่มแซนโทฟิลล์ (Xanthophyll) ร่างกายมนุษย์ไม่สามารถสร้างสารประกอบทั้งสองนี้ได้ จำเป็นต้องได้รับจากอาหาร ลูเทอินและซีอาแซนทินเป็นแคโรทีนอยด์ 2 ตัวเท่านั้นที่พบอยู่ที่แมคูลา (macula) และที่เลนส์ของตา
จากรายงานการศึกษาทางระบาดวิทยา ซึ่งเป็นการศึกษาในประชากรกลุ่มใหญ่ 12 ฉบับ แม้ว่าผลการศึกษาจะไม่สม่ำเสมอ แต่ส่วนใหญ่พบว่ากลุ่มคนที่รับประทานอาหารที่มีผักและผลไม้ที่มีลูทีนและซีแซนทีนสูงสุด หรือกลุ่มคนที่มีระดับลูทีนและซีแซนทีนในเลือดสูงสุด (เปรียบเทียบกับกลุ่มที่ต่ำสุด) จะมีความเสี่ยงในการเกิดโรคจอประสาทตาเสื่อมน้อยกว่ามาก นอกจากนี้การศึกษาทางคลินิก (การศึกษาในคน) 7 ฉบับ พบว่าการได้รับลูทีนและซีแซนทีน ไม่ว่าจะอยู่ในรูปของอาหารหรือผลิตภัณฑ์เสริมอาหาร มีผลทำให้ระดับของลูทีนในเลือดและในแมคูลาสูงขึ้น และทำให้การวัดการมองเห็นต่างๆดีขึ้น มีแนวโน้มในการป้องกันการเกิดโรคจอประสาทตาเสื่อม
เนื่องจาก ลูทีนและซีแซนทีนเป็นสารประกอบในกลุ่มแคโรทีนอยด์ จึงสามารถพบได้ใน ผลไม้และผักต่างๆ แหล่งอาหารที่ให้ลูทีนที่ดีที่สุด คือ ผักใบเขียว ตัวอย่างเช่น ผักคะน้าจะมีลูทีนในปริมาณ 4.8 – 13.4 มิลลิกรัมต่อน้ำหนักผักสด 100 กรัม และผักปวยเล้ง (Spinach; Spinacia Oleracea L.) จะมีลูทีน 6.5 – 13.0 มิลลิกรัมต่อน้ำหนักผักสด 100 กรัม นอกจากนั้นก็พบได้ในปริมาณไม่สูงในไข่แดง แม้พบอยู่ในไข่แดงในปริมาณน้อย แต่ลูทีนในไข่แดงก็เป็นชนิดที่สามารถถูกนำไปใช้ได้ดี (highly available) ผู้ที่เคยระมัดระวังหลีกเลี่ยงการรับประทานไข่แดงก็อาจจะต้องคิดดูใหม่ สำหรับปริมาณของลูทีนที่ควรได้รับต่อวัน (Dietary Recommended Intake (DRI)) ยังไม่มีการกำหนด แต่ขนาดที่มีการศึกษา คือ ลูทีน 2.5 – 30 มิลลิกรัม ต่อวัน และ ซีแซนทีน 0.4 – 2 มิลลิกรัม ต่อวัน สำหรับปริมาณของลูทีนที่ใช้ในการศึกษาเกี่ยวกับการมองเห็นต่างๆในผู้ป่วยโรคจอประสาทตาเสื่อม ตัวอย่างเช่น ผักปวยเล้ง 150 กรัม (มีลูทีนประมาณ 14 มิลลิกรัม) หรือในรูปผลิตภัณฑ์เสริมอาหาร 4-7 ครั้งต่อสัปดาห์ นาน 1 ปี, ลูทีนในรูปผลิตภัณฑ์เสริมอาหารในขนาด 10 มิลลิกรัมต่อวันร่วมกับสารต้านออกซิเดชัน, ลูทีนในรูปผลิตภัณฑ์เสริมอาหารในขนาด 10 มิลลิกรัมต่อวัน ร่วมกับ ซีแซนทีนในขนาด 1 มิลลิกรัม เป็นต้น
โดยสรุป แม้จะยังไม่มีความเข้าใจอย่างชัดเจนถึงกลไกหรือวิถีทางทุกทางของลูทีนและซีแซนทีน ในส่วนของการป้องกันหรือลดความเสี่ยงของการเกิดโรคจอประสาทตาเสื่อม นอกเหนือจากการกรองแสงสีฟ้าและการต้านออกซิเดชัน และการศึกษายังเป็นในกลุ่มคนจำนวนไม่มาก และผลการศึกษาไม่สม่ำเสมอทั้งหมด แต่การรับประทานลูทีนและซีแซนทีนในรูปของผักและอาหารอื่นๆ ก็ไม่ได้เป็นเรื่องที่อันตรายแต่อย่างใด ตารางข้างล่างนี้แสดงถึงปริมาณลูทีนที่พบได้ในผักใบเขียวและอาหารอื่นๆ จากตาราง จะเห็นได้ว่าผักส่วนใหญ่เป็นชนิดที่คุ้นเคยกันในบ้านเรา ผัก 2 ชนิดที่น่าจะมีประโยชน์มากคือ ผักคะน้า และ ผักปวยเล้ง เนื่องจากมีปริมาณลูทีนสูงที่สุด อาจนำมาผลัดเปลี่ยนหมุนเวียนจัดเป็นเมนูอาหารต่างๆ เช่น เมี่ยงคะน้า ผัดผักคะน้า ผัดผักปวยเล้ง น้ำปั่นผักคะน้า/ผักปวยเล้ง เป็นต้น น่าจะเป็นผลดีกับสุขภาพของตา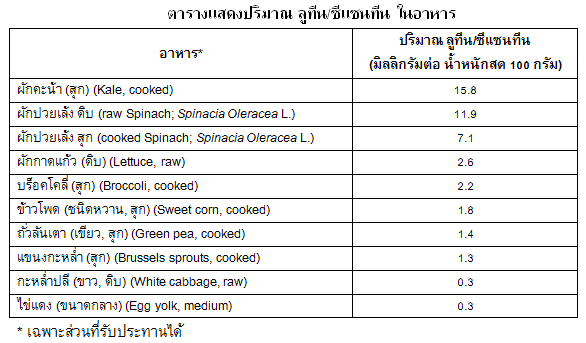
แหล่งอ้างอิง/ที่มา
- Bahrami H, Melia M, Dagnelie G. Lutein supplementation in retinitis pigmentosa: PC-based vision assessment in a randomized double-masked, placebo-controlled clinical trial (NCT00029289). BMC Ophthalmol 2006;6:23.
- Beatty S, Boulton M, Henson D, Koh H, Murray I. Macular pigment and age-related macular degeneration. Br J Ophthalmol 1999;83:867-77.
- Beatty S, Nolan J, Kavanagh H, O’Donovan. Macular pigment optical density and its relationship with serum and dietary levels of lutein and zeaxanthin. Arch Biochem Biophys 2004;430:70-6.
- Berenschot T, Goldbohm R, Klopping W, et al. Influence of lutein supplementation on macular pigment, assessed with two objective techniques. Invest Ophthalmol Vis Sci 2000;41:3322-6.
- Evans JA, Johnson EJ. Something new under the sun: lutein’s role in skin health. Am J Lifestyle Med 2009;3:349.
- Goldberg J, Flowerdew G, Smith E, Brody J, Tso M. Factors associated with age-related macular degeneration. An analysis of data from the first National Health and Nutritional Examination Survey. Am J Epidemiol 1988;128:700-10.
- Hammond Jr B, Johnson E, Russell R, et al. Dietary modification of human pigment density. Invest Ophthalmol Vis Sci 2000;41:3322-6.
- Handelman GJ, Ninghtingale ZD, Lichtenstein AH, Schaefer EJ, Blumberg JB. Lutein and zeaxanthin concentrations in plasma after dietary supplementation with egg yolk. Am J Clin Nutr 1999;70:247-51.
- Johnson E, Hammond Jr B, Yeum K, et al. Relation among serum and tissue concentrations of lutein and zeaxanthin and macular pigment density. Am J Clin Nutr 2000; 71:1555-62.
- Klaver C, Wolfs R, Vingerling J, Hofman J, de Jong P. Age-specific prevalence and causes of blindness and visual impairment in an older population: the Rotterdam Study. Arch Ophthalmol 1998;116:653-8.
- Koh H, Murray I, Nolan D, Carden D, Feather J, Beatty S. Plasma and macular responses to lutein supplement in subjects with and without age-related maculopathy: a pilot study. Exp Eye Res 2004;79:21-7.
- Kopsell DA, Kopsell DE, Curran-Celentano J, Wenzel AJ. Genetic variability for lutein concentrations in leafy vegetable crops can influence serum carotenoid levels and macular pigment optical density in human subjects. ISHS Acta Horticulture 841: II International Symposium on Human Health Effects of Fruits and Vegetables: FAVHEALTH 2007.
- Kvansakul J, Rodriguez-Carmona M, Edgar D, et al. Supplementation with the carotenoid lutein or zeaxanthin improves human visual performance. Ophthalmic Physiol Opt 2006;26:362-71.
- Landrum J. Serum and macular pigment response to 2.4 mg dosage of lutein. ARVO 2000;2000:41.
- Landrum J, Bone R, Joa H, Kilburn M, Moore L, Sprague K. A one year study of the macular pigment: the effect of 140 days of a lutein
- Mangels AR, Holden JM, Beecher GR, Forman MR, Lanza E. Carotenoid content of fruits and vegetables: an evaluation of analytic data. J Am Diet Assoc 1993;93:284-96.
- Massacessi A, Faletra R, Gerosa G, Staurenghi G, Orzalesi N. The effect of oral supplementation of macular carotenoids (lutain and zeaxanthin) on the prevention of age-related macular degeneration: an 18-month follow-up study. ARVO 2001;42:S234.
- Moeller S, Parekh N, Tinker L, et al. Associations between intermediate age-related macular degeneration and lutein and zeaxanthin in the Carotenoids in Age-related Eye Disease Study (CAREDS): ancillary study of the Women’s Health Initiative. Arch Ophthalmol 2006;124:1151-62.
- Nolan J, Stack J, Lellerio J, et al. Monthly consistency of macular pigment optical density and serum concentrations of lutein and zeaxanthin. Curr Eye Res 2006;31:199-213.
- Richer S. ARMD-pilot (case series) environmental intervention data. J AM OPTOM ASSOC 1999;70:24-36.
- Richer S, Stiles W, Statkute L, et al. Double-masked, placebo-controlled, randomized trial of lutein and antioxidant supplementation in the intervention of atopic age-related macular degeneration: the Veterans LAST study (Lutein Antioxidant Supplementation Trial). Optometry 2004;75:216-30.
- Roberts RL, Green J, Lewis B. Lutein and zeaxanthin in eye and skin health. Clin Dermatol 2009;27:195-201.
- Seddon J, Anani A, Sperduto R, et al. Dietary carotenoids, vitamin A, C, E and advanced age-related macular degeneration. Eye Disease Case Controlled Study Group. JAMA 1994;272:1413-20.
- Sommerburg O, Keunen J, Bird A, van Kuijk F. Fruits and vegetables that are sources of lutain and zeaxanthin: the macular pigment in human eyes. Br J Ophthalmol 1998;82:907-10.
- Surai PF, MacpPherson A, Speake BK, Sparks NH. Designer egg evaluation in a controlled trial. Eur J Clin Nutr 2005;54:298-305.
บทความที่ถูกอ่านล่าสุด

|
ห่อตัวทารกอย่างไร ปลอดภัยจากโรคไหลตาย 1 วินาทีที่แล้ว |

|
หญ้าหวาน...หวานทางเลือก...เพื่อสุขภาพ 1 วินาทีที่แล้ว |

|
วิตามินดี...ประโยชน์ดีๆ มีมากกว่าที่คิด 6 วินาทีที่แล้ว |
|
ผิวแพ้ง่ายและผื่นแพ้ผิวหนังกับการดูแล 18 วินาทีที่แล้ว |

|
ความเครียด และวิธีแก้ความเครียด 20 วินาทีที่แล้ว |

|
Midazolam (Dormicum) ภัยสังคมที่หญิงและชายควรรู้ 39 วินาทีที่แล้ว |

|
ฟักข้าว 41 วินาทีที่แล้ว |

|
ยาคุมฉุกเฉิน ... เรื่องจริงที่ผู้หญิงต้องรู้ 45 วินาทีที่แล้ว |

|
ท้องผูกและการใช้ยาระบาย 50 วินาทีที่แล้ว |
|
ไขข้อข้องใจเกี่ยวกับกลูโคซามีน (glucosamine) ในโรคข้อเสื่อม 53 วินาทีที่แล้ว |
